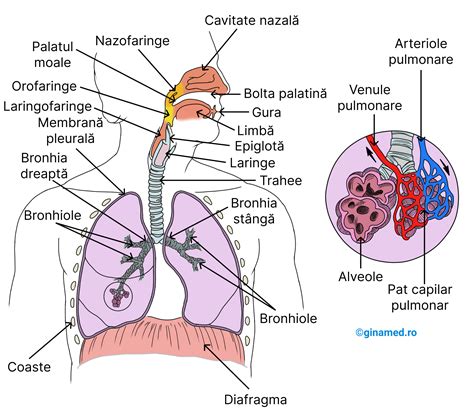
Infecțiile tractului respirator (ITR) reprezintă una dintre principalele cauze de morbiditate și mortalitate în întreaga lume, atât la copii, cât și la adulți. În țările dezvoltate, aproximativ 50% din consultații sunt determinate de bolile aparatului respirator. ITR sunt produse de agenți etiologici diverși (virusuri, bacterii, fungi, protozoare etc.), care pot să afecteze căile respiratorii superioare și/sau inferioare.
De cele mai multe ori, aceste infecții au o evoluție benignă, autolimitantă, fiind ușor de tratat. Există situații în care evoluția clinică a infecțiilor respiratorii este severă (pneumonie acută comunitară, bronșiolită acută, bronșită etc.), putând să fie urmată de apariția unor leziuni pulmonare sechelare semnificative. În aceste circumstanțe, abordarea terapeutică va fi complexă, susținută și de lungă durată.
De cele mai multe ori, ITR pot să prezinte un caracter recurent, astfel că în decursul unui an pot să apară mai multe episoade de îmbolnăviri. Frecvența episoadelor de infecții respiratorii variază în funcție de vârsta pacientului. În primii ani (0-6 ani), infecțiile acute respiratorii superioare au o frecvență de aproximativ 6-8 episoade/an. În cazul în care copiii frecventează o colectivitate (creșă, grădiniță, școală etc.), numărul acestor episoade poate să crească semnificativ. În contrast cu acestea, infecțiile acute respiratorii inferioare sunt mai rare, mai severe, impun de cele mai multe ori spitalizarea copilului și, implicit, necesită costuri mari pentru îngrijirile medicale.
Se estimează că, în țările dezvoltate, aproximativ 6% dintre copiii cu vârsta sub 6 ani prezintă ITR cu caracter recurent. ITR recurente se definesc ca infecții care apar de cel puțin trei ori/an sau în sezonul toamnă-iarnă în decurs de doi ani consecutivi. Cu toate acestea, trebuie precizat că noțiunea de infecție acută respiratorie recurentă diferă în funcție de localizarea infecției la nivelul aparatului respirator. Astfel, pentru otita medie acută (OMA), apariția a trei episoade de boală în decurs de 6 luni sau a patru episoade de boală în decurs de 12 luni reprezintă elementele care definesc otita medie recurentă. Rinita acută/rinofaringita acută se definește ca fiind recurentă dacă apar cel puțin cinci episoade de îmbolnăviri într-un an. În cazul faringitei acute recurente se impune prezența a cel puțin trei episoade de îmbolnăvire pe an. În contextul acestor exemple, definirea noțiunii de ITR recurentă este relativ arbitrară, astfel încât nu ajută prea mult medicul în luarea unor decizii terapeutice optime pentru fiecare pacient.
Adesea, ITR recurente se pot complica. Cele mai frecvente complicații care apar sunt suprainfecțiile bacteriene localizate în sfera ORL (otita medie acută, sinuzita acută etc.) sau la nivelul plămânului (bronșita, traheobronșita, pneumonia etc.).
Cauzele și factorii de risc ai afecțiunilor respiratorii la copii
Problemele respiratorii la copii pot avea cauze multiple, iar manifestările pot varia în intensitate, de la caz la caz, fiind nevoie, uneori, de spitalizare. Cauzele cele mai frecvente sunt infecțiile virale în peste 90% din situații, restul fiind bacteriene. Localizările cele mai frecvente sunt la nivelul căilor respiratorii superioare și doar 5% au manifestare la nivelul căilor respiratorii inferioare, acestea din urmă fiind și cele mai severe.
Printre cauzele importante se numără:
- Imunitatea scăzută: Mai ales la copiii mici, sistemul imunitar nu este foarte bine dezvoltat și sunt vulnerabili față de contactul cu virusurile care provoacă virozele respiratorii, dar și față de dezvoltarea altor boli respiratorii. Copilul se naște cu o imunitate transmisă de la mamă și care se menține în primele 4 - 6 luni. În mod normal, un copil cu status imunitar indemn prezintă 6 - 7 infecții respiratorii / an, din care 2-3 se pot însoți de o alterare a stării generale cu răspuns mult mai sever din partea organismului. O parte din acești copii pot să prezinte chiar și 12 infecții respiratorii / an, în special cei care intră pentru prima dată în colectivitate.
- Infecții virale sau bacteriene: De la nivelul sistemului respirator superior sau inferior (crupul laringian, bronșiolita, amigdalita, faringo-laringita, virozele respiratorii (răceala comună, gripa), pneumonia). Virusurile, precum cel gripal, SARS-COV-2, VSR, bacteriile, spre exemplu pneumococul, fungii, cum este aspergillus, sau paraziții pot cauza boli ale sistemului respirator.
- Alergiile: Cel mai des, afectează sistemul respirator superior, dar uneori pot avea impact și asupra sistemului respirator inferior și pot provoca simptome de astm.
- Poluarea: Poate duce la sensibilizarea organismului sau la agravarea manifestărilor unor afecțiuni deja existente.
- Fumatul pasiv: Mai ales la copiii mici, poate favoriza o sensibilitate a copiilor pentru infecții respiratorii sau pentru simptome respiratorii trenante. Cel mai important factor de risc pentru producerea bolilor pulmonare este reprezentat de fumatul activ sau pasiv.
- Obiecte inhalate: Mai ales în cazul copiilor mici, problemele respiratorii pot să apară și din cauza inhalării unui obiect, cum ar fi o bucată de mâncare sau o piesă dintr-o jucărie.
- Factori de mediu: Expunerea la mucegai sau umiditate crește semnificativ riscul îmbolnăvirilor respiratorii. Acești factori de mediu produc o permanentă iritație și, secundar, o inflamație a mucoasei sino-bronșice, modificări histopatologice care creează condiții favorabile pentru cantonarea agenților infecțioși.
- Modificări de greutate: Copiii care suferă de obezitate sunt predispuși la tulburări de respirație în timpul somnului, pentru că se produc schimbări la nivelul căilor respiratorii.
Un factor de risc important în apariția infecțiilor respiratorii recurente este reprezentat de mediul în care copilul trăiește. Expunerea acestuia la fumatul pasiv, la aer poluat, mucegai sau umiditate crește semnificativ riscul îmbolnăvirilor respiratorii.
Frecventarea colectivității reprezintă pentru copil un pas important pentru o dezvoltare armonioasă, iar pentru părinți o etapă încărcată de emoție și griji. În funcție de vârstă și, deci, de maturitatea sistemului imunitar, această perioadă vine și cu provocări de ordin medical, astfel că este cunoscut faptul că cel puțin în primii ani, scenariul celor 8-10 episoade de viroze simple pe an intră în categoria normalului și nu ar trebui să reprezinte neapărat un motiv de îngrijorare pentru familie.
În această perioadă dificilă în care ne confruntăm cu un număr tot mai mare de îmbolnăviri produse de noul coronavirus este esențial să abordăm cât mai susținut toate măsurile preventive care se impun pentru a evita îmbolnăvirile acute în rândul copiilor noștri.
Simptomele afecțiunilor respiratorii la copii
Manifestările bolilor respiratorii diferă în funcție de tipul și gravitatea afecțiunii, dar majoritatea au un set comun de simptome. Bolile respiratorii ale căilor respiratorii superioare se manifestă prin congestie nazală, rinoree, durere în gât, tuse sau răgușeală. În bolile acute, simptomele respiratorii pot fi însoțite de febră, în special în cazul infecțiilor. În bolile cronice, pot să apară semne sistemice precum scăderea în greutate - în tuberculoză sau cancer pulmonar.
Simptomele generale ale unei probleme respiratorii în cazul copiilor sunt:
- Tusea seacă sau neproductivă
- Tusea umedă sau productivă
- Tusea din timpul zilei sau nocturnă
- Dificultăți de respirație
- Congestie nazală (nas înfundat)
- Dureri în gât
- Febră și cefalee (uneori)
Problemele respiratorii pot să apară fie la nivelul sistemului respirator superior (include nasul, gura, sinusurile și gâtul), fie la nivelul sistemului respirator inferior (include tuburile bronșiale și plămânii). Simptomele apărute la nivelul sistemului respirator inferior sunt, de obicei, mai severe decât cele dezvoltate în zona sistemului respirator superior.
Dacă observi cum copilul respiră greu, stă mai tot timpul cu gura deschisă, este posibil să aibă o tulburare de respirație la nivelul sistemului respirator superior (nas, gât), dar pentru un diagnostic corect, este indicat să te prezinți cu el la un medic pediatru și să facă și un consult ORL. Un consult ORL va indica dacă este vorba despre o obstrucție care îl împiedică să respire corect și dacă aceasta este permanentă, cum sunt clasicii polipi.
Primele câteva zile de boală se caracterizează printr-un apogeu al simptomelor, astfel că reprezintă și punctul de maximă contagiozitate. Un copil care încă mai prezintă, de exemplu, secreții nazale abundente și tuse, va putea transmite foarte ușor mai departe răceala, chiar dacă primește tratament corespunzător.
Orice schimbare bruscă a stării generale a copilului sau o deteriorare rapidă a simptomelor trebuie tratată cu maximă seriozitate.
Diagnosticarea afecțiunilor respiratorii
Diagnosticul bolilor respiratorii este realizat prin anamneză, examen clinic și investigații paraclinice. Anamneza implică discuția cu pacientul privind simptomele și identificarea factorilor de risc.
Printre investigațiile specifice se numără:
- Testele alergologice: Sunt recomandate în cazul suspectării unei boli respiratorii cu declanșare alergică.
- Analiza gazelor sangvine din sânge (ASTRUP): Măsoară nivelul oxigenului și al dioxidului de carbon din sânge. Gazometria este utilă în multe patologii, nu numai în bolile pulmonare. Reprezintă recoltarea unui eșantion mic de sânge din încheietura mâinii (artera radială), (se poate și din deget și atunci avem sânge capilar). Eșantionul se introduce într-un aparat ce citește în 1-2 minute și afișează rezultatul. Buletinul măsoară mai mulți parametri: presiunea oxigenului și a dioxidului de carbon, aciditatea (pH-ul), deficitul de baze, bicarbonatul, electroliții (sodiu, potasiu, clor), glicemia, hemoglobina. Astfel, în urgență, putem aprecia, doar printr-o mică înțepătură, dacă un copil are anemie severă (și are nevoie de sânge), dacă plămânii nu se oxigenează și are nevoie de internare în secția de Terapie Intensivă, dacă este deshidratat și are nevoie de perfuzie, dacă are diabet sau altă boală de metabolism, dacă este intoxicat cu gaze.
- Radiografia pulmonară: Este cel mai utilizat tip de investigație imagistică atunci când vine vorba despre bolile respiratorii.
- Spirometria: Măsoară capacitatea pulmonară și fluxurile respiratorii. Prin spirometrie poate fi stabilit diagnosticul de astm bronșic. Spirometria măsoară volume și debite pulmonare: volumul inspirator, volumul expirator maxim în prima secundă, capacitatea vitală și altele. Este utilizată pentru diagnosticarea și monitorizarea diverselor afecțiuni cronice pulmonare: astm, pneumopatie interstițială, fibroză pulmonară, fibroză chistică, displazie bronho-pulmonară. Investigația este utilă și în afecțiuni musculo-scheletale precum cifoscolioza dorsală. Este posibilă la copilul cu vârsta peste 5 ani, copilul mic neavând capacitatea de a înțelege și urma comenzile necesare pentru efectuarea acestei probe. Pentru această vârstă există probe mai complexe, care nu se efectuează decât în laboratoare specializate. De reținut că o spirometrie anormală nu stabilește un diagnostic precis ci plasează bolnavul într-o anumită categorie de boli (exceptând astmul, unde poate pune diagnosticul, coroborat cu datele clinice), iar o spirometrie normală nu exclude o boală pulmonară, dar arată că boala nu limitează funcția pulmonară. Cum se realizează spirometria? Se măsoară înălțimea și greutatea copilului. Copilul are nasul prins cu o clemă și buzele strâns lipite în jurul unei piese bucale prin care respiră pe parcursul testului. La început respiră normal, apoi este rugat să inspire aer cât mai profund, după care să expire în forță și cât de mult posibil. Sunt necesare 3 probe cu rezultate asemănătoare. În evaluarea astmului, proba poate fi repetată la 15 minute după administrarea de ventolin, iar dacă rezultatul îndeplinește criteriile de răspuns pozitiv (adică volumele și debitele pulmonare cresc cu un anumit procent), ajută la susținerea diagnosticului de astm. La copii, softul de calculator al spirometrului poate include și mici jocuri (exemplu: sparge balonul, stinge lumânarea, doboară popice) care să motiveze copilul suficient de mult cât să sufle foarte tare și să reușească să efectueze proba corect. Spirometria se efectuează la copilul cu astm bronșic ori de câte ori în evoluția bolii apare o agravare sau se dorește reducerea tratamentului pentru că totul a mers bine. Când este contraindicată spirometria? Atunci când copilul a suferit recent intervenții chirurgicale în sfera ORL, creier, inimă, plămân, abdomen sau dacă a avut recent sângerări nazale importante sau are hipertensiune arterială necontrolată de medicație. De asemenea, nu trebuie administrată medicația bronhodilatatoare cu câteva ore anterior investigației.
- Pulsoximetria: Măsoară saturația procentuală în oxigen a sângelui arterial. Este o metodă ușoară și sigură, ce poate fi folosită în orice împrejurare, la orice vârstă. O utilizăm în situații acute sau în monitorizarea pacienților cu boli cronice. Situațiile acute se referă la un copil cu dificultăți de respirație, adică fie nu respiră, fie face efort să respire, fie scoate zgomote anormale când respiră (șuieră, este răgușit). De asemenea, se impune măsurarea saturației și la un copil inconștient, la un copil care are o colorație anormală a pielii (albăstruie = cianoză, sau piele foarte palidă), un copil cu convulsii, cu suspiciune de intoxicație medicamentoasă sau intoxicație cu gaze, traumatism, alergie severă, sângerare importantă, arsură, deshidratare. Situațiile cronice se referă la copilul cunoscut cu boală pulmonară cronică (de exemplu fibroză pulmonară, fibroză chistică) sau boală cardiacă congenitală, pentru monitorizarea evoluției. Valoarea normală a saturației oxigenului la un copil sănătos, fără boli cunoscute, ar trebui să fie 98-100%. Rezultatul poate fi influențat de condițiile măsurării. Pot apărea valori anormale atunci când degetul sau mâna unde se măsoară are tegumente reci, cicatrici, bătături, unghii false. Tot valori anormale pot apărea în cazul în care copilul este febril, are convulsii, este anemic, are frison sau are vreo boală genetică ce implică anomalii ale hemoglobinei. Valoarea saturației sub 92% impune supraveghere medicală în spital.
- Body-pletismografia: Este o investigație ceva mai sofisticată decât spirometria și se efectuează în centre specializate. Este indicată la copilul cu simptome cronice respiratorii la care spirometria este normală sau neconcludentă. Aduce informații suplimentare legate de volumele reziduale și rezistența în căile aeriene pe care spirometria nu le aduce. Este o testare nedureroasă, neinvazivă, efectuată într-o cabină specială cu pereți din sticlă, prevăzută cu un microfon. Cum se realizează? Se măsoară înălțimea și greutatea. Copilul are nasul prins cu o clema, este așezat pe un scaun în cabină, cu ușa închisă. Cabina are deschidere și din interior, iar comunicarea cu pacientul se face printr-un microfon. Piesa bucală de unică folosință, sterilă, se va ține între dinți, cu buzele strâns lipite pentru a evita pierderea de aer la colțurile gurii, evitând să introducă limba în tub. Nu se va deschide gura în timpul manevrelor! După câteva respirații de repaus copilul este rugat să tragă adânc aer în piept împotriva unei mici piedici pe care o va simți la respirație. Apoi dă aerul afară din plămâni repede, cu putere și cât mai prelung și la sfârșit trage aer în piept (inspir). Este necesară efectuarea a minimum 2 teste pentru un rezultat valid. Contraindicațiile sunt aceleași ca la spirometrie. Această probă se indică mult mai rar la copil, comparativ cu adultul.
- FeNO sau dozarea oxidului de azot în aerul expirat: Aceasta este o probă care măsoară inflamația în căile aeriene. Este utilă la copii, în principal, pentru susținerea diagnosticului de astm și hiperreactivitate bronșică (nu singură) și pentru monitorizarea evoluției sub tratament a astmului bronșic. Mai este folosită și în fibroza chistică. Oxidul nitric este un metabolit natural prezent în toate celulele corpului, cu rol în fiziologia celulară. Există o corelație între oxidul nitric și fenomenele inflamatorii, valorile NO fiind crescute în cazul inflamației alergice (eozinofilice) în căile aeriene. Măsurarea FeNO împreună cu celelalte metode de evaluare a funcției pulmonare ajută la încadrarea pacientului astmatic într-unul din nivelele de control din ghiduri. Testarea se face de către medicul pneumolog, iar testul poate fi realizat de copiii peste 5 ani în funcție de capacitatea de înțelegere a manevrei. Copilul va goli complet plămânii, va introduce în gură piesa bucală (sterilă și de unică folosință) și va efectua un inspir forțat (adică va trage aer în piept până nu mai poate/sau își umple plămânii), urmat de un expir cu un flux constant (ca atunci când se umflă un balon) timp de 6 secunde. Manevra durează 3-5 minute, iar rezultatul se obține imediat după terminarea probei. Valori crescute la un copil astmatic aflat pe tratament semnifică un astm necontrolat sau lipsa aderenței la tratament.
- Testul de efort: Se efectuează la copiii la care se suspicionează o formă de astm indus de efort (în general atleții). Efortul presupune alergarea pe un covor rulant sau pe bicicletă. Investigația trebuie realizată în cabinet dotat cu personal și medicație de prim ajutor, pentru cazul în care pacientul, în urma efortului, are dificultăți de respirație și are nevoie de prim ajutor. Parametrii cardio-respiratori sunt evaluați înainte și după efort, la 15 minute. Scăderea parametrilor cu un anumit procent, conform protocolului, semnifică rezultat pozitiv și confirmă spasmul căilor respiratorii la efort.
Este important ca orice pacient pediatric să fie evaluat pentru a identifica dacă există ITR cu afectare sistemică (dar nu trebuie să contăm doar pe prezența febrei pentru a pune acest diagnostic) sau dacă infecția localizată inițial la nivelul căilor respiratorii superioare (CRS) a coborât la nivelul căilor respiratorii inferioare.
Tratamentul afecțiunilor respiratorii la copii
Abordarea terapeutică a ITR acute, dar și a celor recurente variază în funcție de mai multe elemente, dintre care trebuie menționate: vârsta pacientului, comorbiditățile existente, starea de nutriție a copilului, contextul epidemiologic în care apare afecțiunea, statusul vaccinal, sediul infecției, severitatea simptomatologiei.
Indiferent de etiologia ITR, înainte de instituirea tratamentului specific, principalul obiectiv terapeutic constă în reducerea febrei, durerii și ameliorarea respirației. În acest sens se recomandă inițierea unei terapii simptomatice care să conțină antipiretice, antiinflamatoare, analgezice topice și decongestionante nazale.
În cazul în care infecția este localizată doar la nivelul CRS, marea majoritate a agenților infecțioși sunt reprezentați de virusuri, astfel încât terapia antibiotică nu se justifică. Orice infecție acută respiratorie virală va fi tratată simptomatic.
Dacă există o suspiciune clinică de infecție bacteriană, este necesar ca, în regim de urgență, să se inițieze o antibioterapie empirică și, totodată, să se identifice agentul etiologic.
Este important să explicăm părinților că tratamentul cu antibiotice poate vindeca doar infecțiile bacteriene, niciodată pe cele virale. Utilizarea incorectă și excesivă a antibioticelor în tratamentul ITR are o contribuție importantă la apariția rezistenței, cu atât mai mult cu cât la copii un procent semnificativ (60-90%) dintre infecțiile acute respiratorii sunt produse de virusuri.
Centrul de Control al Bolilor (CDC) preciza într-un studiu dat publicității în urmă cu câțiva ani că în SUA sunt prescrise anual, inutil, peste 50 de milioane de doze de antibiotic pentru infecții virale (în medie, 1 din 6 locuitori este tratat incorect). Mai mult de 10 milioane de doze au fost prescrise anual pentru ITR, deși acestea nu au adus niciun beneficiu pacienților.
În Europa, aproximativ 40% dintre locuitori au utilizat antibiotice cu administrare orală pe parcursul unui an. Într-un raport publicat de Compania Cegedim (2013) se arată că în România s-au utilizat anual aproximativ 30 de milioane de doze de antibiotice cu administrare orală. Dintre acestea, peste 30% sunt antibiotice cu spectru larg (cefalosporine de generația a III-a și echivalente). O dovadă a excesului de utilizare a antibioticelor o reprezintă rata crescută a rezistenței germenilor. Astfel, din anul 2011, în România, 60% dintre tulpinile izolate de Streptococcus pneumoniae au devenit rezistente la penicilină și peste 40% au fost rezistente la macrolide.
Printre metodele de tratament care pot fi indicate, cele mai întâlnite sunt:
- Tratamentul medicamentos: Antibioticele sunt o modalitate des folosită pentru a trata infecțiile bacteriene severe; este indicată o antibiogramă, pentru a se cunoaște exact tipul de bacterie și ce antibiotic este eficient. În tratamentul virozelor respiratorii medicul poate recomanda administrarea de antipiretice, analgezice, decongestionante, antitusive. Deși în tratamentul infecțiilor virale nu se utilizează antibiotice, în cazul infecțiilor cu adenovirusuri, care pot avea manifestări similare cu infecțiile bacteriene, medicul poate recomanda folosirea tetraciclinelor, macrolidelor, a clindamicinei ori a penicilinei.
- Picături nazale: Folosite pentru decongestionarea căilor respiratorii superioare (nas înfundat); picăturile nazale ajung doar în nas, sunt ușor de folosit, dar nu pot fi utilizate mai mult de 2-5 zile, la indicația medicului.
- Terapia cu aerosoli: Este o modalitate prin care serul fiziologic sau un medicament ajunge direct unde este nevoie de el, adică în căile respiratorii, prin inhalare. În aparatul de aerosoli se poate pune lichid, care se transformă în particule cu rol terapeutic, fie spray-uri. Astfel de terapii, cu particule terapeutice, ajută ca inflamația, mucusul din căile respiratorii, din trahee, din bronhii să fie eliminat mai ușor. Terapia cu aerosoli trebuie folosită numai când este indicată, de exemplu în cazul astmului; are rol de tratament, nu de prevenție. Conținutul aerosolilor depinde de diagnostic, pentru că trebuie să știm ce tratăm. Tot ce punem în aerosoli, chiar și ser fiziologic, ajunge în bronhii și plămâni.
- Cura de heliomarină: Este indicată și preventiv. Este vorba despre terapie cu apă, aer, soare, aerosoli naturali; este indicat să mergi câteva zile pe an la mare cu cei mici.
- Salina: Salinele au proprietatea aerului sărat, care este antiinflamatoriu și curăță foarte bine căile respiratorii. Totuși, sunt copii care atunci când intră în salină nu se simt bine: încep să tusească, să hârâie, se încarcă de secreții. În acest caz, e bine să nu insiști.
În cazul absenței semnelor de gravitate, tratamentul este simptomatic: dezobstrucția nasului cu ser fiziologic sau apă de mare și aspirația secrețiilor nazale cu pompita sau cu aspiratorul nazal, antitermice, antalgice (dacă are dureri în gât); este extrem de importantă hidratarea corespunzătoare. De asemenea, trebuie știut că evoluția unei afecțiuni respiratorii este de 7 - 10 zile, urmată de o perioadă de convalescență de 1 până la 3 săptămâni, timp în care copilul trebuie protejat, întrucât este extrem de vulnerabil pentru alte infecții.
Părinții vor fi instruiți în vederea asigurării unei hidratări bogate, care să faciliteze un control mai bun al curbei termice și, totodată, o fluidificare a secrețiilor sino-bronșice. În plus, va fi asigurată o dietă diversificată, adecvată vârstei pacientului. Copilul nu va fi forțat să mănânce pentru că există riscul să apară vărsăturile, care pot agrava simptomatologia respiratorie și să favorizeze instalarea unui sindrom acut de deshidratare. Se recomandă mese reduse cantitativ, dar mai dese, pentru a se evita creșterea presiunii abdominale și, implicit, creșterea efortului respirator. Mediul ambiental trebuie să asigure un confort termic de maximum 21-22°C, iar îmbrăcămintea să fie subțire, confortabilă. Nu va lipsi baia zilnică.
În formele severe de ITR se recomandă internarea de urgență a copilului în spital și monitorizarea susținută a acestuia.
Dacă problemele de respirație persistă și nu sunt tratate la timp, ele pot duce la modificări metabolice, adică afectează tensiunea arterială, apar probleme cardiace, renale, de dezvoltare neuro-cognitivă. Ia în calcul că un copil nu crește doar în greutate și în lungime, ci și pe dinăuntru: cresc bronhiile, se ramifică, cresc plămânii. Dacă la nivelul acestora există tot timpul o inflamație și mucus, această creștere a căilor respiratorii poate să fie afectată negativ, adică bronhiile nu mai pot crește corect, se produc modificări, dilatații și, ulterior, în câțiva ani, apar probleme permanente.
Nasul înfundat, de exemplu, poate avea o mulțime de cauze și, uneori, este indicat un consult ORL. Pe de altă parte, însă, infecțiile ușoare de la nivelul sistemului respirator superior, adesea, nu au nevoie de tratament. La fel de important este să știi că, în cazul virozelor respiratorii, tratamentul în sine nu le vindecă, ci doar ameliorează simptomele.
Infecțiile respiratorii acute la copii sunt frecvente, dar de cele mai multe ori pot fi gestionate corect printr-un tratament adecvat, hidratare și o alimentație corespunzătoare. Este important să acorzi atenție semnelor de alarmă și să apelezi la medic atunci când starea copilului se agravează.
Prevenirea afecțiunilor respiratorii la copii
Un element important în prevenția infecțiilor respiratorii acute, dar și a recurenței acestora în rândul copiilor, îl reprezintă educația părinților în vederea conștientizării rolului pe care îl au alimentația corectă adaptată pentru vârsta copilului, igiena somnului, prevenirea principalilor factori de risc și imunizarea în menținerea stării de sănătate a copiilor.
Părinții trebuie să fie informați constant despre importanța alimentației naturale a sugarului în ceea ce privește protecția antiinfecțioasă. Prin intermediul unor componente esențiale din compoziția laptelui matern care au rol imunomodulator (nucleotide, acizi grași polinesaturați, imunoglobulină A secretorie etc.), sistemul de apărare al sugarului se întărește. Trebuie pus accent pe riscurile la care este expus sugarul prin renunțarea la alimentația naturală.
Asigurarea unei alimentații corespunzătoare - un copil bine alimentat are o altă rezistență la boli față de unul cu o dietă dezechilibrată. Asigurarea unui somn de calitate și cu o durată corectă - privările de somn, din varii motive, pot duce la scăderea rezistenței la infecții; un somn de calitate și cu o durată corespunzătoare contribuie la întărirea imunității copiilor.
Încurajarea mișcării - face parte din contextul menținerii unui stil de viață sănătos, valabil nu doar pentru adulți, ci și pentru copii; e important să știi care sunt sporturile recomandate pentru copii.
Folosirea corectă a aerului condiționat - aerul condiționat este necesar pentru menținerea unui confort termic, mai ales, în zilele caniculare; totuși, este indicat ca fluxul de aer rece să nu cadă direct pe copil; poți folosi aerul condiționat înainte să vină cel mic într-o încăpere sau în mașină ori poți instala aparatul în altă cameră decât cea în care stă copilul; apoi, pentru că sunt patologii care pot fi generate sau întreținute de aerul condiționat, este esențială curățarea filtrelor, astfel încât microbii să nu se disemineze în cameră și copilul să nu îi inhaleze.
Principalele metode prin care problemele respiratorii la copii pot fi prevenite sunt:
- Vaccinurile: Există câteva vaccinuri care sunt recomandate în prevenția afecțiunilor respiratorii, mai ales a celor severe: vaccinarea antigripală (sezonieră și, în funcție de vârsta copilului), vaccinarea per tussis (care se face încă din primul an de viață, ajută foarte mult când copilul intră în colectivitate), vaccinarea anti-haemophilus (este inclusă în calendarul de vaccinare până la vârsta de un an), vaccinarea antipneumococică. În această perioadă, imunizarea copiilor în conformitate cu programul național de vaccinare trebuie să reprezinte un deziderat pentru fiecare medic care îngrijește copii. În condițiile în care marea majoritate a ITR sunt produse de virusuri, rolul vaccinurilor antibacteriene (Pertussis, Pneumococcus, H. influenzae) este limitat din punctul de vedere al prevenției acestor episoade de îmbolnăvire. Cu toate acestea, vaccinurile existente sunt importante în reducerea complicațiilor bacteriene (otită medie acută, sinuzită, pneumonie acută etc.), care pot să urmeze unui episod acut de ITR.
- Evitarea contactului colectiv: Contactul permanent cu o colectivitate, chiar și restrânsă, poate crește riscul pentru infecții.
- Evitarea fumatului pasiv: Fumatul pasiv poate întreține o anumită sensibilitate pentru infecții.
- Igiena personală: Specialistii recomandă o atenție sporită la igiena personală.
- Hidratarea corespunzătoare: O hidratare corespunzătoare pentru a întări imunitatea.
Vaccinarea antigripală și împotriva pneumococului poate preveni, de asemenea, afecțiunile respiratorii.
În acest an, coexistența cu noul tip de coronavirus aduce provocări noi și imprevizibile pentru fiecare dintre noi. În acest moment nu este foarte clar care va fi evoluția epidemiologică a infecțiilor respiratorii în perioada de toamnă-iarnă. Este important să reducem pe cât posibil riscul unei duble epidemii și, prin urmare, vaccinarea antigripală este o opțiune bună. În evoluție, virusul gripal poate să producă forme grave de boală. În același timp, noul tip de coronavirus a demonstrat până în prezent că poate să determine forme severe de boală, în condițiile în care nu dispunem de un tratament etiologic și nici de un vaccin. În această situație, pentru a reduce riscul de infecție simultană cu ambele virusuri și implicit de a dezvolta forme severe de boală, vaccinarea antigripală trebuie luată în considerare. În plus, infecția simultană cu ambele virusuri, gripal și SARS-CoV-2, este o necunoscută.
Follow us! - Dr. Ioana Alexe, despre cele mai frecvente infectii respiratorii intalnite la copii
tags: #afectiunile #aparatului #respirator #pediatrie
