Detresa respiratorie a nou-născutului, cunoscută și sub denumirea de boala membranelor hialine, reprezintă o complicație frecventă, în special la prematuri, dar poate afecta și nou-născuții la termen. Aceasta este o formă de insuficiență respiratorie amenințătoare de viață, care reduce aportul de oxigen în organism.
În cazul bebelușilor, detresa respiratorie poate apărea din cauza unor afecțiuni pulmonare sau infecții prezente la naștere. Sarcina trebuie monitorizată cu regularitate pentru a descoperi din timp eventuale complicații. Deși denumirile sunt similare, această formă de insuficiență respiratorie la copii este diferită de sindromul de detresă respiratorie acută, care afectează bolnavii în stare critică.
Cauzele detresei respiratorii la nou-născuți
Există mai multe cauze posibile ale detresei respiratorii la nou-născuți:
- Tahipnee tranzitorie a nou-născutului: Aceasta este cea mai frecventă cauză și apare mai des în cazurile în care mama prezintă astm bronșic. Afecțiunea se datorează acumulării de fluid la nivelul plămânilor fătului.
- Sindrom de detresă respiratorie: Apare în contextul deficienței de surfactant, o substanță esențială pentru expandarea plămânilor. Plămânii fătului încep să producă surfactant între săptămânile 24-28 de sarcină, având o cantitate suficientă în săptămâna 34. Din acest motiv, nașterea prematură înainte de săptămâna 34 se asociază cu un risc crescut de detresă respiratorie.
- Sindrom de aspirație a meconiului: Meconiul, primele materii fecale ale bebelușului, poate fi aspirat de nou-născuții la termen sau peste termen înainte sau în timpul nașterii. Această substanță este toxică pentru plămânii bebelușului.
- Infecții neonatale: Pneumonia congenitală și septicemia pot cauza detresă respiratorie. Agenți patogeni comuni includ streptococii de grup B, Escherichia coli și Staphylococcus aureus.
- Pneumotorax: Acumularea de aer în spațiul dintre plămâni și peretele toracic.
- Oligohidramnios: Cantitate redusă de lichid amniotic.
Semne și diagnostic
Tahipneea, o frecvență respiratorie mai mare de 60 de respirații pe minut (ritmul normal fiind 30-60), reprezintă unul dintre cele mai comune semne ale detresei respiratorii. Alte semne pot include dificultăți de respirație, dureri în piept, dureri de cap, confuzie, bătăi accelerate ale inimii.
Diagnosticul se poate baza pe:
- Analize de sânge: Hemoleucograma completă, analiza gazelor din sânge (pentru a evalua hipoxemia), glicemia și teste pentru depistarea infecțiilor.
- Pulsoximetrie: O metodă neinvazivă pentru a detecta rapid saturația scăzută de oxigen din sânge.

Tratamentul detresei respiratorii
Tratamentul pentru detresa respiratorie poate fi inițiat încă dinaintea nașterii, în cazul suspiciunii de travaliu prematur. Tratamentul postnatal se desfășoară în Secția de Terapie Intensivă neonatală.
În cazurile ușoare, poate fi necesar oxigen suplimentar, administrat cu mască sau canule nazale. În cazurile severe, este necesară ventilația mecanică endotraheală, prin inserarea unui tub în trahee conectat la un ventilator. O altă metodă de suport respirator este presiunea pozitivă continuă în căile respiratorii (CPAP), o ventilație non-invazivă care menține căile aeriene deschise și poate reduce nevoia de ventilație mecanică.
Cauzele detresei respiratorii trebuie, de asemenea, tratate. Durata spitalizării depinde de evoluția stării de sănătate și de gradul de prematuritate. Detresa respiratorie a nou-născutului este o complicație serioasă care necesită tratament de urgență.
Importanța respirației nazale la bebeluși
Respirația nazală este vitală pentru dezvoltarea și bunăstarea bebelușilor, mai ales în primele luni de viață, când aceștia sunt "respiratori nazali obligați". Nasul îngust și sensibil al bebelușilor poate fi ușor blocat de mucus, cauzând dificultăți de respirație.
Un bebeluș care nu poate respira bine pe nas se agită, are un somn superficial și fragmentat, ceea ce afectează întreaga familie. Obstrucția nazală poate, de asemenea, să interfereze cu hrnirea, determinând bebelușul să întrerupă frecvent suptul, să obosească rapid și chiar să refuze mesele, ducând la probleme de creștere. Un nas mereu înfundat crește riscul de infecții respiratorii, mucusul stagnant devenind un mediu propice pentru dezvoltarea bacteriilor.
Toaleta nasului nou-născutului
Recomandări de igienă și prevenire
Pentru a menține căile respiratorii ale bebelușului curate și a preveni complicațiile:
- Orice instrument folosit pentru curățarea nasului trebuie spălat și igienizat după fiecare utilizare.
- Aerul uscat poate irita mucoasa nazală; se recomandă utilizarea unui umidificator cu aer rece, menținerea umidității între 40-60% și evitarea parfumurilor, a fumului de țigară sau a aerosolilor în cameră.
- Poziționarea corectă a bebelușului pentru curățare: pe spate, cu capul ușor întors.
Întrebări frecvente despre curățarea nasului la bebeluși
- Utilizarea aspiratorului nazal: Se poate folosi de două-trei ori pe zi, cu moderație, pentru a evita iritarea mucoasei. În perioadele de viroză, procedura poate fi repetată mai des, după aplicarea serului fiziologic.
- Ser fiziologic vs. soluție salină hipertonică: Serul fiziologic este ideal pentru igienă zilnică și hidratare. Soluția hipertonică este mai puternică, utilă în congestii severe, dar nu se folosește pe termen lung.
- Riscul de otită: Curățarea corectă a nasului reduce riscul de otită, prevenind acumularea secrețiilor care pot ajunge în urechea medie.
- Curățarea când bebelușul plânge: Încercați după baie, oferiți o jucărie sau muzică liniștitoare, cereți ajutorul altei persoane și fiți rapidi, blânzi și eficienți.
- Suflatul nasului de către copil: Majoritatea copiilor învață să-și sufle eficient nasul între doi și trei ani.
Saturația de oxigen și importanța ei
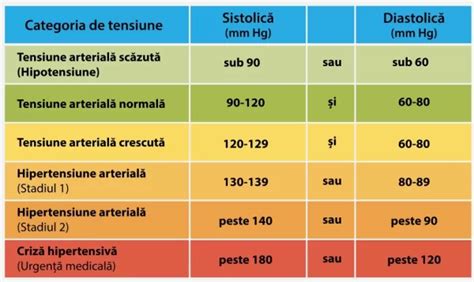
Saturația oxigenului în sânge (SpO2) este un indice al capacității pulmonare de a realiza schimburi gazoase eficiente. Hipoxemia reprezintă un deficit de oxigen în sângele arterial, cu o saturație ≤ 90% și o presiune a oxigenului ≤ 60 mmHg.
Valorile normale ale saturației de oxigen sunt între 95% și 100%. Valorile sub 95% necesită monitorizare medicală, iar cele sub 90% impun sprijin medical de urgență sau ventilație mecanică.
Pulsoximetria este o metodă neinvazivă de determinare a SpO2, folosind un senzor plasat pe deget, lobul urechii sau aripa nazală. Lacurile de unghii închise la culoare pot interfera cu măsurătorile.
Ce se întâmplă dacă saturația de oxigen este prea redusă?
Simptomele pot include dificultăți de respirație (dispnee), dureri în piept, dureri de cap, confuzie, bătăi accelerate ale inimii. O saturație scăzută pe termen lung poate duce la cianoză (colorație albăstruie a pielii, unghiilor, vârfurilor degetelor), o urgență medicală care poate cauza insuficiență respiratorie.
Măsuri de prevenire a scăderii saturației de oxigen
Pentru a preveni scăderea nivelului de oxigen în sânge:
- Mergeți regulat la controale medicale.
- Renunțați la fumat.
- Respectați regulile de igienă pentru a reduce expunerea la bacterii și viruși.
- Vaccinați-vă conform recomandărilor medicului.
- Adoptați un stil de viață sănătos: limitați consumul de alcool, aveți o dietă echilibrată, faceți mișcare și reduceți stresul.
La Maternitatea SANADOR, pacientele beneficiază de monitorizarea atentă a sarcinii, iar nou-născuții primesc cele mai bune îngrijiri medicale în secția de Neonatologie sau Terapie Intensivă Neonatală, asigurând o îngrijire de excepție prin monitorizare permanentă și intervenție rapidă a echipei medicale specializate.
tags: #cum #se #oxigeneaza #bebele #mai #bine
