Definiția și Incidența Morții Fetale Intrauterine
Sarcina este o perioadă importantă și delicată, iar sănătatea fătului este o preocupare majoră pentru medici și viitoarele mame. Moartea fetală intrauterină este definită ca decesul fătului survenit după săptămâna a 20-a de gestație. Moartea intrauterină și cea neonatală sunt probleme grave ce apar destul de frecvent. Sunt evenimente tragice la care tânăra mamă sau femeia ce tocmai a aflat că este însărcinată nu vrea să se gândească, însă ele sunt reale și despre ele trebuie discutat. Cauzele cele mai frecvente de apariție a acestora, precum și numeroasele forme de pierdere a unei sarcini sau de moarte neonatală, sunt prezentate în continuare.
După 24 de săptămâni, când fătul este viabil, această situație poartă numele de mortalitate fetală antenatală. Aproximativ 2-3% dintre sarcini se vor opri din evoluție în al doilea trimestru, rata fiind mult mai mică decât în primul trimestru. Odată ce femeia ajunge la aproximativ 20 de săptămâni de gestație, decesul fetal apare în mai puțin de 0,5% din cazuri.
Avortul Retinut și Avortul Spontan
Înaintea planificării unei sarcini, este recomandată efectuarea unor analize medicale care evidenţiază posibila apariţie a unor probleme. Una dintre acestea este oprirea din evoluţie a sarcinii, numită şi avort reţinut. Sarcina oprită în evoluţie sau avortul reţinut reprezintă retenţia unui ou sau făt a căror dezvoltare a fost sistată, dezvoltare nu mai lungă de trei luni de gestaţie (peste trei luni se consideră moarte intrauterină a fătului). Retenţia poate dura patru-opt săptămâni sau chiar mai mult.
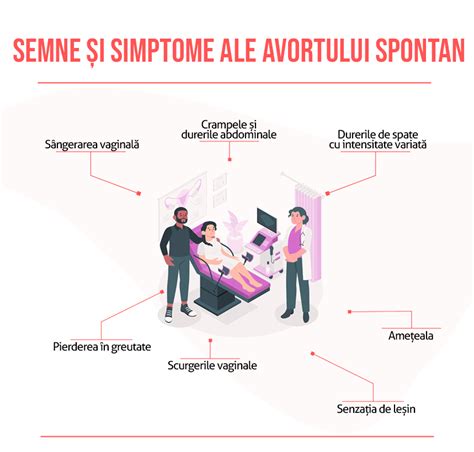
De cele mai multe ori, sarcina oprită din evoluţie nu dă simptome. În alte cazuri, poate apărea mică sângerare vaginală, sângele având de obicei o culoare mai închisă. De asemenea, pot dispărea semnele specifice sarcinii, precum greaţa şi vărsăturile.
Avortul spontan reprezintă termenul care descrie oprirea în evoluție a unei sarcini într-un stadiu în care embrionul sau fătul este incapabil să supraviețuiască. Clasică, se definește ca încheierea unei sarcini înainte de săptămâna 28 de gestație (cu un făt/embrion cântărind sub 500 de grame). Avortul spontan apare la aproximativ 15-20% din sarcinile diagnosticate și cel mai frecvent apare până în săptămâna 13 de sarcină. Totuși, se consideră că procentul avorturilor spontane este mult mai mare deoarece acestea pot fi atât de premature încât femeile nici nu știu că au fost însărcinate.
Tipuri de Avort Spontan
- Amenințare de avort: este termenul ce descrie faptul că un avort este posibil, dar nu este inevitabil: durerile sunt minime, iar sângerarea apare în cantitate redusă.
- Avortul incomplet: apare în momentul în care în uter au rămas fragmente din placenta, membrane sau din produsul de concepție după un avort spontan.
- Avortul reținut: se caracterizează prin moartea fătului și placentei în uter, fără însă ca acestea să fie eliminate. Dacă această situație apare după 28 de săptămâni se consideră echivalentul morții intrauterine. Desi semnele sarcinii pot sa dispara foarte rapid, foarte multe femei nu realizeaza situatia deoarece simptomatologia este foarte stearsa sau chiar absenta. Cel mai frecvent, avortul retinut este diagnosticat la un examen ecografic de rutina sau la o investigatie periodica a evolutiei sarcinii (considerata ca fiind normala pana in momentul consultului) cand se constata absenta batailor cardiace fetale si a miscarilor active fetale. Termenul de 'ou clar' este considerat in acest moment invechit, insa se utilizeaza in continuare pentru a descrie avorturile retinute al caror continut se resoarbe (embrion).
În aproape 30 la sută din cazuri, sarcinile oprite în evoluție dau avort spontan. Dacă nu se produce expulzia naturală, este nevoie de inducerea acesteia, de cele mai multe ori prin perfuzii sau cu ajutorul medicamentelor, după care se face un chiuretaj.
Unele femei se simt foarte obosite, chiar și la mai mult timp după pierderea sarcinii. Sunt posibile dureri de cap sau dureri de stomac, constipație, diaree sau insomnii. Uneori există circumstanțe individuale sau anumite tipuri de pierderi care pot face lucrurile chiar mai greu de suportat. Chiar și atunci când începi să te simți mai bine, poți putea avea încă momente grele. S-ar putea să fii supărată când ai prima menstruație; sângerarea îți poate aminti de avortul spontan și de faptul că nu mai ești însărcinată. S-ar putea să îți fie greu să auzi vești că cineva a rămas însărcinată sau că a născut. Ziua în care copilul s-ar fi născut sau aniversarea pierderii ar putea fi deosebit de supărătoare.
Cauze Genetice și Anomalii Cromozomiale
Cele mai implicate cauze asociate opririi în evoluţie a sarcinii sunt cele genetice, mai ales dacă această complicaţie survine în primele 12 săptămâni. Este vorba despre anomalii cromozomiale, fie deja prezente la unul dintre părinţi, fie nou apărute, care sunt incompatibile cu supravieţuirea fătului.
Anomalii cromozomiale sunt responsabile de peste 50% din avorturile spontane. Pot fi reprezentate de anomalii de număr, structură sau anomalii genetice. Anomaliile de număr constau în existența unuia sau mai multor cromozomi în plus sau minus, anomaliile de structură includ translocații cromozomiale, defecte de recombinare a materialului genic și mozaicuri cromozomiale. Un embrion cu defecte genetice nu se dezvoltă normal. Majoritatea acestor defecte sunt incompatibile cu viața și urmarea existenței lor este avortul.
Specialiștii consideră că rata mare a avorturilor în astfel de situații are un rol protector: asigură dezvoltarea unui procent foarte redus din feții cu malformații congenitale (2-3% față de 12% cum s-ar întâmpla dacă astfel de avorturi nu ar avea loc). Avorturile spontane ca urmare a unor anomalii cromozomiale apar la întâmplare și incidența lor de reapariție la o sarcină ulterioară este mult mai mică comparativ cu alte motive care determină avorturi spontane.
Cromozomii la copil conțin informații genetice. Toată lumea are 23 de perechi de cromozomi care însumează 46 în total. Când concepi, copilul primește jumătate din cromozomii de la mama și jumătate de la tatăl său. În aproximativ 50% dintre avorturile spontane, se crede că cromozomii copiilor au avut o problemă. Se întâmplă la scurt timp după concepere (atunci când spermatozoidul întâlnește ovulul), prin urmare, unele clinici specializate în avort spontan recurent vor oferi o analiză cromozomială a țesutului de sarcină după un avort spontan. Un procent foarte mic de persoane (1,9%) poate avea o rearanjare cromozomială numită translocație echilibrată. Acest lucru nu provoacă probleme, dar poate fi transmis copilului, ceea ce poate provoca o translocare dezechilibrată, însemnând că fătul nu are suficientă informație genetică sau are prea multă.
Alte Cauze Implicate în Pierderea Sarcinii
Dacă sarcina se oprește din evoluţie după 12 săptămâni de gestaţie, sunt implicate, de obicei, alte cauze, precum dezechilibrele hormonale, diverse infecţii ale tractului genital şi bolile uterine (printre care fibromul).
O altă cauză importantă care duce la avort reţinut este cea de ordin imunologic. Astfel, sunt mai expuse gravidele purtătoare ale anticorpilor anticardiolipinici (ACA). Doar aproximativ 15 la sută dintre femeile purtătoare ale acestor anticorpi vor putea dezvolta o sarcină până la termen. De asemenea, prezenţa bolilor autoimune poate duce la oprirea din evoluţie a sarcinii.
Şi alimentaţia dezechilibrată şi săracă în nutrienţi, fumatul, consumul de alcool şi expunerea îndelungată la poluanţi (gaze anestezice, formaldehidă, plumb, etilenoxid etc.) sunt alţi factori implicaţi în oprirea evoluţiei sarcinii.
Cauze Materne
- Boli sistemice autoimune cum este lupusul eritematos sistemic.
- Boli cardiace congenitale.
- Boli renale grave.
- Diabet zaharat necompensat (cu valori mari ale glicemiei și chiar cu apariția unor complicații).
- Boli tiroidiene.
- Infecții intrauterine.
Tulburări și Dezechilibre Hormonale
Tulburările și dezechilibrele hormonale pot fi frecvent incriminate în apariția avorturilor spontane, cum ar fi: deficitul de progesteron, de estrogeni, de estro-progesteron, hipersecretie de androgeni.
Factori Anatomici
Există o serie de modificări anatomice ce pot avea caracter congenital sau pot să apară în urma unor traumatisme sau intervenții chirurgicale și care sunt asociate cu o sarcină cu risc. Cele mai frecvente astfel de anomalii sunt adeziuni și bride uterine, cervix inapt, hipotrofie uterină, uter didelf, uter bicorn, anomalii ale arterei uterine.
Factori Infecțioși
Avortul spontan poate fi determinat de infecții acute (cum ar fi pneumoniile), de virusuri (herpes, rujeola, rubeola), paraziți (toxoplasma gondii), boli infecțioase cronice (tuberculoza, sifilis, bruceloza).
Alți Factori
- Consumul de medicamente și droguri: foarte multe medicamente, și în special antibioticele, sunt considerate ca riscante în sarcină (ducând la avort sau importante malformații congenitale).
- Vârsta mamei: riscul de avort crește cu cât femeile sunt foarte tinere sau înaintate în vârstă (de exemplu, riscul de pierdere a unei sarcini este de 50% pentru o femeie trecută de 40 de ani, comparativ cu 10% pentru o femeie aflată la 30 de ani).
Sindromul Antifosfolipidic și Anticorpii Antifosfolipidici
O altă cauză importantă care duce la avort reținut este cea de ordin imunologic. Astfel, sunt mai expuse gravidele purtătoare ale anticorpilor anticardiolipinici (care semnalează sindromul antifosfolipidic). De asemenea, prezența bolilor autoimune poate duce la oprirea din evoluție a sarcinii.
Anticorpii antifosfolipidici sunt reprezentați de anticardiolipina și antifosfatidilserina. Ei sunt proteine ce induc o serie de modificări sangvine ce au drept rezultat final creșterea adezivității plachetare, cu formarea mult mai ușoară a trombilor în vasele din placentă. Mecanismul exact de apariție a trombilor nu este pe deplin cunoscut, însă la momentul actual se consideră că sunt activate procese complexe de stimulare a trombocitelor cu favorizarea aderării la endoteliul vascular - activarea endoteliului favorizează legarea monocitelor și plachetelor la suprafața sa.
Pacienta are un sânge hipervascos, hipercoagulabil și în afara sarcinii poate face multiple episoade de tromboză venoasă. Din punct de vedere obstetrical riscul de avort spontan este foarte ridicat în cazul femeilor cu astfel de anticorpi. De obicei avortul spontan apare la peste 10 săptămâni de gestație și este recurent (habitual). Dacă fătul nu este avortat există riscul de apariție a eclampsiei sau preeclampsiei și naștere prematură (sub 34 de săptămâni) cu un făt dezvoltat cvasi-normal din punct de vedere morfologic.
Infarctul Placentar
Infarctul placentar reprezintă moartea unei zone din țesutul placentei, cauzată de întreruperea fluxului de sânge și oxigen către acea porțiune. Placenta este organul care leagă mama de făt, asigurându-i acestuia nutrienți, oxigen și protecție. Când o zonă a placentei nu mai primește sânge, celulele din acea porțiune nu mai funcționează și în final mor.
Principala cauză a infarctului placentar este ocluzia (blocarea) arterelor care furnizează sânge bogat în oxigen de la mama la placentă. Țesutul afectat nu mai primește oxigen și substanțe hrănitoare, ceea ce duce la modificări vizibile la analize sau imagini ecografice.
Există mai mulți factori care pot contribui la apariția infarctului placentar. De cele mai multe ori, infarctul placentar nu provoacă disconfort direct. De exemplu, dacă la două ecografii consecutive medicul observă că bebelușul nu se dezvoltă corespunzător, poate suspecta o problemă la nivelul placentei.
Detectarea infarctelor înainte de naștere este dificilă. În timpul sarcinii, un infarct mic nu produce simptome și rămâne nedetectat. Infarctele mari, care afectează o suprafață extinsă a placentei, pot fi suspectate atunci când apar complicații precum restricția de creștere intrauterină, observată la ecografiile de rutină.
Confirmarea finală a diagnosticului se face de către un medic patolog, care examinează placenta după expulzarea acesteia. Prima etapă este examenul macroscopic, unde medicul observă vizual și palpează placenta. O zonă de infarct se simte mai fermă și are o culoare diferită față de restul țesutului. A doua etapă, și cea decisivă, este examenul microscopic (histopatologic). Se prelevează o mostră de țesut din zona afectată și se analizează la microscop. Aici, specialistul observă semnele caracteristice ale morții celulare, numită necroză de coagulare, și colapsul vilozităților placentare, care nu mai primesc sânge.
Un infarct placentar apare atunci când o porțiune din placentă moare din cauza lipsei de sânge. Principalul risc al infarctului placentar este insuficiența placentară, o condiție în care placenta nu mai poate furniza eficient fătului sângele, oxigenul și nutrienții de care are nevoie. Deși infarctul placentar nu cauzează de obicei simptome directe pentru mamă, el este adesea asociat cu alte afecțiuni care prezintă riscuri serioase. Cel mai frecvent, infarctele placentare sunt legate de preeclampsie, o complicație a sarcinii caracterizată prin tensiune arterială ridicată.
Tratamentul infarctului placentar vizează cauza care a dus la această problemă și reduce riscurile pentru tine și copil. În unele cazuri, medicul poate recomanda nașterea copilului mai devreme, pentru a-i proteja sănătatea. Infarctul placentar este o afecțiune serioasă care apare atunci când o zonă a placentei nu mai primește sânge suficient. Deși adesea asimptomatică pentru mamă, infarctul poate avea consecințe semnificative pentru făt, în special dacă leziunile sunt extinse.
Factorii principali implicați includ trombofilia, preeclampsia și tulburările vasculare materne. Diagnosticarea prenatală rămâne dificilă, iar majoritatea infarctelor sunt identificate postnatal.
Sarcina Ectopică
Sarcina ectopică reprezintă o sarcină complicată ce apare la 1-2% din totalul sarcinilor diagnosticate. Termenul "ectopic" sugerează faptul că oul fertilizat se implantează în afara cavității uterine (cum ar fi fost normal). Cel mai frecvent acesta nidează în tubul uterin (în peste 90% din cazuri).
Embrionul implantat ectopic nu se poate dezvolta normal și complet, iar o sarcină de acest tip nu poate fi dusă la termen (doar în situații extrem de rar întâlnite sarcina evoluează). Dimensiunile maxime pe care le poate atinge un embrion localizat în tub sunt aproximativ ale unei nuci, apoi creșterea sa va determina ruperea tubei, care declanșează o urgență medico-chirurgicală de o mare gravitate (sarcina ectopică ruptă). Dacă nu se intervine imediat, pacienta poate muri.
Tipuri de Sarcina Ectopică
- Sarcina extrauterină necomplicată (subacută): este cea în care tuba este încă intactă, iar embrionul nu este foarte dezvoltat. Din punct de vedere clinic se caracterizează prin dureri de intensitate variabilă, de obicei localizate în cadranul abdominal drept sau stâng în funcție de localizarea exactă a sarcinii. Are iradieri, de cele mai multe ori în umărul drept, metroragii (de obicei sângele este negricios, în cantitate variată), lipotimii. Din punct de vedere obiectiv, la inspecția pacientelor se observă existența semnelor de sarcină, însă întotdeauna există o diferență între mărimea uterului și vârsta gestațională.
- Sarcina extrauterină complicată (sau acută): este cea în care au apărut deja complicațiile. Acestea sunt în funcție de localizarea exactă a sarcinii și sunt reprezentate în majoritatea cazurilor de: torsiuni de ovar, tubă ruptă, hemoragii interne, peritonite. Evoluția pacientelor este spre șoc hemodinamic dacă tuba se rupe (aceasta are tahicardie, hipotensiune arterială, tegumente transpirate și reci, palide). În momentul ruperii, pacienta simte o durere intensă, apoi apar lipotimii. Tratamentul trebuie instalat foarte rapid, altfel pacienta poate deceda.
Specialiștii au observat că în ultimii ani a crescut procentul sarcinilor ectopice, în special în rândul femeilor fumătoare. Acest lucru pare a fi datorat efectului exercitat de nicotină asupra estrogenilor (în sensul scăderii sintezei și secreției lor). Nivelurile scăzute de estrogeni afectează capacitatea tubelor de a se contracta și de a direcționa ovulul și, în final, embrionul, spre cavitatea uterină, unde să se poată implanta normal.
Ce este o sarcină ectopică? Doctorul explică factorii de risc, simptomele și tratamentul | Stanford
Investigații și Management în Cazul Pierderii Recurente de Sarcină
În cazul opririi repetate din evoluţie a sarcinii, este nevoie de teste suplimentare, pentru depistarea cauzei. Pe lângă analizele necesare pentru diverse infecţii (Ureaplasma urealyticum, Mycoplasma hominis, Chlamydia trachomatis, Toxoplasma gondi), trebuie efectuate şi teste genetice şi imunologice. Astfel, este nevoie şi de dozarea anticorpilor antifosfolipidici (precum cei anticardiolipinici şi anticoagulantul lupic).
Avorturile recurente - în general specialiștii pun diagnosticul de avorturi recurente după ce pacientele au suferit 3 avorturi spontane consecutive. După al treilea avort pacienta este investigată complet pentru a se stabili cu precizie cauza de avort habitual.
Deși teoretic este posibil ca femeia să rămână însărcinată în următoarele 2 săptămâni după un avort spontan, majoritatea specialiștilor recomandă pacientelor să aștepte minim 2-3 menstruații după ce acestea au redevenit regulate înainte de a încerca să conceapă iar. În ciuda studiilor și investigațiilor, cauza exactă a avorturilor recurente rămâne necunoscută în peste 50% din situații.
Un studiu recent a evidențiat importanța evaluării corecte a șanselor unei femei de a duce o sarcină normală la bun sfârșit după unul sau mai multe avorturi spontane. Specialiștii au concluzionat, după ce au analizat factorii de risc și au corelat influența lor asupra stării de sănătate a pacientei, că o femeie cu vârsta sub 25 de ani, care nu are anticorpi anticardiolipina (sau alți anticorpi antifosfolipidici), un ciclu menstrual regulat și o sarcină normală, încheiată cu nașterea unui făt viu sănătos, are șanse de 90% de a avea o următoare sarcină normală din toate punctele de vedere. La polul opus se află pacientele cu vârsta peste 30 de ani, cu menstruații neregulate, cu un număr de peste 4 avorturi în antecedentele medicale, care au un titru crescut de anticorpi antifosfolipidici și nu au născut feți vii.
Investigații Recomandate
- Teste genetice: atât pentru paciente, cât și pentru parteneri - trebuie precizat că în apariția avortului spontan sunt incriminate cauze embrionare în 50% din situații, cauze materne și paterne în 15% și cauze mixte în 30% din situații. Din aceste motive este foarte important ca ambii parteneri să fie testați.
- Biopsii endometriale: constau în recoltarea unui fragment tisular din endometru pentru a se determina dacă învelișul intern al uterului este destul de primitor pentru a permite nidarea și dezvoltarea produsului de concepție.
- Histerosalpingografia: este o investigație ce poate determina dacă există blocaje, obstrucții sau alte probleme ce interferează cu funcționalitatea normală a tubelor uterine și uterului. HSG este o procedură imagistică (radiologică) în care se injectează substanță de contrast în canalul cervical și apoi se vizualizează imaginile. În mod normal atât cavitatea uterină cât și tubele uterine se opacifiază. Deoarece metoda utilizează radiații ionizante trebuie făcută doar în etapa preovulatorie a ciclului menstrual și niciodată în sarcină (sarcina este contraindicație absolută a acestei proceduri). Pacientele trebuie să fie conștiente și de riscurile pe care această procedură le are și care li se vor prezenta atent și pe larg de către medic.
- Histeroscopia: reprezintă examinarea endoscopică a cavității uterine utilizând un instrument asemănător unui telescop, numit histeroscop. Acesta este conectat la o unitate externă video unde sunt transmise imaginile. În timpul examinării în cavitatea uterină se introduce dioxid de carbon sau soluții saline pentru a o expandarea și a facilita investigația. Procedura este foarte utilă în diagnosticarea patologiei uterine iar cele mai frecvente indicații ale acesteia includ: fibromul uterin, malformații uterine, polipi endometriali. Se realizează mai ales dacă HSG are aspect normal.
Opțiuni Terapeutice
Tratamentul variază foarte mult de la pacientă la pacientă și în funcție de tipul de avort cu care se confruntă, în funcție de vârstă și de eventualii factori de risc pe care îi are. Opțiunile terapeutice sunt analizate alături de medicul personal, acesta fiind singurul care cunoaște antecedentele obstetricale și ginecologice ale pacientei și care astfel poate vedea cazul în ansamblul său.
- Chirurgical pentru a corecta eventualele anomalii uterine, pentru a îndepărta fibroamele sau polipii.
- Cerclajul cervical (sau tracheoplastia) este de fapt suturarea (închiderea chirurgicală) a cervixului. Se practică pentru tratarea incompetentelor cervicale, situații patologice în care cervixul se dilată progresiv și apare risc de avort. Este indicat în special în cazul pacientelor cu antecedente de avort spontan (unic sau multiplu), apărut în special în trimestrul 2 de sarcină.
- Tratamentul de specialitate al amenințării de avort include repaus la pat, administrarea de substanțe analgezice (dacă pacienta are dureri), spasmolitice.
Implicații Psihologice ale Pierderii Sarcinii
Pierderea unui copil, indiferent când apare, este una din cele mai traumatice experiențe psihice prin care poate trece un părinte. Situația poate părea chiar mai tragică dacă apare în primele luni de viață ale bebelușului, însă impactul acestei situații este același, mereu. Dramatismul situației poate împinge părinții în stări depresive, de alienare și izolare și aceștia tind să creadă că sunt singurii care se confruntă cu astfel de necazuri.
Pe măsură ce acceptă însă inevitabilul (decesul copilului), majoritatea ajung să înțeleagă și cât de frecvente sunt astfel de situații. Specialiștii au observat că există o adevărată conspirație a tăcerii în ceea ce privește acest subiect și ca urmare părinții nu sunt suficient de pregătiți pentru eventualitatea apariției unui astfel de eveniment. Consecința: părinții (și în majoritatea cazurilor, mamele) se simt foarte singuri și neajutorați și nu știu cui să ceară sprijin. Poate fi de ajutor să ai sprijin de la cineva care înțelege sau să citești despre experiențele și sentimentele altor persoane.

Ce este o sarcină ectopică? Doctorul explică factorii de risc, simptomele și tratamentul | Stanford
tags: #factori #implicati #in #moartea #intrauterina
