Infertilitatea masculină este o problemă medicală frecventă, care afectează un procent semnificativ de bărbați și, implicit, cupluri care își doresc să conceapă un copil. Cauzele infertilității masculine sunt diverse și pot include factori genetici, stil de viață, afecțiuni medicale și expunerea la factori de mediu. Recent, noi cercetări sugerează o posibilă legătură între virusul hepatitei E și infertilitatea la bărbați.
Cauzele Infertilității Masculine
Infertilitatea masculină este definită ca incapacitatea unui bărbat de a iniția o sarcină la o parteneră fertilă, după 12 luni sau mai mult de contact sexual regulat, neprotejat. Organizația Mondială a Sănătății estimează că 1 din 5 cupluri este afectat de infertilitate. Infertilitatea cuplului este raportată ca fiind de cauză feminină în 20-35% din cazuri, de cauză masculină în 20-30% din cazuri și din cauza ambilor parteneri în 25-40% din cazuri. De asemenea, 10-20% dintre cupluri sunt diagnosticate cu infertilitate de cauză idiopatică/inexplicabilă.
Etiologia infertilității masculine este vastă. Aceasta patologie poate fi determinată atât de factori din mediu, cât și de anumite modificări structurale și funcționale din organism. Cunoașterea motivelor care duc la infertilitate este importantă pentru a putea determina care este tratamentul optim.
Factori Genetici
Anomaliile genetice reprezintă o cauză principală a infertilității. Uneori, acestea pot fi depistate destul de repede, ca urmare a simptomatologiei evidente; alteori, diagnosticul este stabilit cu dificultate. Cel mai adesea, afecțiunile genetice care se asociază infertilității sunt:
- Microdeletii ale cromozomului Y
- Fibroza chistică
- Sindromul Young
- Sindromul Klinefelter
- Sindromul Kallmann
- Sindromul celulelor Sertoli
În 5-10% dintre cazurile de infertilitate masculină, se identifică o patologie genetică. Sindromul Klinefelter este cea mai frecventă cauză genetică de afectare a producției primare a spermatozoizilor. Este caracterizat de prezența unui cromozom X suplimentar la bărbați (47, XXY) și se diagnostichează prin cariotip.
Afectiuni Endocrine
Afectiunile endocrine pot contribui semnificativ la apariția infertilității masculine. Printre cele mai frecvente patologii endocrine care pot da infertilitate se află:
- Hipogonadismul (determinat de o reducere a secreției hormonilor sexuali masculini)
- Hiperprolactinemia (secreția excesivă a prolactinei)
- Sindromul Cushing
- Deficiența de GnRH (hormon eliberator al gonadotropinelor)
- Hipertiroidismul
Producția de spermatozoizi și de testosteron la nivelul testiculelor este controlată de creier printr-un sistem hormonal care se numește axul hipotalamo-hipofizo-testicular. Afecțiunile hipotalamice și hipofizare duc la apariția deficitelor hormonale, care deteriorează fertilitatea (hipogonadism secundar). Acest sistem de control poate fi perturbat de apariția excesului de prolactină, estrogeni, glucocorticoizi și androgeni în organism.
Infecții și Afecțiuni Uro-Genitale
Una dintre complicațiile infecțiilor este infertilitatea. Agenții patogeni responsabili de această patologie sunt:
- Chlamydia sp.
- Treponema pallidum (sifilis)
- Gonococcus sp.
- Mycoplasma sp.
Afecțiunile uro-genitale pot fi clasificate în:
- Afectiuni congenitale (ce sunt prezente de la naștere): testiculele necoborâte; malformațiile epididimului (absența sau obstrucția acestuia); anomaliile vaselor deferente (vasele prin care sunt transportați spermatozoizii în timpul ejaculării); disfuncțiile structurale și funcționale ale ductelor ejaculatorii.
- Afectiuni dobândite (care se dezvoltă pe parcursul vieții): varicocelul (dilatarea venelor testiculare); epididimita (inflamația epididimului); obstrucția vaselor deferente; ejacularea retrogradă.
Varicocelul reprezintă dilatarea venelor la nivelul scrotului și poate micșora testiculul și reduce producția de spermatozoizi. Se consideră că doar varicocelul evident clinic este asociat cu scăderea fertilității. Tratamentul chirurgical al varicocelului este recomandat doar în cazul în care pacienții acuză simptome sau dacă spermograma este modificată.
Infecția cu virusul urlian (oreion) este cea mai frecventă asociată cu infertilitatea masculină. Inflamația testiculară (orhita) se asociază mai frecvent cu oreionul apărut în viața adultă. Gonoreea și chlamydia sunt infecții cu transmitere sexuală, care, prin inflamație cronică și fibrozare, duc la obstrucția epididimului și a vasului deferent.
Criptorhidia reprezintă lipsa coborârii testiculelor și necesită intervenție chirurgicală încă din copilărie, pentru a preveni afectarea testiculară ireversibilă. Testiculul se poate localiza în canalul inghinal sau în abdomen. Spermatogeneza este afectată fie indirect, de anomaliile genetice și hormonale asociate cu această afecțiune, sau direct, prin efectul dăunător al temperaturilor mai ridicate din corp comparativ cu scrotul.
Factori de Risc și Stil de Viață
Anumiți factori pot favoriza apariția infertilității masculine. Este important a-i cunoaște, pentru a-i putea reduce, unde este posibil. Cei mai importanți factori de risc sunt:
- Vârsta peste 40 de ani
- Fumatul
- Consumul de alcool
- Consumul de droguri
- Obezitatea
- Anumite medicamente (spironolactona, ketoconazol, steroizi)
- Expunerea la radiații, toxine, insecticide, pesticide, bisfenol A (în plastic), ftalați (în plastic și în cosmetice)
- Istoricul medical de afecțiuni uro-genitale
- Deficitul nutrițional
- Expunerea la substanțe care conțin estrogen sau sunt similare estrogenului
Fumatul scade motilitatea spermatozoizilor, reduce durata de viață a acestora și poate induce modificări și leziuni ale conținutului genetic ce se pot repercuta asupra produsului de concepție. Se pare că fumatul (atât la bărbați, cât și la femei) interferează cu succesul tehnicilor de reproducere asistată.
Consumul de alcool are consecințe grave asupra sănătății și un efect negativ asupra spermei.
Consumul de droguri care au influență asupra sistemului nervos central inhibă secreția normală de hormoni la nivelul creierului, în special opioidele și canabisul.
Obezitatea excesivă (indice de masă corporală peste 35) are drept consecință scăderea testosteronului și a calității spermei.
Mersul pe bicicletă a fost corelat cu impotența și sterilitatea deoarece sunt afectate, printr-un stres mecanic prelungit, vasele de sânge și nervii responsabili de erecție. Mountain-biking, sport ce presupune mersul pe bicicletă pe teren accidentat, asociază și riscuri de dezvoltare a unei patologii perineale acute, precum și afectarea traumatică a scrotului. Există studii în care s-a observat că bărbații care au astfel de activități au mai des anomalii ale conținutului scrotal: depozite calcice, chisturi, vene contorsionate.
Expunerea în mod cronic la metale grele, cum ar fi plumb, cadmiu sau arsenic, poate afecta calitatea spermei. Fumatul este cea mai mare cauză a expunerii umane la plumb și cadmiu, care deteriorează sănătatea și afectează infertilitatea.
Smartphone-urile și alte dispozitive mobile pot deteriora calitatea spermei bărbaților, dacă sunt purtate în buzunarele de la pantaloni. Vibrațiile radiațiilor electromagnetice emise de gadget-uri au un impact negativ asupra spermei.
Supraincalzirea testiculelor: numărul spermatozoizilor poate fi redus temporar după sindroame febrile, băi fierbinți sau saună. În cazul în care bărbatul este expus unor temperaturi crescute în mod constant, atunci fertilitatea poate fi afectată mai serios.
Factori de Mediu și Toxine
Spermograma poate fi puternic influențată și de factorii din mediu, și în această categorie intră poluarea. Totuși, gradul afectării propriu-zise rămâne controversat, deoarece de cele mai multe ori infertilitatea este consecința interacțiunii mai multor factori, nu doar a celor de mediu, iar influența fiecăruia este greu de stabilit cu exactitate.
Dintre factorii de mediu asociați cu infertilitatea, radicalii liberi (sau oxidanții) sunt cei mai frecvent amintiți. Nivelul crescut al radicalilor liberi are efecte nocive asupra materialului genetic celular - spermatozoizii fiind în mod particular vulnerabili la acțiunea oxidanților. Pentru a demonstra legătura dintre efectul agresiv al radicalilor liberi și infertilitate s-au efectuat studii care au stabilit că 25% din bărbații sterili prezintă în spermă cantități mult crescute de oxidanți.
Foarte periculoase sunt considerate a fi substanțele estrogen-like din pesticide, deoarece supraexpunerea la astfel de substanțe poate să scadă numărul de celule Sertoli (celule cu rol esențial în spermatogeneză).
Bisfenol A (BPA): o substanță chimică larg utilizată în fabricarea sticlelor și recipientelor de plastic folosite pentru depozitarea alimentelor, care poate cauza cancer. Utilizarea acestui compus organic a devenit controversată deoarece are efecte estrogen-like (asemănătoare estrogenilor endogeni) și astfel este capabil să inducă un răspuns hormonal din partea organismului. Datorită faptului că interferează cu receptorii estrogenici este capabil să determine afectarea gravă a procesului de spermatogeneză (bărbatul devenind în final, steril).
Ftalatii: sunt substanțe folosite în special pentru a crește flexibilitatea materialelor plastice rigide și se găsesc în jucării sau chiar în cosmetice (lacuri de unghii). Influența ftalaților asupra sănătății se exercită la nivelul mai multor organe și sisteme, însă afectează în principal ficatul și testiculele și are dovedită acțiune teratogenă (induce apariția malformațiilor congenitale). Un recent studiu britanic semnalează faptul că un anumit ftalat (dibutil ftalat-DBP) sau metabolitul lui (monobutilftalat-MBP) pot stopa steroidogeneza în celulele Leydig.
Substanțele organoclorurate: sunt compuși organici bazați pe clor și diverse substanțe, de obicei petrochimicale. Sunt de obicei toxice, iar unele au efecte estrogen-like (inclusiv cele folosite în trecut la fabricarea maselor plastice sau ca pesticide, de tipul DDT). O parte din substanțele organoclorurate sunt, de fapt, produși secundari, rezultați din diverse procese chimice (cum este cazul dioxinelor și furanilor). Studii comparative au demonstrat că bărbații expuși la doze ridicate de astfel de substanțe, în special la locul de muncă, au o rată a fertilității net inferioară celor care nu au venit în contact cu aceste chimicale.
Razele X și radiațiile în general, afectează în mod predilect celulele cu rată mare de multiplicare - astfel se explică de ce toate celulele implicate în spermatogeneză sunt sensibile la acțiunea acestor radiații. În funcție de timpul de expunere, dar și de proprietățile radiației, celulele afectate pot necesita chiar și 2 ani pentru a-și relua funcționarea normală (iar în unele cazuri dramatice nu își mai recapătă funcția deloc).
Virusul Hepatitei E și Infertilitatea Masculină
Noi rezultate publicate în PLOS Pathogens sugerează pentru prima dată că virusul hepatitei E ar putea fi transmis pe cale sexuală și să se asocieze cu infertilitatea masculină.
Virusul hepatitei E determină hepatită acută la oameni, în special în regiunile aflate în curs de dezvoltare, unde există dificultăți legate de igienă. Virusul hepatitei E a fost asociat cu numeroase cazuri de complicații fatale legate de sarcină. Totodată, acest patogen infectează porcii, fiind endemic în Statele Unite la aceste animale.
După inocularea virusului în porci, animale similare din punct de vedere al anatomiei reproductive cu oamenii, s-a constatat că patogenul a fost prezent în probe de sânge și de scaun, indicând prezența infecției, deși nu au fost decelate semne clinice de boală.
Totodată, prezența virusului hepatitei E în spermă s-a asociat cu semne de deteriorare calitativă a acestui fluid biologic, fără a putea fi demonstrată până în acest punct o conexiune cu tulburări de fertilitate.

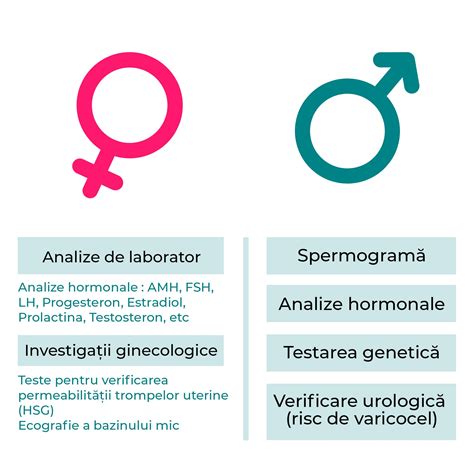
Diagnosticarea Infertilității Masculine
Diagnosticul infertilității la bărbați este întotdeauna stabilit de către medic. Pentru aceasta, este necesară efectuarea:
- Anamnezei
- Examenului clinic
- Investigațiilor paraclinice
Anamneza: În cadrul anamnezei, este important a se vorbi despre dificultățile întâmpinate de pacient în conceperea unui copil; istoricul medical al pacientului (dacă a prezentat afecțiuni uro-genitale în trecut); posibile accidentări ale zonei inghinale; prezența simptomelor depresive; medicamentele sau suplimentele alimentare administrate; prezența obiceiurilor nesănogene (fumat, consum de alcool, droguri); alimentație; expunerea la radiații, toxine, pesticide, etc.
Examenul clinic: Efectuarea examenului clinic este utilă pentru a evidenția eventuale semne de inflamație din zona genitală și a orienta diagnosticul. Astfel, medicul poate observa: afecțiuni ale penisului; afecțiuni ale testiculelor; prezența varicocelului.
Spermograma: Calitatea lichidului spermatic este evaluată în cadrul unei analize cunoscute drept spermogramă. Aceasta presupune analiza caracteristicilor spermatozoizilor și a capacității acestora de a fecunda ovulul. Proprietățile lichidului seminal (spermei) sunt foarte importante, când se dorește conceperea unui copil. Modificările acestuia pot influența fertilitatea bărbatului. Adesea, bărbații se confruntă cu:
- Azoospermie (lipsa spermatozoizilor)
- Oligospermie (număr scăzut de spermatozoizi)
- Mobilitate scăzută a spermatozoizilor
- Forme aberante ale spermatozoizilor
- Aspermie (lipsa spermei)
- Hipospermie (cantitate scăzută de spermă)
- Hiperspermie (producerea unei cantități crescute de spermă, adesea asociată cu un număr redus de spermatozoizi)
În cadrul analizei lichidului spermatic, se vor evalua și alte aspecte responsabile de calitatea materialului genetic: pH-ul; timpul de lichefiere; prezența leucocitelor; aspectul; prezența anticorpilor; determinarea cantității de fructoză; evidențierea speciilor reactive de oxigen.
O analiză a materialului seminal este unul dintre testele principale pe care furnizorii de asistență medicală le folosesc pentru a ajuta la diagnosticarea infertilității la bărbați. De asemenea, specialistul poate efectua și alte teste pentru a ajuta la identificarea sau excluderea cauzei infertilității la bărbați, precum teste imagistice, analize de sânge, analiză de urină și biopsie testiculară.
Tratamentul Infertilității Masculine
Tratamentul infertilității la bărbați depinde de cauza care stă la bază. Opțiunile de tratament pentru infertilitatea la bărbați pot include:
- Modificări ale stilului de viață: adoptarea unor obiceiuri de viață sănătoase; aceasta poate include menținerea unei greutăți sănătoase, renunțarea la fumat, limitarea consumului de alcool, evitarea drogurilor ilicite și gestionarea stresului.
- Medicamente: anumite medicamente pot fi prescrise pentru a aborda dezechilibrele hormonale, pentru a îmbunătăți producția de spermatozoizi sau pentru a trata afecțiunile medicale subiacente care contribuie la infertilitate.
- Intervenții chirurgicale: pot fi recomandate pentru a corecta anomaliile anatomice, pentru a elimina blocajele din tractul reproducător sau pentru a trata afecțiuni precum varicocelul, care pot afecta fertilitatea. Tehnicile chirurgicale de prelevare a spermei pot fi, de asemenea, utilizate pentru a colecta spermatozoizii direct din testicule, în vederea utilizării în cadrul tehnologiilor de reproducere asistată.
- Tehnologii de reproducere asistată: pot ajuta la depășirea anumitor tipuri de infertilitate masculină prin asistarea fertilizării sau prin facilitarea livrării spermatozoizilor către ovul. Aceste proceduri includ: inseminare intrauterină, fertilizarea in vitro (FIV), injecția intracitoplasmatică de spermatozoizi (ICSI - tehnică utilizată în cazurile de infertilitate masculină severă, în care calitatea sau cantitatea de spermatozoizi este scăzută), inseminare cu spermă de la donator.
- Consiliere genetică
- Consiliere psihologică
Cel mai frecvent, calitatea spermei este cea care face dificilă conceperea unui copil. În aceste situații, pentru obținerea unei sarcini, se utilizează următoarele metode:
- Fertilizarea in vitro (FIV): presupune utilizarea ovocitelor de la mamă și a spermatozoizilor de la tată. Aceștia sunt puși în contact și se formează embrionii, ce sunt, ulterior, introduși în uter. Din acest punct, sarcina va avea o evoluție similară cu a unei sarcini obținute pe cale naturală.
- Inseminare intrauterină: această metodă constă în inseminarea spermatozoizilor în uter. Pentru ca șansa de a obține o sarcină să fie maximă, inseminarea se face în perioada în care femeia este la ovulație.
- Injectarea intracitoplasmatică de spermatozoizi (ICSI): pentru realizarea acestei tehnici, este necesar ca în interiorul ovocitelor de la mamă să fie injectați spermatozoizi. Sunt aleși spermatozoizii care întrunesc criteriile calitative, după o atentă examinare la microscopul optic. După introducerea spermatozoizilor în ovocite, se formează embrionii. Aceștia sunt inseminați în uter, printr-un procedeu care nu este dureros.
Tehnica ZyMot este o tehnologie inovatoare utilizată în laboratoarele de fertilizare in vitro pentru a selecta spermatozoizii de cea mai bună calitate. Aceasta se bazează pe un dispozitiv de sortare a spermatozoizilor care imită procesul natural de selecție a spermatozoizilor în tractul reproductiv feminin. Spermatozoizii sunt plasați într-un dispozitiv special, unde cei mai sănătoși și mobili spermatozoizi migrează printr-o barieră microfluidică pentru a ajunge la ovul. Acest proces de selecție naturală ajută la îmbunătățirea calității spermatozoizilor folosiți pentru fertilizare, crescând astfel șansele de concepție reușită.
Cauze și tratamente ale infertilității masculine | Explicări ale unui medic specializat în fertilitate
Prevenirea Infertilității la Bărbați
Infertilitatea nu poate fi prevenită în totalitate, spre exemplu, în cazul afecțiunilor genetice. În schimb, dacă sunt reduși factorii de risc, fertilitatea este puțin afectată. Astfel, pacientul poate:
- Adopta o dietă echilibrată nutrițional
- Renunța la fumat
- Diminua consumul de alcool
- Evita expunerea la radiații sau substanțe toxice
- Menține o greutate sănătoasă
- Gestiona stresul
Îmbunătățirea stilului de viață poate aduce un beneficiu semnificativ pentru fertilitatea bărbaților.
tags: #hepatitac #infertilitate #la #barbati
