Scarlatina este o boală infecțioasă bacteriană determinată de anumite serotipuri de streptococ beta-hemolitic de grup A, capabile să producă toxine eritrogenice. Aceste toxine sunt responsabile de apariția erupției cutanate roșii, fine, cu aspect aspru la atingere, caracteristică bolii. Deși simptomele sunt inconfortabile (febra, durere în gât, erupție cutanată), tratamentul cu antibiotice vindecă rapid scarlatina la copii și adulți.
Agentul cauzal al scarlatinei este Streptococcus pyogenes, cunoscut și sub denumirea de streptococ beta-hemolitic de grup A, care produce o toxină eritrogenă. În mod normal, Streptococcus pyogenes poate fi găsit pe piele, în gât și în nas, unde poate trăi fără să provoace probleme. În anumite condiții, această bacterie poate cauza infecții non-invazive, cum ar fi faringita sau amigdalita acută, impetigo (o infecție a pielii) și scarlatina. Când streptococul beta-hemolitic de grup A se multiplică în zona de intrare, în mod frecvent în orofaringe (gât), și în mod excepțional în alte zone ale pielii, declanșează un proces inflamator local (ca în cazul amigdalitei acute streptococice sau anginei) și eliberează toxina eritrogenă.
Numele bolii provine din latina „scarlatum”, care înseamnă roșu aprins sau stacojiu, referindu-se la culoarea intensă a erupției cutanate. Erupția este formată din pete mici și roșii, care sunt aspre la atingere, asemănătoare cu textura unui hârtie de sticlă.
Epidemiologie și Transmitere
Scarlatina afectează în mod obișnuit copiii cu vârste cuprinse între 5 și 10 ani, fiind întâlnită în special în mediile colective precum grădinițele și școlile, unde pot apărea focare de infecție. Deși scarlatina poate afecta pe oricine, copiii cu vârsta sub 15 ani sunt cel mai frecvent afectați, în special cei cu vârste între 5 și 10 ani. Este rară la copiii mai mici de 2 ani, iar susceptibilitatea scade odată cu înaintarea în vârstă. Viața sau interacțiunea în medii aglomerate, cum ar fi școlile, centrele de zi sau gospodăriile, crește probabilitatea expunerii. Epidemiile de faringită streptococică sau scarlatină în cadrul comunităților sau cartierelor cresc și mai mult riscul.
Scarlatina se transmite cu ușurință, în principal pe cale respiratorie, prin intermediul picăturilor emise atunci când o persoană infectată tușește, strănută, vorbește sau râde. De exemplu, te poți îmbolnăvi dacă: Inspiri acele picături; Atingi un obiect sau o suprafață contaminată, iar apoi îți duci mâinile la gură sau la nas; Folosești același pahar, farfurie sau tacâmuri ca și o persoană infectată. În cazuri rare, se poate transmite și pe cale digestivă, prin consumul de alimente contaminate.
Persoana este contagioasă cu 6 zile înainte de debutul bolii, iar după începerea tratamentului cu antibiotice, contagiozitatea dispare în 24 până la maxim 48 de ore. Totuși, persoanele netratate cu antibiotice pot rămâne surse de infecție pentru 2-3 săptămâni. Contagiozitatea unei persoane bolnave de scarlatină persistă atâta timp cât streptococul este prezent în nas, gât sau pe piele.

Perioada de Incubație și Contagiozitate
Perioada de incubație în scarlatină, adică intervalul de timp dintre expunerea la bacterie și apariția simptomelor, este de obicei de 2-5 zile. În acest timp, infecția bacteriană începe să se dezvolte fără semne vizibile. Durata pentru perioada de incubație în scarlatină poate varia în funcție de factori precum rezistența sistemului imunitar și nivelurile de expunere. În general, la scarlatina perioada de incubație, adică intervalul de timp dintre contractarea infecției și apariția primelor simptome de scarlatină, poate varia între 2 și 4 zile.
Scarlatina este contagioasă de îndată ce apar simptomele. Absența sau prezența tratamentului determină cât timp este contagioasă scarlatina. Este important de reținut că o persoană infectată poate transmite această boală și altora chiar și cu până la 6 zile înainte de apariția primelor simptome. Scarlatina, la început, este extrem de contagioasă. După începerea tratamentului, pacientul continuă să fie contagios timp de 24 de ore de la administrarea primei doze de antibiotic. În lipsa tratamentului, perioada de contagiozitate se prelungește până la 2 sau 3 săptămâni de la apariția primelor simptome.
Simptome
Scarlatina începe brusc, adesea cu febră ridicată (> 38.3°C) și amigdalită acută (cunoscută și sub numele de angină sau „gât roșu”). Amigdalele sunt umflate, de un roșu intens, cu sau fără puroi, iar ganglionii limfatici de la nivelul gâtului sunt adesea măriți și dureroși. Copilul poate resimți dureri intense în gât și dificultăți la înghițit.
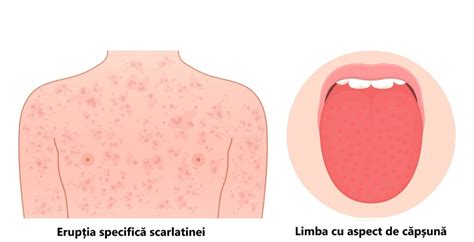
La 1-2 zile de la debutul bolii, apare eritemul caracteristic sub formă de pete roșii mici, cu diametrul de 1-2 mm. La început, aceste pete sunt plate, dar devin treptat proeminente. Sunt fine și aspre la atingere, având o textură similară cu cea a hârtiei abrazive. Erupția apare inițial la nivelul toracelui și se răspândește rapid în alte părți ale corpului, adesea fără a afecta palmele, tălpile și fața. Erupția este foarte pronunțată în zonele axilare, inghinale și la nivelul plicilor coatelor, unde apar zone de eritem intens, mai strălucitor în comparație cu restul erupției cutanate.
Semnele și simptomele scarlatinei sunt distincte și caracterizate în principal de erupția roșie care dă numele bolii. Boala debutează cu o febră peste 38°C adesea însoțită de frisoane și o durere foarte puternică în gât. Alte simptome pot include ganglioni limfatici umflați și sensibili, greață și vărsături, dureri abdominale, dureri de cap și dureri corporale. Frecvent se observă o erupție pe piele în scarlatină, adesea descrisă ca o senzație de șmirghel. Aceasta apare inițial pe gât sau pe piept și se extinde la trunchi, brațe și picioare. Este roșu aprins, semănând cu o arsură solară, iar apăsarea pe pielea afectată face ca aceasta să devină palidă pentru scurt timp. Pliurile pielii, cum ar fi cele din zona inghinală, a axilelor și a coatelor, dezvoltă adesea linii roșii mai adânci, cunoscute sub numele de liniile lui Pastia. Fața poate apărea înroșită, cu un inel palid în jurul gurii.
În prima zi de boală, limba este acoperită cu un depozit alb-cenușiu. Ulterior, în zilele următoare, acesta se descuamează, capătând un aspect făinos, datorită papilelor gustative care devin proeminente. Limba zmeurie în scarlatină este o altă caracteristică distinctivă a afecțiunii. Inițial poate avea un film alb care dispare, dezvăluind un aspect umflat, roșu și cu papile proeminente.
Amigdalele și gâtul sunt de obicei roșii, inflamate și pot prezenta pete albe sau galbene sau puncte de puroi. Caracteristic este lipsa disfoniiei (răgușeală), tusei, rinoreei (secreții nazale), manifestări care pot sugera mai degrabă implicarea unui virus decât a unei bacterii.
Alte simptome ale scarlatinei la copii și adulți sunt: Febra mare, însoțită adesea de frisoane; Gât roșu și dureros; Dificultăți la înghițire; Ganglioni limfatici măriți, sensibili la atingere; Greață; Vărsături; Dureri de cap, abdominale sau musculare.
Scarlatina la Copii și Adulți
Scarlatina este, de cele mai multe ori, diagnosticată în rândul copiilor. Incidenta cea mai mare a bolii este înregistrată în intervalul de vârstă 5 - 15 ani. Deși simptomele pot fi destul de violente, în special din cauza febrei mari și a durerilor acute din gât, scarlatina nu este considerată, în prezent, o afecțiune gravă. Este important ca diagnosticul să fie făcut rapid, pentru a se începe un tratament adecvat cu antibiotice, astfel încât să fie prevenite complicațiile.
Suntem obișnuiți să discutăm despre scarlatina preponderent la copii, dar și adulții pot face scarlatină. În majoritatea cazurilor, scarlatina la adulți nu se asociază cu niciun fel de complicații, mai ales dacă afecțiunea este tratată în mod adecvat. Totuși, există un risc minim ca infecția să se răspândească și la alte organe, determinând probleme de sănătate ceva mai grave: otită, abcese faringiene etc. Respectând tabloul clinic general, la adulți primele simptome de scarlatină sunt asemănătoare gripei: temperatură mare, gât extrem de dureros, creșterea adenopatiei cervicale. La 12 - 48 ore de la debutul simptomelor apare erupția cutanată, cu aspectul caracteristic. Deși mai frecventă la copii în intervalul de vârstă 5 - 15 ani, scarlatina te poate afecta și în viața de adult și impune același protocol terapeutic hotărât pentru prevenirea complicațiilor.
Diagnostic
Diagnosticul se bazează pe cultura bacteriană a exsudatului faringian. Medicul va stabili diagnosticul în urma anamnezei și a examinării copilului. Confirmarea suspiciunii de diagnostic se realizează prin efectuarea examenelor de laborator:
Testul rapid de depistare a antigenului streptococului beta-hemolitic de grup A este, cel mai adesea, folosit în cabinetele de pediatrie. Rezultatele testului sunt disponibile în doar câteva minute, cu mențiunea că rezultatele fals-negative sunt o realitate care nu poate fi ignorată. Cu alte cuvinte, dacă un copil simptomatic are un rezultat pozitiv, se poate începe imediat tratamentul cu antibiotic; dacă un copil simptomatic are un rezultat negativ, acesta va fi îndrumat să efectueze un exsudat faringian.
Exsudatul faringian reprezintă proba standard pentru diagnosticul infecției streptococice. Recoltarea corectă a probelor garantează o precizie de până la 95% a rezultatului obținut. Întotdeauna, exsudatul faringian se recoltează la prima oră dimineața, înainte ca pacientul să fi băut sau să fi mâncat și obligatoriu înainte de începerea unui tratament cu antibiotice. Durata testului este ceva mai mare, de 24 - 72 ore, ceea ce înseamnă că poate fi necesară amânarea începerii tratamentului. Antibiograma nu este considerată necesară în cazul anginei streptococice, având în vedere că microorganismul și-a păstrat sensibilitatea naturală față de peniciline. În cazul pacienților cu alergie la peniciline, se recomandă efectuarea antibiogramei și identificarea unei alte soluții.
Este important de precizat că măsurile de sănătate publică recomandă ca, la depistarea unui focar de scarlatină, toate persoanele care au venit în contact cu pacientul să efectueze un exsudat faringian pentru identificarea purtătorilor sănătoși.

Tratament și Îngrijire Acasă
Tratamentul scarlatinei constă în administrarea de antibiotice, cu penicilina fiind de obicei alegerea principală. Deși boala poate trece în mod natural în 1-2 săptămâni fără tratament, antibioticele limitează transmiterea bolii și previn complicațiile. Este important să se respecte durata completă a tratamentului prescris de medic, chiar dacă simptomele se ameliorează complet.
Pentru ameliorarea simptomelor, se pot utiliza medicamente fără prescripție medicală, cum ar fi ibuprofen sau paracetamol, pentru a controla febra și a atenua durerea în gât. Este importantă consultarea unui medic, pentru a afla doza adecvată, în special în scarlatina la copii. Pentru a calma durerea în gât, pot fi utile alimentele moi, lichidele calde și gargara cu apă sărată.
Pe lângă tratamentul medical pentru scarlatină la copii, îngrijirea de acasă este esențială pentru vindecare. Părinții trebuie să-i asigure copilului un mediu confortabil, să monitorizeze simptomele și să îi ofere lichide din abundență, pentru a preveni deshidratarea. Dacă erupția cauzată de scarlatină la copii provoacă mâncărimi, asigurați-vă că unghiile copilului sunt tăiate scurt, astfel încât să nu-și cauzeze leziuni scărpinându-se.
Alte măsuri de îngrijire la domiciliu includ:
- Tratarea durerii și a febrei: Consultă medicul în legătură cu utilizarea ibuprofenului sau a acetaminofenului.
- Hidratare adecvată: Asigură-te că copilul se hidratează adecvat.
- Odihnă: Încurajează-l să se odihnească.
- Gargară cu apă sărată: Dacă copilul este suficient de mare pentru a face gargară, o cană cu apă caldă (250 ml apă) în care ai dizolvat 1 linguriță de sare poate ajuta la ameliorarea durerii în gât.
- Alimente reconfortante: Oferă-i alimente care să amelioreze disconfortul din gât.
- Umidificarea aerului: Menține aerul din cameră umed.
- Evitarea iritanților: Evită substanțele care pot irita pielea sau căile respiratorii.
Prevenire
Cea mai importantă măsură de prevenire este spălarea mâinilor cu apă și săpun. Copiii ar trebui încurajați să-și spele mâinile la începutul zilei de școală, după folosirea toaletei, după joacă, înainte și după masă și la sfârșitul zilei școlare. Este esențial ca spălarea mâinilor să fie făcută corect.
Evitarea transmiterii germenilor se poate realiza prin învățarea copilului să-și acopere gura și nasul atunci când tușește și strănută pentru a preveni răspândirea potențială a germenilor. Dacă nu are la îndemână o batistă sau un șervețel de hârtie, ar trebui să strănute în pliul cotului. Pentru a-l face să înțeleagă mai bine, poți numi acest gest „gestul lui Dracula”, deoarece seamănă cu cel pe care îl făcea contele atunci când se acoperea cu mantia.
Scarlatină: Simptome și tratament - Întreabă o asistentă medicală | @LevelUpRN
Complicații
Deși scarlatina este în general o boală ușoară, unii pacienți pot necesita internare în spital pentru tratamentul simptomelor severe sau al complicațiilor, care pot apărea în fazele timpurii sau tardive ale bolii. Tratamentul prompt cu antibiotice reduce semnificativ riscul de complicații.
Complicațiile pot apărea atunci când, în lipsa tratamentului, toxina se răspândește la alte organe. Printre posibilele complicații ale scarlatinei se numără:
- Abcese în jurul amigdalelor;
- Infecții ale urechii, sinusurilor ori pielii;
- Pneumonie;
- Febra reumatică;
- Artrită;
- Glomerulonefrită poststreptococică.
Complicații post-infecțioase (tardive): apar între zilele 15 și 25 ale bolii și pot include reumatismul articular acut (RAA), glomerulonefrita acută și eritemul nodos. Diagnosticul prompt al infecțiilor streptococice are ca principal scop reducerea riscului de complicații.
Aceasta este una dintre cele mai grave complicații cauzate de scarlatina la copii. Febra reumatică poate apărea la câteva săptămâni după infecția streptococică și poate afecta inima, articulațiile, pielea și sistemul nervos. Aceasta este o afecțiune inflamatorie a rinichilor care apare ca o reacție la infecția cu streptococ. Poate duce la retenția de lichide, tensiune arterială ridicată și sânge în urină. O complicație frecventă care survine după scarlatina la copii este otita medie, care apare când infecția bacteriană se extinde la urechea medie. Deși rară, o altă complicație gravă după scarlatina la copii este meningita, o inflamație a membranelor care învelesc creierul și măduva spinării.
tags: #mamica #pediatru #scarlatina
