Apropierea momentului aducerii pe lume a bebeluului te pune în fața situației de a naște natural, dacă se poate, sau prin cezariană, dacă acesta se impune. Cum nașterea unui copil implică bucurie, dar și durere în ambele cazuri, îți prezentăm în acest articol care sunt plusurile și minusurile fiecărui tip de naștere. O informare corectă te poate ajuta să depășești mai bine fiecare situație.
Decizia de a naște prin cezariană este luată prin consultare cu medicul curant, în baza informațiilor medicale disponibile. Potrivit statisticilor, aproape 9 din 10 femei își aduc pe lume bebelușii prin cezariană. Ponderea este una dintre cele mai mari din Uniunea Europeană.
La nivel mondial, aproximativ 140 de milioane de femei nasc în fiecare an. Se estimează că în fiecare zi, vin pe lume în jur de 385.000 de bebeluși, fie pe cale naturală, vaginală, fie prin cezariană. Majoritatea bebelușilor vin pe lume pe cale naturală, însă operațiile de tip cezariană rămân opțiuni pentru a naște: se estimează că, în Marea Britanie, un copil din 4 se naște prin cezariană, iar în SUA, procentul nașterilor prin cezariană este de 31%. În România, procentul nașterilor prin cezariană ajunge și la 90% în centrele private, viitoarele mămici optând pentru această formă de naștere.
Ce este cezariana?
Atunci când un copil se naște cu ajutorul unei operații chirurgicale ce presupune o incizie în abdomenul mamei și alta în uter, vorbim despre cezariană. Aproape o treime din bebelușii din Statele Unite ale Americii sunt născuți prin cezariană, iar asta ne arată cât de sigură și comună a devenit această intervenție. De obicei, se recomandă ca orice naștere, inclusiv prin cezariană, să aibă loc după vârsta de 39 de săptămâni a fătului, astfel încât acesta să se poată dezvolta adecvat în uter. Cu toate acestea, cezariana se face de cele mai multe ori în situații de urgență, iar acestea pot apărea și înainte de 30 de săptămâni.
Operația cezariană sau operația C, reprezintă nașterea chirurgicală a unui copil printr-o incizie la nivelul abdomenului și uterului mamei. Incizia poate fi făcută la nivelul abdomenului inferior, deasupra zonei pubiene (transvers) sau, în anumite situații, sub forma unei linii ce unește ombilicul cu zona pubiană (verticală). În majoritatea cazurilor femeia ce naște prin cezariană poate rămâne conștientă pe parcursul nașterii și poate fi cu noul născut imediat după operație.
Deoarece este o procedură care urmează un protocol strict, în cazul în care nu apar complicații, cezariana poate dura aproximativ 45 de minute. Chirurgul va face o incizie prin abdomen și una prin uter, pentru a scoate copilul. Imediat după aceea, medicul va tăia cordonul ombilical, va îndepărta placenta din uter și va coase incizia.
În timp ce te vei afla pe masa de operație, un ecran despărțitor va fi plasat pe corp, astfel încât să nu poți vedea ce se întâmplă; în funcție de tipul de anestezie care ți-a fost administrat, vei dormi în timpul operației de cezariană sau poți fi trează, dar amorțită în partea inferioară a corpului. În a doua variantă, este foarte posibil să simți anumite manevre care se fac în timpul cezarienei, dar fără ca durerea să fie prezentă; incizia din abdomen va avea între 10 și 20 de cm, în funcție de cât estimează medicul că este nevoie pentru a scoate copilul.
Tipuri de anestezie pentru cezariană
Deoarece operația de cezariană reprezintă o incizie în abdomen și uter, este nevoie de anestezie, iar pacientele pot alege dintre două variante:
- Anestezia totală: După administrarea acesteia, pacienta va rămâne complet inconștientă pe toată durata operației de cezariană și puțin timp după aceea.
- Anestezie locală: Aceasta va amorți partea inferioară a corpului, de la talie până la vârful degetelor de la picioare. Avantajul este că pacienta este trează pe toată durata operației și poate vedea copilul imediat după ce este scos din uter. Anestezia locală se împarte în două tipuri:
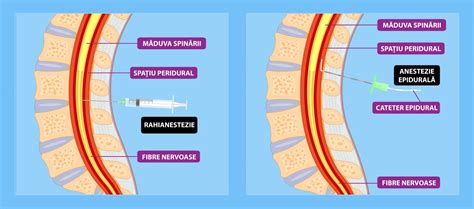
- Epidurală: anestezicul este introdus în corp prin spațiul epidural, localizat în măduva spinării, în regiunile toracice sau lombare ale coloanei vertebrale. Acest tip de anestezie își va face efectul după 10-20 de minute de la injectare.
- Spinală: este cunoscută și sub numele de blocaj spinal, iar anestezicul este introdus cât mai aproape de măduva spinării. Este o anestezie care își face efectul mult mai repede decât epidurala, fiind nevoie de o cantitate mai mică de substanță.
Când este indicată cezariana?
Deși nu este recomandat ca operația de cezariană să fie făcută la cerere, această variantă este posibilă în majoritatea țărilor. Pe de altă parte, există câteva condiții medicale care recomandă mai degrabă efectuarea unei cezariene decât o naștere naturală, astfel:
- ritmul cardiac fetal anormal;
- poziția anormală a fătului la declanșarea nașterii;
- cezariene anterioare;
- travaliu prelungit;
- dimensiunea copilului;
- placenta previa;
- afecțiuni ale mamei, printre care: diabet, hipertensiune arterială, infecția cu HIV sau herpes;
Nastere naturala sau cezariana: situatii medicale ce impun nasterea chirurgicala
În funcție de particularitățile fiecărei sarcini, sunt cazuri se impune apelarea la cezariană, în locul unei nașteri naturale. Este și situația unei nașteri de gemeni sau a mai multor copii în același timp. De asemenea, cezariana poate fi necesară atunci când mama suferă de o afecțiune medicală, precum diabetul sau hipertensiunea arterială.
Tot o naștere prin cezariană se impune și atunci când mama suferă de o infecție ce ar putea fi transmisă copilului în timpul nașterii. Printre acestea se numără infecția HIV sau herpesul genital.
Alte probleme care necesită apelarea la o naștere prin cezariană în locul uneia naturale sunt:
- probleme cu placenta;
- în cazul în care bebelușul este foarte mare și mama are un bazin mic;
- dacă bebelușul nu se află poziționat cu capul în jos, iar eforturile de a-l așeza astfel înainte de naștere au fost fără succes;
- dacă travaliul este prea lent, iar copilul nu primește suficient oxigen.

Nastere naturala sau cezariana: avantajele nasterii chirurgicale
Pe lângă considerentele medicale, principalul avantaj al nașterii prin cezariană este acela că poate fi programată. Știi exact când și unde se va naște bebelușul tău. Scapi astfel de grija declanșării neașteptate a travaliului. Mai mult, o posibilă cauză medicală pentru care se recomandă cezariana vine la pachet cu un avantaj. Poți alege o anumită zi în care să se nască cel mic.
Cezariana poate fi o soluție potrivită pentru tine și dacă ai avut anterior o naștere vaginală complicată. În rest, medicii atenționează că nu există prea multe avantaje dacă naști prin cezariană.
Riscurile și dezavantajele cezarienei
Deși operația de cezariană este în general considerată sigură și, în unele situații, salvatoare de vieți, ea prezintă numeroase riscuri. Procedura este o intervenție chirurgicală majoră și implică deschiderea abdomenului pentru scoaterea bebelușului din uter.
Mai mult, dacă la prima sarcină a fost nevoie de cezariană, cel mai probabil și în viitoarele sarcini va trebui să naști chirurgical. Nașterea vaginală poate fi contraindicată mămicilor care au trecut anterior printr-o cezariană. În situația lor, există riscul de ruptură uterină, când uterul se deschide de-a lungul vechii tăieturi.
Posibile complicații la cezariană
Chiar dacă nașterea prin cezariană este recomandată anumitor gravide, pentru a evita anumite riscuri, ea vine la pachet cu alte posibile pericole.
Studiile arată că femeile au de trei ori mai multe șanse de a muri în timpul unei nașteri prin cezariană decât în timpul unei nașteri vaginale. Și asta în principal din cauza cheagurilor de sânge, infecțiilor și a complicațiilor date de anestezie.
De asemenea, dacă situația impune să naști prin cezariană trebuie să știi că există un risc mai mare de complicații la viitoarele sarcini. Printre acestea se numără anomaliile placentare și ruptura uterină.
Cezariana, riscuri pentru bebeluși
Operația de cezariană poate aduce riscuri și pentru bebeluși, nu doar pentru mamă. Copiii născuți prin cezariană pot avea probleme de respirație la naștere, dar și în timpul copilăriei. Printre ele se numără astmul, conform unui studiu din 2019 publicat în jurnalul Allergy, Asthma & Clinical Immunology.
Există și studii care arată că bebelușii născuți prin cezariană au un risc mai mare de a deveni obezi și de a dezvolta diabet de tip 2, în copilărie și la vârsta adultă.
Cum decurge nașterea naturală?
În mod normal, majoritatea femeilor sănătoase care duc la termen sarcini fără probleme și au avizul medicul obstetrician pot naște pe cale naturală. Nașterea propriu-zisă este precedată de travaliu, care debutează cu apariția contracțiilor. În prima fază, care poate dura între câteva ore și câteva zile, contracțiile sunt rare și neregulate, iar colul începe să se dilate treptat. În aceste momente, până la nașterea propriu-zisă, de ajutor pot fi exercițiile de respirație, masajul și băile calde.
Momentul apropierii nașterii este acela când colul se dilată cu aproximativ 4 cm, iar contracțiile devin regulate. Iminența nașterii pe cale naturală este anunțată și de ruperea apei, de prezența a 3 contracții regulate în decurs de 10 minute și de contracțiile dureroase. În aceste situații, se impun prezentarea într-un serviciu medical sau asistența oferită de o moașă.
Pentru ca nașterea naturală să se producă, e nevoie de o dilatare a colului uterin de 10 cm. La prima naștere a unei femei, dilatarea completă se produce în 8-12 ore, iar la următoarele, se poate instala mult mai repede, în 5 ore.
Pe tot parcursul travaliului, atât starea mamei, cât și cea a fătului sunt îndeaproape monitorizate pentru ca totul să decurgă fără probleme. Dacă nașterea întârzie și travaliul de prelungește din diverse motive (bebelușul nu are o poziție bună sau mama nu are suficientă forță), medicii pot recurge la metode de a provoca nașterea precum administrarea de oxitocină (crește intensitatea contracțiilor) sau ruperea apei.
În situația în care apar dificultăți în expulzia bebelușului, medicii pot recurge la diverse tehnici precum folosirea forcepsului, a vacuumului sau epiziotomia (incizia perineului).
La ora actuală, nașterea vaginală se poate face și sub anestezie epidurală. Aceasta reduce durerile și stresul pe care viitoarea mamă le resimte în timpul travaliului. Există și anumite rezerve legate de anestezia epidurală, unele studii corelând-o cu nevoia de intervenții suplimentare precum forcepsul sau vaccumul, cu scăderea tensiunii arteriale la mamă și cu alte efecte adverse precum febra, durerea de cap, starea de rău și riscul de cateter urinar.
Beneficiile nașterii naturale:
Pentru că este forma naturală de a aduce pe cale un copil, nașterea vaginală este cea pentru care fac pledoarie mulți medici și pe care o aleg fără rezerve cele mai multe dintre mame. Printre avantajele nașterii naturale se numără:
- refacerea rapidă după naștere;
- expunerea bebelușului, în timpul expulziei naturale, la o serie de bacterii sănătoase, care îi stimulează imunitatea;
- șanse mai bune pentru alăptare;
- pregătire mai bună a plămânilor copilului pentru respirație;
- reducerea riscului de complicații asociat operației cezariană.
Pe de altă parte, tot în cazul nașterii vaginale, sunt șanse mai mari ca mușchii implicați în proces să scoată lichidul din plămânii unui nou-născut. Acest lucru este benefic pentru copil deoarece îi reduce riscul de a suferi probleme de respirație la naștere.
Dezavantajele și riscurile unei nașteri naturale
Travaliul prin care trece o mamă în timpul nașterii naturale poate fi lung și epuizant. În medie, la prima naștere, durata travaliului este cuprinsă între patru și opt ore. Și asta până când colul uterin este complet dilatat, iar corpul este pregătit de nașterea efectivă.
De asemenea, în timpul unei nașteri vaginale, există riscul ca pielea și țesuturile din jurul vaginului să se întindă și să se rupă. Fenomenul se produce în timp ce fătul se deplasează prin canalul de naștere. Întinderea și ruperea severă a acestor țesuturi pot necesita cusături. Mai mult, ele pot produce slăbirea sau rănirea mușchilor pelvieni ce controlează funcțiile urinare și intestinală.
Datele arată că femeile care au născut natural au mai multe șanse să sufere de incontinență urinară. Există și riscul să se confrunte cu prolaps de organ pelvin comparativ cu femeile care au născut prin cezariană. Afecțiunea apare atunci când unul sau mai multe organe alunecă în pelvis.
Totodată, un alt dezavantaj al nașterii naturale este că poate provoca dureri persistente în perineu, zona dintre dintre vagin și anus.
Trebuie să mai știi că în cazul unui travaliu lung sau dacă copilul are o greutate mare, el se poate răni în timpul procesului de naștere vaginală, rezultând vânătăi ale scalpului sau fractură a claviculei.
Naștere vaginală după cezariană (NVDC)
Nașterea vaginală după cezariană (NVDC), reprezintă nașterea unui copil pe cale vaginală, după ce mama avusese anterior o naștere prin intervenție chirurgicală (cezariană). Înainte, se spunea că persoanele care nasc prin cezariană, vor fi obligate ca următoarele nașteri să le desfășoare tot prin acest procedeu. În prezent, femeile care au născut o dată prin cezariană, pot opta ca următoarea naștere să se facă fie pe cale vaginală (naturală), fie prin operație cezariană. Indiferent dacă nașterea se va face prin cezariană sau pe cale vaginală, este puțin probabil ca să apară complicații serioase.
În general, o naștere vaginală este mai puțin riscantă decât una prin cezariană, care implică o intervenție chirurgicală majoră. Cu toate acestea, cercetătorii au demonstrat că femeile însărcinate care au o cicatrice uterină secundară unei nașteri anterioare prin cezariană, au risc scăzut de a dezvolta ruptură cicatricii (numită și ruptură uterină) în timpul travaliului.
Opțiuni după o naștere prin cezariană
Există două opțiuni principale pentru naștere după o operație cezariană anterioară:
- nașterea vaginală după cezariană (NVDC);
- cezariana repetată.
Nașterea vaginală după cezariană (NVDC)
Nașterea vaginală sau nașterea naturală după cezariană este adesea preferată de pacientele care doresc o recuperare mai rapidă, evitarea unei noi intervenții chirurgicale majore și experiența unei nașteri vaginale.
Indicații și contraindicații pentru NVDC
Există mai mulți factori de care depinde dacă va fi recomandată sau nu nașterea naturală după cezariană. Riscuri și beneficii ale nașterii vaginale după operația cezariană.
Riscurile NVDC
Cea mai semnificativă complicație care poate apărea la pacientele care încearcă o NVDC este ruptura uterină. Aceasta apare atunci când cicatricea uterină anterioară, mai slăbită, începe să se desprindă. Ruptura uterină reprezintă o urgență medicală și impune o intervenție chirurgicală imediată deoarece pune în pericol atât viața mamei, cât și pe cea a fătului. În cazul mamei, poate apărea o hemoragie majoră, ce poate face necesară transfuzia de sânge și, uneori, chiar o histerectomie (îndepărtarea uterului) pentru a controla sângerarea și a salva viața pacientei. În cazul fătului, ruptura uterină poate duce la întreruperea alimentării cu sânge și oxigen, ceea ce poate rezulta în complicații fetale grave.
Un alt risc ce trebuie luat în considerare privește posibilitatea ca tentativa de NVDC să se finalizeze cu o cezariană de urgență. Atunci când intervenția are loc după începerea travaliului, riscurile cresc și pot include infecții după naștere, atonie uterină (când uterul nu se contractă bine după naștere, ducând la sângerare excesivă) și deschiderea plăgii chirurgicale.
Beneficiile nașterii vaginale după cezariană
O naștere vaginală reușită după o operație cezariană aduce cu sine o serie de avantaje:
- se evită o intervenție chirurgicală majoră;
- riscul de infecții post-partum și de pierderi masive de sânge este mai mic comparativ cu cel asociat cezarienei;
- bebelușii născuți vaginal au, în general, un risc mai mic de a avea probleme respiratorii imediat după naștere;
- durata spitalizării este, de regulă, mai scurtă în cazul unei nașteri vaginale;
- recuperarea după naștere este, în general, mai rapidă.
Cu fiecare cezariană, riscurile pentru sarcinile viitoare pot crește. De aceea, dacă mai planificați copii, o naștere vaginală poate ajuta la reducerea acestor riscuri.
Nașterea prin cezariană repetată
Nașterea prin cezariană repetată implică programarea unei noi intervenții chirurgicale înainte de debutul travaliului. Această opțiune este aleasă din diverse motive, inclusiv predictibilitate, gestionarea anxietății sau din motive medicale specifice.
Indicații și contraindicații pentru cezariana repetată
În general, cezariana repetată este recomandată, din punct de vedere medical, atunci când există acele contraindicații pentru NVDC despre care am vorbit mai sus ori alte indicații specifice pentru cezariană. De obicei, nu există contraindicații absolute pentru o cezariană repetată, atâta timp cât beneficiile depășesc riscurile pentru mamă și făt. Cu toate acestea, numărul mare de cezariene poate crește semnificativ riscul de complicații în sarcinile viitoare.
Riscuri și beneficii ale nașterii prin cezariană repetată
Există mai multe riscuri și dezavantaje asociate cu operația cezariană repetată.
În cazul mamei:
- țesutul cicatricial existent poate îngreuna intervenția chirurgicală și crește riscul de a fi lezate accidental organele din apropiere, cum ar fi intestinul sau vezica urinară;
- riscul de infecții la nivelul plăgii chirurgicale și de vindecare lentă a acesteia este mai mare;
- poate fi necesară o transfuzie de sânge în timpul operației sau după;
- riscul de cheaguri de sânge și complicații asociate acestora (ex: tromboză venoasă profundă, embolie pulmonară) este mai ridicat;
- perioada de recuperare este, de obicei, mai lungă și implică mai multe restricții;
- crește probabilitatea de a avea nevoie de o nouă cezariană în cazul sarcinilor viitoare.
Riscurile pentru făt includ:
- tăierea accidentală a pielii acestuia în timpul operației (foarte rar);
- dificultăți respiratorii (riscul este mai mare dacă cezariana programată are loc mai devreme de 39 de săptămâni);
Beneficii ale nașterii printr-o nouă cezariană
Principalul avantaj al nașterii prin cezariană repetată constă în faptul că se reduce semnificativ riscul de ruptură uterină.
Este indicat ca femeile care au avut o cezariană să nască tot prin cezariană la sarcinile următoare?
Decizia depinde de o serie de factori individuali și de o discuție amănunțită cu medicul obstetrician-ginecolog. Nu există o soluție universală.
Un studiu efectuat de oamenii de știință de la Universitatea Oxford și de la Universitatea Aberdeen și publicat în revista „PLOS Medicine” în 2019 a arătat că femeile care au făcut anterior o cezariană ar avea un risc mai mare de complicații dacă ar opta pentru o naștere naturală în sarcinile următoare, preferabil fiind să repete cezariana. Cu toate acestea, specialiștii subliniază faptul că riscul unor complicații foarte grave este mic pentru oricare dintre alegeri.
În cadrul studiului, s-au analizat 74.000 de nașteri din Scoția. 1,8% dintre femeile care au născut natural după o cezariană și 0,8% dintre cele care au optat tot pentru cezariană au avut probleme grave de sănătate la naștere, cum ar fi leziuni semnificative la nivelul uterului. Mai mult, nou-născuții născuți natural după o cezariană au avut mai multe probleme, 7,99% dintre aceștia având nevoie după naștere de un medicament sau de aparate care să-i ajute să respire, comparativ cu 6,37% dintre cei născuți prin cezariană repetată.
Numărul cazurilor de deces în cazul unei nașteri naturale după o cezariană au fost extrem de scăzute, adică numai 20 din numărul total de 28.499 de nașteri. De asemenea, complicațiile care afectează mama au fost rare. Ruperea uterului, una dintre cele mai frecvente îngrijorări în cazul femeilor care au făcut cezariană și apoi au optat pentru o naștere naturală, a reprezentat un caz la 500.
Naștere naturală sau cezariană dacă sunt operată de tiroidă
Hormonii tiroidieni sunt esențiali pentru dezvoltarea prenatală a sistemului nervos fetal. În primele trei luni de sarcină, tiroida fetală nu funcționează, funcția acesteia începând din trimestrul II și abia de la 20 de săptămâni tiroida fetală funcționează eficient. În primele 20 de săptămâni de sarcină, fătul este dependent de aportul transplacentar de hormoni tiroidieni, motiv pentru care, în mod normal, tiroida maternă trebuie să funcționeze mai intens.
Placenta secretă un hormon de stimulare a tiroidei (gonadotropina corionică), iar nivelul hormonilor tiroidieni totali crește, în vreme ce fracțiunea liberă de hormoni tiroidieni rămâne normală. Nivelurile de hormoni care caracterizează funcția tiroidei în sarcină sunt ușor diferite față de cele din afara sarcinii. În aceste condiții, aportul de iod, component al hormonilor tiroidieni, este asigurat printr-o alimentație echilibrată, care să conțină sare iodată.
Hipertiroidia în sarcină
Hipertiroidia înseamnă producția în exces de hormoni tiroidieni, care poate preceda sarcina, fiind cunoscută de pacientă, sau poate apărea în cursul acesteia. Principalele cauze de hipertiroidie în cursul sarcinii sunt boala Basedow-Graves și tiroidita autoimună cu hipertiroidie.
În boala Basedow-Graves există niște anticorpi denumiți imunoglobuline tirostimulante care stimulează funcția tiroidiană, rezultând hipertiroidia. Manifestările acesteia sunt reprezentate de creșterea pulsului (tahicardia), anxietate, tremurături.
Hipertiroidia netratată în sarcină poate determina: avort, naștere prematură, greutate mică la naștere, preeclampsie, insuficiență cardiacă maternă. Imunoglobulinele tirostimulante pot traversa placenta și pot determina gușă și hipertiroidie fetală. Pacientele care sunt deja diagnosticate cu hipertiroidie și planifică o sarcină trebuie să avertizeze medicul pentru a trece pe utilizarea unui medicament antitiroidian, care reduce funcția tiroidei fără a afecta dezvoltarea fetală în primele patru luni de sarcină, și pentru a fi monitorizate atent pentru concentrația imunoglobulinelor tirostimulante și dezvoltarea fătului.
Hipotiroidia în sarcină
Hipotiroidia este determinată de cele mai multe ori de tiroidita autoimună și este rar consecința administrării de iod radioactiv sau a tiroidectomiei. Tiroidita autoimună este o afecțiune relativ frecventă care este definită prin prezența anticorpilor antitiroidieni. În cele mai multe cazuri, prezența anticorpilor antitiroidieni nu determină reducerea funcției tiroidiene materne și nu se impune niciun tratament.
TIROIDĂ ȘI FERTILITATE: Partea 1 - Înțelegerea TSH-ului și a hormonilor tiroidieni
În cazul în care apar anumite complicații sau riscuri în timpul sarcinii sau nașterii, medicii pot recomanda realizarea unei cezariene. Principalele motive pentru efectuarea unei cezariene includ antecedentele mamei de operații uterine, inclusiv cezariene anterioare, care pot complica o naștere vaginală. Situațiile legate de sănătatea fătului sunt factori decisivi în optarea pentru cezariană. Chiar dacă o naștere naturală este planificată inițial, medicii discută cu gravida despre posibilitatea și detaliile unei cezariene, oferind informații despre procedură și riscurile asociate.
Dincolo de informațiile prezentate, medicul tău sau cel cu care vei naște este cel care va decide care este soluția potrivită pentru tine și bebelușul tău. Un specialist te poate îndruma în acest sens. Îți va indica soluția în funcție de particularitățile sarcinii, dar și a stării tale generale de sănătate.
tags: #nastere #naturala #sau #cezariana #daca #sunt
