Sarcina este una dintre cele mai emoționante perioade din viața unei femei, iar analizele făcute la timp îți oferă siguranța că atât tu, cât și bebelușul o să aveți un parcurs sănătos. Diagnosticul de sarcină se bazează pe examen clinic şi paraclinic. Astăzi vom discuta despre diagnosticul de sarcină și etapele urmării acesteia.
Importanța analizelor prenatale
Investigațiile prenatale sunt recomandate pentru că permit medicului să urmărească atât sănătatea mamei, cât şi dezvoltarea fătului într-un mod planificat şi informat. Analizele medicale din perioada prenatală sunt “busola” care îi permite medicului să urmărească sănătatea ta și dezvoltarea copilului. Testele prenatale nu sunt doar o formalitate - ele reprezintă unul dintre cele mai importante instrumente prin care medicii pot preveni complicații serioase atât pentru mamă, cât și pentru copil. Pe tot parcursul sarcinii, analizele și investigațiile recomandate de medic îți oferă siguranța că bebelușul crește sănătos și că organismul tău face față tuturor schimbărilor. Frecvența analizelor în sarcină nu este întâmplătoare, ea urmează ritmul în care corpul tău și bebelușul se schimbă.
Majoritatea analizelor recomandate în sarcină sunt complet sigure pentru bebeluș, deoarece sunt neinvazive - implică doar recoltare de sânge sau de urină, ecografii sau testări de rutină.
Primele semne și teste de sarcină
Unele femei își dau seama că sunt însărcinate chiar înainte de a face testul. Poate că și tu ai câteva suspiciuni, așa că vom detalia, mai jos, câteva simptome ale sarcinii. Acestea pot fi simțite de unele femei, iar de altele, nu. Fiecare sarcină este unică și fiecare femeie va experimenta diferit perioada sarcinii. Inclusiv, aceeași femeie poate avea alte simptome diferite la a doua sarcină față de prima.
Simptome timpurii ale sarcinii
În faza incipientă a sarcinii, la cca o săptămână de la concepție, pot fi observate unele simptome timpurii, dar NU toate femeile le vor experimenta sau percepe.
- Intârzierea menstruației - în condițiile în care menstruația este una regulată, acesta este unul dintre cele mai vizibile simptome ale sarcinii. Odată ce concepția a avut loc, organismul va produce hormoni care opresc ovularea și eliminarea sângelui menstrual.
- Urinare frecventă sau mai des decât în mod normal. În sarcină, cresc volumul și fluxul sanguin, rinichii vor filtra sângele, eliminând deșeurile suplimentare sub formă de urină.
- Oboseală - anumite femei pot remarca o stare de oboseală, de moliciune sau chiar somnolență, devreme în sarcină. Creșterea nivelului de progesteron în sarcină este parțial responsabilă pentru oboseala resimțită.
- Greațurile matinale - în ciuda denumirii, grețurile apărute în special în faza de început a sarcinii pot apărea oricând pe parcursul zilei, nu neapărat dimineața, sau chiar în cursul nopții.
- Sensibilitatea crescută la nivelul sânilor și creșterea în volum a acestora. La câteva zile după concepție, sânii încep să se mărească, pregătindu-se pentru alăptare, deci este posibil să îi simți mai grei sau poate chiar puțin dureroși. Multe viitoare mămici spun că sânii devin foarte sensibili și simt chiar și unele furnicături.
- Spotting (sângerarea de implantare) - sângerarea ușoară (o mică pată de sânge observată pe lenjeria intimă, de culoare roz ori maro) poate fi un semn că un embrion s-a implantat în mucoasa uterului. Are loc la aprox. 10 zile de la concepție și nu toate femeile prezintă această sângerare. Această scurgere rozalie este un semn de sarcină și apare deoarece implantarea ovocitului fecundat afectează vasele de sânge ale uterului.
- Modificări ale apetitului sau/ și aversiunea față de unele alimente - în timp ce unele femei se confruntă cu o senzație constantă de foame sau cu un apetit vizibil crescut, altele vor observa un apetit scăzut. Alimente îndrăgite anterior vor fi categoric respinse, iar altele vor deveni noile favorite.
- Gust metalic în gură - mai multe femei susțin că au experimentat un gust metalic în gură la începutul sarcinii fie aleatoriu în cursul unei zile, fie atunci când consumau anumute alimente.
- Crampe ușoare similare celor menstruale care apar și trec în câteva zile. Sunt resimțite cu precădere pe o singură parte.
- Modificări ale dispoziției provocate de modificările hormonale.
- Congestie nazală - nasul înfundat în sarcină timpurie este o consecință a creșterii nivelurilor hormonale și a volumului sanguin.
- Meteorism abdominal (balonare) - reprezintă un disconfort temporar ce va dispărea după primul trimestru de sarcină.
- Modificări la nivelul pielii - sunt de asemenea cauzate de nivelurile crescute de hormoni.
În general, medicii stabilesc prima săptămână de sarcină începând cu prima zi a ultimei menstruații. Deși femeia nu este obligatoriu gravidă în acest moment, prin cuantificarea gravidității din acest punct, se poate determina mai ușor data nașterii. Ce simți când ești însărcinată în primele zile? De cele mai multe ori, nu ai niciun simptom. Unele femei încep să aibă simptome după aproximativ o săptămână, însă acestea sunt excepții.
Testele de sarcină
Principiul de funcționare al testelor de sarcină cumpărate din farmacii este bazat pe detecția HCG (gonadotropina corionică umană) în urină. Testele urinare de sarcină permit detectarea b-hCG-ului în urină printr-o reacție de tip imunologic. Determinarea HCG din sânge asigură un rezultat mai precis decât testele de sarcină care detectează HCG în urină. Dozarea b-hCG-ului în sângele matern este o altă metodă de diagnostic.
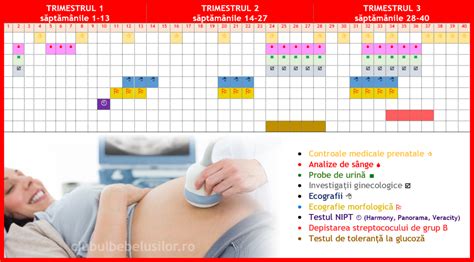
Analize medicale în funcție de trimestru
Analizele medicale din perioada prenatală sunt esențiale pentru monitorizarea sarcinii. Fiecare etapă are propriile ei testări importante - de la analizele de sânge și urină din primul trimestru, la screeningul genetic, ecografiile majore, testul de toleranță la glucoză și evaluările finale înainte de naștere.
Primul trimestru
Primul trimestru este momentul în care medicul pune bazele unei monitorizări corecte pentru toată sarcina. Aceste analize oferă o imagine completă asupra stării tale de sănătate.
- Hemograma - arată dacă ai anemie sau infecții, două probleme frecvente în sarcină. Repetarea hemogramei este recomandată și în trimestrul al treilea.
- Glicemia - pentru a depista din timp o predispoziție către diabet gestațional.
- Funcția hepatică (ALT, AST dar și evaluarea pentru hepatită B sau C - AgHBs, anti HCV) este importantă, deoarece ficatul procesează multe dintre schimbările hormonale din sarcină.
- TSH (tiroida) - recomandat de ACOG (Colegiul American de Obstetrică-Ginecologie), deoarece disfuncția tiroidiană poate influența dezvoltarea fetală și energia mamei.
- Grupa sanguină și factorul Rh - este o analiză foarte simplă, dar extrem de importantă. Dacă mama este Rh-negativ și fătul Rh-pozitiv, pot apărea anticorpi care afectează globulele roșii ale copilului. Dacă tu ești Rh negativ, iar partenerul este Rh pozitiv, pot apărea situații care necesită monitorizare atentă încă de la începutul sarcinii. Aflând din timp, medicul îți poate explica exact ce urmează și cum se previn eventualele complicații.
- Testele pentru boli infecțioase - sunt recomandate de toate ghidurile de specialitate deoarece pot preveni complicații serioase. Unele infecții nu dau simptome, dar pot influența dezvoltarea fătului dacă sunt prezente în timpul sarcinii.
- Profilul TORCH - acronimul pentru un grup de boli infecțioase (Toxoplasmoza, Others - alte infecții, Rubeola, Citomegalovirus, Herpes Simplex). Dacă în primul trimestru nu ai avut imunitate pentru vreunul dintre microorganismele testate în cadrul profilului TORCH, este recomandat ca aceste analize să fie repetate în trimestrul al doilea.
- Dublul test - combină rezultatele a 2 biomarkeri efectuați din sânge - PAPP-A și free beta - HCG, cu măsurători ecografice (translucență nucală). Ajută la estimarea riscului pentru sindromul Down, Edwards și Patau.
- Dublu test extins care include și evaluarea riscului de preeclampsie prin PlGF.
- PlGF - evaluarea timpurie a riscului de preeclampsie.
- ADN fetal liber circulant (NIPT) (exp. Veracity, VERAgene etc) - recomandat de tot mai multe organizații internaționale. Este un test neinvaziv, care analizează ADN-ul bebelușului prezent în sângele mamei și oferă o evaluare foarte precisă a riscului pentru aneuploidii cromozomiale și microdeleții. După vârsta de 35 de ani, crește riscul pentru aneuploidii cromozomiale, iar testul NIPT este recomandat.
Prima consultație prenatală este esențială pentru identificarea factorilor de risc, ce pot afecta atât mama, cât și fătul. Toată această strategie de urmărire a sarcinii se raportează la o sarcină cu evoluție favorabilă, în absența factorilor de risc și a patologiilor asociate, atât materne, cât și fetale.

Al doilea trimestru
În trimestrul al doilea, medicul urmărește să se asigure că bebelușul crește armonios și că sarcina evoluează în siguranță. Unul dintre testele esențiale este testul de toleranță la glucoză, folosit pentru depistarea precoce a diabetului gestațional, o afecțiune ce poate apărea doar în sarcină. După 35 de ani, riscul pentru glicemie crescută în sarcină este mai mare.
- Testul de toleranță la glucoză.
- Morfologia fetală de trimestrul II, o ecografie detaliată care evaluează organele bebelușului, dezvoltarea sistemelor vitale și eventualele malformații.
- Repetarea analizelor TORCH, dacă nu au fost imune în primul trimestru.
În anumite situații - cum ar fi istoric personal sau familial de complicații - medicul poate recomanda analize de coagulare sau testarea pentru identificarea trombofiliilor, pentru a verifica dacă există riscuri de formare a cheagurilor de sânge.
Al treilea trimestru
Pe măsură ce se apropie momentul venirii pe lume a bebelușului, timpul din ultimul trimestru de sarcină este dedicat monitorizării finale a stării tale și a dezvoltării fătului - astfel încât nașterea să fie cât mai sigură și mai liniștită.
- Repetarea hemogramei și a analizelor de urină - aceste teste permit să verifici dacă anemia, infecțiile sau eventualele dezechilibre s-au remediat sau nu, dar și să depistezi precoce infecții urinare asimptomatice sau alte modificări importante.
- Screening pentru Streptococul de grup B - între săptămânile 35-37 se recoltează din secreție vaginală și tampon rectal pentru a depista prezența bacteriei.
Ecografia în sarcină
Ecografia este o metodă imagistică esențială în monitorizarea sarcinii, utilizând unde sonore pentru a crea imagini în timp real ale fătului. Fiecare femeie va fi supusă unei ecografii la prima programare.
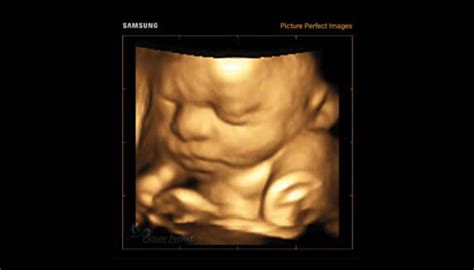
Ecografia de confirmare a sarcinii
O ecografie de confirmare a sarcinii este o investigație care utilizează unde sonore pentru a crea imagini în timp real ale fătului, fiind indicată după un test de sarcină pozitiv. Examinarea permite și excluderea unei sarcini ectopice, o afecțiune gravă, în care embrionul se implantează în afara uterului, cel mai frecvent în trompele uterine. La ecografie poți afla mai multe despre starea ta și câți copii vei avea, dar poți vedea și cum îi bate inima copilului. La ecografie îți vom spune tot ce vedem, cu excepția cazului în care există anumite lucruri pe care nu vrei să le cunoști, precum sexul copilului sau malformații care denotă probleme cromozomiale.
Există două tipuri principale de ecografii utilizate pentru confirmarea sarcinii:
- Ecografia transabdominală: realizată prin aplicarea unui transductor pe abdomenul inferior, cu ajutorul unui gel special. Acest tip de ecografie este de obicei preferat după a opta săptămână de sarcină.
- Ecografia transvaginală: indicată mai ales pentru diagnosticarea precoce a sarcinii, confirmarea viabilității prin detectarea bătăilor cordului fetal încă de la circa 6 săptămâni, și excluderea sarcinii ectopice. Această metodă nu necesită o vezică plină și permite o rezoluție superioară a imaginilor structurilor embrionare.
Ecografia pentru confirmarea sarcinii este realizată, în mod obișnuit, în primul trimestru, începând de la aproximativ 5 săptămâni de la prima zi a ultimei menstruații. Între săptămânile 6 și 7, activitatea cardiacă fetală este de obicei clar vizibilă. Confirmarea sarcinii și stabilirea vârstei gestaționale prin ecografie sunt pași esențiali pentru planificarea monitorizării prenatale și pentru identificarea eventualelor complicații timpurii.
Morfologia fetală
Morfologia fetală este o evaluare ecografică detaliată a fătului, care se efectuează în fiecare trimestru de sarcină și permite medicului imagist să studieze sistematic evoluția organelor fetale, pentru a detecta eventuale defecte, precum malformații ale capului, ale feței, lipsa unor membre, anomalii renale sau cardiace.
- Prima morfologie (Trimestrul I): se efectuează începând cu săptămânile 11 sau 12 de sarcină. În asociere cu testarea serologică (dublu test), este cea mai fidelă modalitate de depistare a anomaliilor cromozomiale. Se urmăresc opt semne ultrasonografice de diagnosticare a eventualelor anomalii cromozomiale.
- Morfologia fetală de Trimestrul II: urmărește aspecte precum dezvoltarea organelor fetale, stabilește sexul bebelușului (la cererea părinților), analizează mărimea și localizarea placentei, apreciază lichidul amniotic și colul uterin, precum și fluxurile sanguine. Permite evaluarea cu maximă precizie a dezvoltării bebelușului și organelor acestuia.
- Morfologia fetală de Trimestrul III (Ecografia Morfologică Placentară): este foarte importantă pentru stabilirea gradului de maturare a placentei, a cantității de lichid amniotic și eventual, pentru depistarea precoce a insuficienței de creștere intrauterină a fătului. Se efectuează o examinare Doppler minuțioasă și o ecocardiografie fetală.
Ecografia de morfologie fetală reprezintă o investigație imagistică esențială în cadrul monitorizării sarcinii, având un rol central în evaluarea dezvoltării fetale și a stării generale de sănătate a fătului. Principalul scop al ecografiei de morfologie fetală este examinarea detaliată a structurilor anatomice ale fătului pentru a detecta eventualele anomalii congenitale sau malformații. Ecografia permite determinarea cantității de lichid amniotic (indicele lichidului amniotic - AFI), ceea ce poate indica probleme precum oligohidramniosul (lichid insuficient) sau polihidramniosul (exces de lichid).
Ecografia morfologică nu te expune la iradiere și este o procedură complet nedureroasă. Știm că sarcina este cea mai frumoasă, dar și cea mai provocatoare perioadă din viața ta!
Ecografie morfologică
Analize suplimentare și situații speciale
Pe lângă analizele de rutină recomandate în fiecare trimestru, există situații în care medicul îți poate sugera teste suplimentare, adaptate istoricului tău medical sau familial. Practic aceste investigații nu sunt necesare pentru toate gravidele, ci doar atunci când există factori care pot crește riscul de complicații. Pentru unele gravide, este necesară o supraveghere mai apropiată.
Analizele obligatorii sunt cele recomandate tuturor gravidelor, indiferent de vârstă sau istoricul medical. Prin CAS, o serie de analize esențiale în sarcină sunt decontate dacă ai bilet de trimitere de la medicul de familie sau medicul ginecolog. În mod obișnuit medicul poate recomanda anumite analize pentru monitorizarea lunară în funcție de evoluția sarcinii.
Sarcina după 35 de ani
După vârsta de 35 de ani, sarcina este încadrată statistic în categoria „vârstă maternă avansată”, ceea ce înseamnă că medicul va recomanda câteva investigații suplimentare pentru a monitoriza dezvoltarea bebelușului cât mai atent.
- După 35 de ani, crește riscul pentru aneuploidii cromozomiale (ex. Sindromul Down).
- După 35 de ani, riscul pentru glicemie crescută în sarcină este mai mare.
tags: #semne #in #diagnoaticul #adevarat #al #sarcinii
