Avortul reprezintă pierderea sau întreruperea sarcinii. Se consideră avort spontan atunci când sarcina este pierdută (nu a fost dorită terminarea acesteia) și întrerupere de sarcină sau avort programat atunci când procedura este aleasă în mod voit și/sau este necesară. Afla, în cele ce urmează, ce este avortul și de câte tipuri poate fi, care sunt simptomele unui avort spontan, de ce apare avortul spontan, până la câte săptămâni se poate face un avort programat, precum și care sunt consecințele unui avort asupra sănătății femeii.
Contactează-ne! Ai simptome care te supără? Solicită chiar acum un sfat medical specializat. Solicită o programare. Sună la 021 9268.
Ce este avortul - tipuri de avorturi
Definiția avortului diferă în funcție de modul în care acesta s-a produs. Astfel, avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna 20 de gestație, fie renunțarea în mod voit la aceasta, prin intermediul medicamentelor sau chirurgical.
În mod normal, aproximativ 10-20% din sarcini se termină cu avort spontan. Totuși, numărul real este mai mare, multe din avorturi apărând devreme în sarcină, când femeia încă nu a realizat că este însărcinată.

Pe lângă clasificarea avortului în funcție de optarea sau nu pentru acesta, există o clasificare suplimentară, în funcție de stadiul clinic al acestuia:
- Amenințarea de avort - apare atunci când există sângerare vaginală, însă colul uterin nu s-a dilatat, rămânând complet închis; aceste sarcini decurg fără probleme, astfel că adesea, aceste sângerări sunt rezultatul implantării ovulului fecundat în peretele uterin;
- Avortul inevitabil - apare atunci când există o dilatare sau o ștergere a colului uterin, cu contracția sesizabilă a acestuia;
- Avortul incomplet - când s-a eliminat doar o parte din țesutul embrionar și placentar, restul rămânând intrauterin, atunci se poate vorbi despre avort incomplet; sângerările și crampele pot fi prezente și persistente;
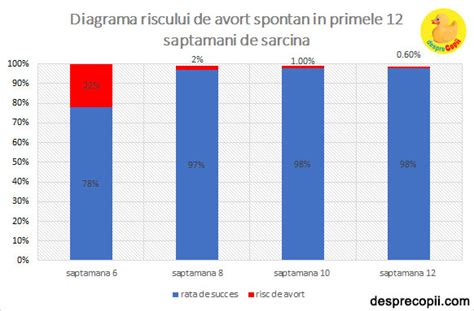
- Avortul complet - atunci când s-a eliminat tot țesutul embrionar sau placentar, avortul este considerat complet; acest tip de avort apare frecvent înainte de săptămâna 12 de sarcină; sângerarea ar trebui să înceteze rapid, la fel și durerile de spate și crampele; un avort complet poate fi confirmat ecografic sau prin intermediul chiuretajului chirurgical;
- Avortul pierdut - apare atunci când s-a produs moartea embrionului, dar nu a avut loc expulzia acestuia sau a țesutului placentar; semne ale acestui tip de avort spontan pot fi reprezentate prin dispariția manifestărilor de sarcină și absența ritmului cardiac fetal.
Avortul medicamentos și avortul chirurgical (întrerupere de sarcină)
În unele cazuri, avortul este o decizie proprie sau o necesitate. Astfel, este important să se cunoască cele două metode principale prin care se pot realiza întreruperi de sarcină: medicamentos sau chirurgical.
Avortul medicamentos (întrerupere sarcină medicamentos, cu pastilă abortivă) - metodă folosită pentru sarcinile aflate în maximum săptămâna a 9-a; prezintă riscuri semnificativ mai mici decât avortul chirurgical și constă în administrarea unei prime pastile pentru pierderea propriu-zisă a sarcinii, precum și a celei de-a doua, la interval de 72 de ore, pentru expulzia conținutului intrauterin (cele două pastile abortive).
Avortul chirurgical (chiuretaj prin aspirație) - reprezintă avortul prin aspirație până în săptămâna 14 de sarcină, ce presupune aspirarea conținutului intrauterin. Decizia de a opta pentru o variantă de avort în favoarea celeilalte se face în funcție de vârsta gestațională și doar la sfaturile și indicațiile medicului ginecolog.

Simptome avort spontan
Cele mai multe avorturi spontane apar înainte de săptămâna 20 de sarcină. Există apariția unor simptome după avortul spontan, care pot indica prezența acestuia:
- Sângerare vaginală - abundentă sau doar câteva picături de sânge;
- Durere sau crampe abdominale;
- Durere la nivelul spatelui;
- Scurgeri vaginale de consistență diferită.
Cauze în avortul spontan
Cele mai multe avorturi se produc din cauza că fătul nu se dezvoltă normal. Dat fiind faptul că aceste anomalii sunt rar identificate, adeseori este dificil să se determine care a fost cauza avorturilor. Există, totuși, anumite cauze care pot oferi informații referitoare la ce provoacă avortul spontan.
Anomalii la nivelul genelor sau cromozomilor
Cele mai multe avorturi apar din cauza că fătul nu se dezvoltă normal. Anomaliile genetice sau cromozomiale apar întâmplător, pe măsură ce embrionul se divide și crește. Acestea nu sunt anomalii moștenite de la părinți.
Afectiuni ale mamei
Într-un număr redus de cazuri, anumite afecțiuni ale mamei pot cauza avort:
- Diabet zaharat (necontrolat);
- Diferite infecții;
- Probleme hormonale;
- Probleme la nivelul uterului sau colului uterin;
- Afecțiuni tiroidiene.
Ce nu determină apariția avortului
Activitățile de rutină, ca cele de mai jos, nu reprezintă cauze pentru producerea avortului:
- Practicarea de exerciții fizice;
- Relațiile sexuale;
- Activitatea profesională (cu condiția să nu existe expunere la noxe sau radiații).
Factori de risc în avortul spontan
Numeroși factori pot crește riscul de apariție a avortului. Printre acești factori se află:
- Vârsta - femeile cu vârsta peste 35 ani au un risc mai mare decât cele tinere; la 35 de ani, riscul de avort este de aproximativ 20%, la 45 ani crescând până aproape de 80%;
- Avortul în antecedente - femeile care au avut două sau mai multe avorturi consecutive au un risc mai mare pentru încă un avort;
- Afecțiunile cronice - femeile cu boli cronice (ex: diabetul zaharat);
- Patologiile la nivelul colului uterin sau uterului - anumite malformații uterine, col uterin incompetent;
- Fumatul, alcoolul și drogurile - astfel, stilul de viață nesănătos este un alt factor ce poate provoca avortul;
- Greutatea - atât greutatea mai mică decât cea normală, cât și obezitatea;
- Testele prenatale invazive - anumite teste prenatale genetice, cum ar fi amniocenteza sau biopsia de vilozități coriale prezintă risc de producere a avortului.
Etica avortului - până la câte săptămâni se poate face avortul
Deși există multe discuții în jurul acestui subiect, decizia de întrerupere a sarcinii până în săptămâna a 14-a (considerată a fi limita până când se poate face avortul) ar trebui să fie doar a femeii gravide. După acest termen, totuși, există foarte puține situații în care se poate efectua un avort chirurgical.
Aproape toate aceste situații constau fie în starea de sănătate precară a mamei, fie în posibilitatea mare de existență a unor malformații sau dizabilități ale fătului. În astfel de situații, medicul ginecolog trebuie să evalueze posibilitatea unor complicații grave și să decidă în ce direcție este orientată balanța risc-beneficiu, înainte de a sugera opțiunea de avort.
Avortul la 20 de săptămâni
Majoritatea avorturilor spontane se petrec înainte de vârsta gestațională de 20 de săptămâni. Totuși, nu este imposibil să apară și la 20 săptămâni sau chiar mai târziu. Foarte puține sarcini sunt pierdute după săptămâna 20 (în jur de 2-3%). Cel mai adesea, acest lucru se întâmplă ca urmare a unor malformații ale fătului, a stilului de viață nesănătos al mamei sau din cauza unor infecții sau traumatisme la nivel uterin (avortul terapeutic).
Deși avortul este o experiență relativ frecventă, în special cel spontan, nu înseamnă că este ușor de acceptat. În plus, experiența avortului medicamentos nu este mai ușor de acceptat decât cea a avortului chirurgical sau a celui spontan.
Înțelegerea cauzelor avortului spontan, a factorilor ce pot crește acest risc și a tipului de îngrijire medicală este indicată, întrucât acestea reprezintă informații necesare pentru îmbunătățirea stării emoționale. În plus, acceptarea și înțelegerea nevoii de avort programat sunt, de asemenea, esențiale.
Recuperarea fizică și vindecarea emoțională
Recuperarea fizică
În cele mai multe cazuri, refacerea fizică durează de la câteva ore până la câteva zile. Menstruația va reveni după aproximativ 4-6 săptămâni. Imediat după avort, deși se poate folosi orice metodă de contracepție, se recomandă ca cel puțin în primele două săptămâni să se evite contactul sexual.
Sarcinile viitoare
Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Totuși, este esențială stabilizarea fizică și emoțională, înainte de o încercare viitoare a unei sarcini. Medicul ginecolog poate oferi consiliere în acest scop.
Frecvent, avortul se produce dintr-o cauză tranzitorie. Majoritatea femeilor vor avea sarcini cu decurs normal, după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive și numai 1% vor avea trei sau mai multe avorturi consecutive.
Dacă au fost prezente avorturi multiple, în special mai mult de trei consecutive, este important să fie întrebat medicul ginecolog despre efectuarea unor teste pentru identificarea posibilelor cauze, cum ar fi anomaliile uterine, tulburările de coagulare sau anomaliile cromozomiale.
Vindecarea emoțională
Vindecarea emoțională poate dura mai mult decât cea fizică. Avortul poate fi resimțit ca o pierdere chinuitoare, pe care cei din jur nu o pot înțelege complet. Emoțiile resimțite pot fi de furie, vină sau disperare. Acordarea timpului pentru a procesa pierderea sarcinii este, astfel, esențială.
Prevenția
De cele mai multe ori, avortul nu poate fi prevenit. Totuși, este importantă asigurarea stării optime de sănătate, atât a mamei, cât și a fătului. Frecventarea consultațiilor prenatale și evitarea factorilor de risc, cum ar fi fumatul și alcoolul, sunt, de asemenea, metode profilactice utile. În concluzie, avortul, chiar dacă este spontan sau programat, poate avea un impact semnificativ asupra stării de sănătate fizice și mentale a femeii. Informarea în legătură cu acest subiect poate facilita recuperarea și poate restabili starea de bine după un astfel de eveniment semnificativ.

Cere o programare. Medicii noștri au o preocupare primordială: sănătatea ta! Heliportul este un plan de succes care înfăptuiește un nou standard de performanță pentru spitalul nostru. El va reduce semnificativ durata transporturilor medicale pe calea aerului, cu posibilitatea transportării pacienților direct în Unitatea de Primire Urgențe.
Servicii Medicale S.J.U.
În S.J.U. Bacău se acordă servicii medicale spitalicești în regim de spitalizare continuă sau spitalizare de zi. În ambulatoriul de specialitate adulți și copii, programările pentru consultații se fac online și în cabinetele medicale de specialitate. Laboratorul de analize medicale (LAM) din cadrul Spitalului Județean de Urgență Bacău este o secție bine definită, care efectuează analize medicale din produse biologice. Cu scopul diagnosticării și tratării pacienților la standarde performante, S.J.U. Bacău a reușit să aibă la dispoziția sa dotări caracterizate prin. Radioterapia externă este o metodă de tratament cu acțiune loco-regională care utilizează radiații ionizante. Osteodensitometria (DEXA) este cea mai modernă metodă de investigare care folosește raze X de densități diferite ce străbat osul, permițând aprecierea gradului de reducere a densității osoase. În Spitalul Județean de Urgență Bacău se acordă servicii medicale spitalicești în regim de spitalizare continuă sau spitalizare de zi.
Cazuri de Malpraxis
Este anchetă pentru malpraxis și omor din culpă la Spitalul Județean Bacău după ce o femeie însărcinată în 4 luni a murit. A ajuns la spital cu dureri de burtă crunte, dar medicii au amânat operația și i-ar fi spus că trece printr-o cădere nervoasă, acuză partenerul acesteia. Tânăra a murit la nici o zi după ce a fost internată. Doctorii se apără și spun că au respectat procedurile. Maria trecuse printr-o procedură de fertilizare in vitro pentru a avea un copil. Cu două zile înainte de a decide să meargă la spital, medicul care o monitoriza a consultat-o și i-a dat asigurări că sarcina decurge bine.
Ovidiu Pruteanu, partenerul femeii: "Maria s-a trezit cu dureri puternice abdominale, frisoane și în secunda aia am decis că trebuie să mergem la spital." Avea dureri abdominale puternice, febră, frisoane și dureri de cap. Ovidiu Pruteanu: "Ea spunea că are o problemă, că o doare abdomenul și trei medici au spus că ea de fapt are o cădere psihică." La 12 ore de la internare au dus-o în sala de operație. Aurela Țaga, director medical la Spitalul Bacău: "Se întâmplase un avort spontan și nu a mai fost necesară intervenția chirurgicală pe zona ginecologică". Chirugii au decis să îndepărteze fierea care era inflamată. Maria a fost transferată apoi în stare gravă la terapie intensivă. Aurela Țaga: "S-a administrat tratament adecvat și cu toate acestea la ora 2.00 s-a instalat primul stop cardio respirator. Iar dimineață după ora 6.00 s-a instalat al doilea stop cardio respirator." A doua oară nu a mai putut fi salvată. Ovidiu Pruteanu: "Sunt ferm convins că s-a luptat să rămână în viață." Direcția de Sănătate Publică Bacău a primit o sesizare de malpraxis, iar Poliția a deschis un dosar penal pentru ucidere din culpă. Editor : G.M.

S1.Ep12: Avortul la cerere | Avortul medicamentos | Chiuretajul | Cum se face ? Este dureros ?
Avortul medicamentos: Procedură și Riscuri
Avortul medicamentos reprezintă o procedură care implică administrarea unor pastile cu efect abortiv în scopul întreruperii unei sarcini. Spre deosebire de chiuretaj, în acest caz nu este necesară anestezia și nici utilizarea unor instrumente obstetricale, însă procedura se poate efectua numai sub supraveghere medicală, în prezența unui medic ginecolog. Pastilele pentru întreruperea de sarcină necesită o prescripție medicală și trebuie să fie administrate conform recomandărilor medicului. După începerea procedurii, care va dura câteva zile, pacienta trebuie să se prezinte, la intervalele de timp stabilite, pentru control ginecologic, urmat de o ecografie endovaginală.
Avortul medicamentos poate fi realizat numai în cazul unor sarcini incipiente (până la 8-9 săptămâni) și se poate efectua din mai multe motive: fie pentru a finaliza un avort spontan, fie pentru a pune capăt unei sarcini neplanificate sau din cauza unei afecțiuni care impune întreruperea sarcinii. După consultația ginecologică, medicul îi va explica pacientei care sunt pașii necesari pentru procedură, ce riscuri există și ce trebuie să facă dacă apar anumite complicații.
Administrarea unei pastile care blochează acțiunea progesteronului - hormonul care ajută la menținerea sarcinii. În lipsa progesteronului, endometrul se subțiază, iar embrionul se va desprinde și va fi expulzat.
După 24-48 de ore, pacienta va lua a doua pastilă, iar la câteva ore de la administrarea acesteia, vor începe contracțiile și sângerarea vaginală, semn că avortul se produce. Riscul de infecție este mai mic în cazul avortului medicamentos, comparativ cu avortul chirurgical, iar pacienta nu va trebui să suporte o anestezie.
Posibilele riscuri ale unui avort medicamentos cuprind, în primul rând, avortul incomplet, urmat de cele mai multe ori de un avort chirurgical (chiuretaj) ori o sarcină în evoluție în cazul în care procedura eșuează. După aproximativ o săptămână de la administrarea ultimei pastile, pacienta se va prezenta din nou la medicul ginecolog, pentru o consultație care să confirme că avortul a fost complet și nu există riscuri. Medicul va evalua starea uterului, tipul și cantitatea de sânge eliminat, astfel încât poate observa din timp o posibilă infecție.
Este normal ca avortul medicamentos să provoace contracții destul de dureroase și o sângerare mai abundentă, dar, dacă apar semne care pot indica posibile complicații, pacienta trebuie să ia imediat legătura cu medicul care o supraveghează. Menstruația va reveni după 4-6 săptămâni de la avort, iar o nouă sarcină poate să apară oricând. De aceea, pacientele care nu doresc să mai rămână însărcinate, trebuie să discute cu medicul ginecolog despre alegerea unei metode eficiente de contracepție: sterilet, pastile anticoncepționale sau o altă soluție.
Secția Obstetrica Ginecologie I - SJU Bacău
Secția Obstetrica Ginecologie I face parte din Maternitatea SJU Bacău și se încadrează în nivelul UGON III conform Ordinului Ministerului Sănătății nr. 1881/2006 privind ierarhizarea maternităților. Maternitatea SJU Bacău este certificată de UNICEF în sistemul Spital Prieten al Copilului, saloanele fiind în sistem room-in. În cadrul Maternității este în permanență prin linia de gardă medic ginecolog, medic ATI și medic neonatolog, abordarea pacienților făcându-se în echipă. La parter funcționează serviciul internări și primiri urgente, gravidele precum și pacientele cu patologie ginecologică acută prezentându-se direct la Maternitate. Secția de Obstetrica și Ginecologie I are saloane distribuite pe patologie, totalizând 73 de paturi dispuse în: Sector septic, Spitalizare de zi - parter; Sector patologie obstetricală, Sector patologie ginecologică - et. I; Sector lehuzie - et. II; Săli naștere cu boxe individuale. Saloanele sunt prevăzute cu 2, 3 sau 4 paturi, cu baie proprie. Blocul operator situat la et. al II-lea și al III-lea este dotat cu toate utilitățile pentru chirurgie deschisă, laparoscopie și histeroscopie dispune de sală de operație dedicată operației cezariene.
Chirurgie ginecologică
- Patologia benignă și malignă a aparatului genital feminin;
- Tratamentul chirurgical al incontinenței urinare de efort și al prolapsului uterin;
- Chirurgia tumorilor benigne ale sânului;
- Diagnosticul și terapia leziunilor precanceroase ale colului (electroconizație, ERAD);
- Diagnosticul și tratamentul sarcinii extrauterine;
- Diagnosticul și tratamentului bolii inflamatorii pelvine și a sindromului dureros cronic pelvin;
- Diagnosticul și tratamentul infertilității;
- Chiuretaje în scop diagnostic sau hemostatic.
În cadrul secției OG I sunt internate gravidele cu afecțiuni asociate sarcinii sau induse de sarcină (hipertensiune gestațională, preeclampsie, diabet gestațional, hiperemeza de sarcină, amenințarea de avort sau de naștere prematură etc). Gravidele aflate în travaliu sunt monitorizate cardiotocografic sub supravegherea moașelor cu studii superioare și a medicilor de gardă.
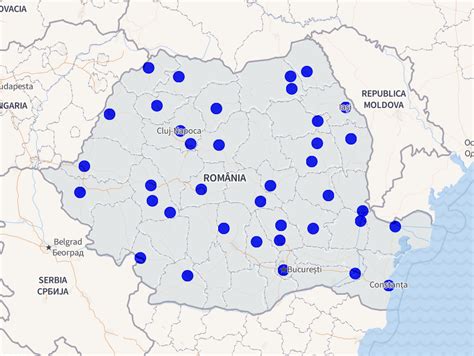
Avortul la Cerere în România
12 spitale din România nu fac avorturi la cerere. Ce spune legea și ce spun medicii. 51 de spitale din 29 de județe ale României nu fac deloc întreruperi de sarcină la cerere, arată raportul „Refuzul la efectuarea avortului la cerere în România”, realizat de Centrul FILIA, ONG care militează pentru egalitatea de gen, în parteneriat cu ECPI - Centrul Euroregional pentru Inițiative Publice. Pe listă regăsim de la spitale mari, precum Spitalul Universitar din București sau Spitalul Județean din Cluj-Napoca, până la spitale din orașe mici, unde este posibil să nu existe alternative - alte spitale sau clinici private.
Raportul arată că în doar 40 de spitale (niciunul în București) din 24 de județe se pot face întreruperi de sarcină oricând. În România sunt, în total, 375 de spitale publice (de stat). Monitorizarea ce stă la baza raportului „Refuzul la efectuarea avortului la cerere în România” a fost efectuată în luna aprilie 2019, înaintea sărbătorilor de Paște.
Subiectul este unul delicat: pe de o parte, legislația din România prevede că întreruperea de sarcină la cerere, până la 14 săptămâni, este legală. Pe de altă parte, „spitalele au bază legală atât pentru a oferi aceste servicii, cât și pentru a le refuza”, a explicat un avocat contactat de HotNews.ro. Potrivit legii, întreruperea de sarcină la cerere, care nu reprezintă urgență medicală (sarcina nu este întreruptă din evoluție sau nu pune în pericol sănătatea mamei) este legală în România până la 14 săptămâni de sarcină și intră în categoria serviciilor medicale la cerere. Legea nu prevede obligativitatea spitalelor de a oferi servicii medicale la cerere, ci decizia aparține fiecărei unități medicale în parte.
„Spitalele au bază legală atât pentru a oferi aceste servicii, cât și pentru a le refuza”, a explicat un avocat contactat de HotNews.ro. Efectuarea de servicii medicale la cerere de către spitale reprezintă o modalitate prin care unitățile medicale pot obține venituri suplimentare prin care poate fi achiziționată aparatură medicală și este recomandată inclusiv de ministrul Sănătății, Sorina Pintea.
Medicii din spitalele care refuză să facă întreruperi de sarcină la cerere fac doar avorturi terapeutice - considerate urgențe medicale. Pe de altă parte, legea nr. 95/2006 privind reforma în domeniul sănătății prevede că medicii pot refuza un serviciu medical doar în două situații: atunci când „pacientul este trimis altui medic, furnizând toate datele medicale obținute, care justifică asistența altui medic cu competențe sporite”, și atunci când „pacientul manifestă o atitudine ostilă și/sau ireverențioasă față de medic”. Prevederile Legii 95/2006 se referă, însă, tot la serviciile medicale de urgență și din pachetul de bază, decontate de CNAS, nu la serviciile medicale la cerere.
Autorii raportului atrag atenția că „nu există educație sexuală în școli, deși 76% dintre români consideră că ar trebui să fie predată (Barometru de Gen. România 2019). În plus, această problemă survine pe fondul lipsei unui program național de contracepție și planning familial care să asigure în mod gratuit accesul femeilor la metode contraceptive. Avortul a fost interzis aproape în totalitate în România în perioada 1966 - 1989. Avortul la cerere a redevenit legal în România pe data de 26 decembrie 1989, când a fost abrogat celebrul decret nr.