Avortul provocat, cunoscut și sub denumirea de întrerupere voluntară a sarcinii (IVS), reprezintă o intervenție medicală efectuată pentru a termina o sarcină din motive neexclusiv medicale. În contrast, avortul din motive medicale poartă denumirea de avort terapeutic. Legislația privind întreruperea voluntară a sarcinii variază semnificativ de la o țară la alta, iar tehnica aplicată depinde de diverși factori, precum vârsta sarcinii și vârsta femeii.
Avortul provocat este, prin definiție, o întrerupere prematură a sarcinii. Atunci când sarcina este întreruptă din cauze naturale, vorbim despre un avort spontan sau o pierdere a sarcinii. Prin urmare, atunci când se iau măsuri intenționate pentru a întrerupe o sarcină, rezultatul este un avort terapeutic sau un avort produs/indus.
Metodele de avort pot fi medicamentoase sau chirurgicale. Printre efectele secundare frecvente cu care se confruntă pacientele se numără crampele, diareea și durerile abdominale. În situații excepționale, această intervenție poate provoca greață, vărsături și reacții adverse la anestezic.
Metode de Avort
Avortul poate fi realizat prin două metode principale: medicamentoasă și chirurgicală.
Avortul Medicamentos
Avortul medicamentos constă în administrarea unor pastile pentru întreruperea sarcinii până în maximum săptămâna a 9-a de sarcină. Aceste pastile vor opri dezvoltarea fătului și apoi vor determina contracția uterului, ducând la expulzia sarcinii. Această metodă este recomandată doar în primele săptămâni de sarcină și presupune eliminarea sarcinii printr-un proces asemănător unei menstruații abundente. Medicamentele utilizate sunt, în general, mifepriston și misoprostol. Durerea sub formă de contracții uterine și sângerarea încep, de obicei, la câteva ore după administrarea misoprostolului. Sângerarea poate continua până la trei săptămâni, iar sângerarea abundentă care necesită intervenție chirurgicală de urgență apare la aproximativ 1% dintre femeile tratate. Eficiența acestei metode este estimată la 95%.
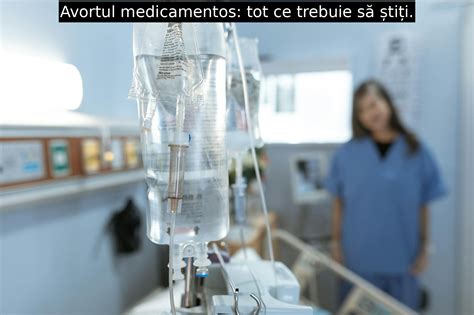
Avortul medicamentos evită intervenția chirurgicală și nevoia de anestezie. Totuși, procedura are o durată mai mare și un final imprevizibil. Pregătirea preoperatorie a colului uterin poate scurta durata procedurii și reduce intensitatea durerii.
Avortul Chirurgical
Avortul chirurgical poate fi realizat prin două tehnici: aspirație cu vacuum (între săptămânile 5 și 12 de sarcină) sau o combinație de aspiratie, dilatare și chiuretaj (între săptămânile 12 și 14 de sarcină). Nu se realizează avorturi după această perioadă din motive non-medicale. Eficiența avortului chirurgical este de 99%, fiind mai eficient în evacuarea completă a conținutului uterin. Procedura este rapidă, iar pacienta nu trebuie să aștepte expulzia acasă, precum în cazul metodei medicamentoase.
Tehnica chirurgicală este o manevră invazivă și presupune dilatarea forțată a colului uterin, crescând probabilitatea apariției unor probleme uterine precum sinechiile sau incompetența colului uterin, care pot împiedica o sarcină ulterioară (infertilitate) sau menținerea acesteia. La fel ca majoritatea procedurilor chirurgicale, există un risc foarte scăzut de infecție, dar medicul va recomanda un tratament postoperator pentru a limita acest risc.
Complicații Posibile
Deși avortul este o procedură medicală, există riscuri și complicații asociate, atât imediate, cât și pe termen lung.
Complicații Imediate
- Sângerări vaginale: Apariția sângerărilor vaginale nu este neobișnuită, însă sângerările abundente pot indica perforarea uterului sau a colului uterin, necesitând uneori transfuzie de sânge.
- Complicații legate de anestezie: Dacă anestezia nu este realizată corect, există riscul de infarct miocardic sau convulsii.
- Infecții: Instrumentele nesterilizate corespunzător pot transmite infecții (sepsis), punând viața pacientei în pericol. Orice complicație în timpul avortului chirurgical poate conduce la deces.
- Alte complicații imediate: Aproximativ 10% dintre femeile care au suferit un avort manifestă complicații imediate, dintre care 2% sunt considerate a pune viața în pericol.
Complicații pe Termen Lung
S-a demonstrat medical că femeile care au avortat prin oricare dintre metodele menționate mai sus se pot confrunta cu o serie de efecte secundare pe termen lung, printre care:
- Infertilitate: Afectarea uterului poate duce la complicații severe, uneori necesitând histerectomie, sau poate provoca alte leziuni interne.
- Cancer mamar: După un singur avort, riscul de apariție a cancerului la sân se dublează și crește proporțional cu numărul de avorturi. Pacientele care au avortat de două sau mai multe ori se confruntă cu un risc de 4,9 ori mai ridicat. De asemenea, pot apărea dereglări hormonale severe și leziuni cervicale, care cresc riscul de cancer.
- Laceratie cervicală: 1% dintre avorturile realizate în primul trimestru de sarcină cauzează lacerări cervicale și răni deschise care necesită sutură. Aceste leziuni pot avea numeroase complicații, precum incompetenta cervicală sau complicații în timpul unei nașteri.
- Sarcină ectopică: Avorturile multiple cresc semnificativ riscul apariției sarcinilor extrauterine, care pot conduce la infertilitate și pun viața pacientei în pericol.
- Dezvoltare anormală a placentei: Deteriorarea uterină poate crește riscul decesului perinatal, sângerări abundente necontrolate în timpul nașterii și malformații congenitale.
- Boală inflamatorie pelvină (BIP): Aceasta poate pune viața pacientei în pericol și crește riscul infertilității și al sarcinilor ectopice. Se recomandă tratarea BIP înainte de efectuarea unui avort.
- Endometrioză: Inflamația endometrului este un efect secundar post-avort frecvent întâlnit, în special în rândul adolescentelor, care prezintă un risc de 2,5 ori mai mare de a dezvolta endometrită după avort comparativ cu femeile între 20 și 29 de ani.
- Malformații congenitale: Avortul este asociat cu leziuni cervicale și uterine, care cresc riscul nașterii premature și al dezvoltării anormale a placentei. Aceste complicații de reproducere sunt cauze principale de malformații la nou-născuți.
Diareea în Sarcină
Diareea în sarcină poate fi o neplăcere cu care se confruntă viitoarele mame. Deși un singur episod în 24 de ore nu este un motiv de îngrijorare, 3-4 evacuații lichide într-o zi necesită atenția medicului. Obiectivele principale vizează hidratarea corespunzătoare și echilibrarea dietei. În majoritatea cazurilor, cu atenție și schimbarea obiceiurilor alimentare, diareea în sarcină poate fi tratată la domiciliu.
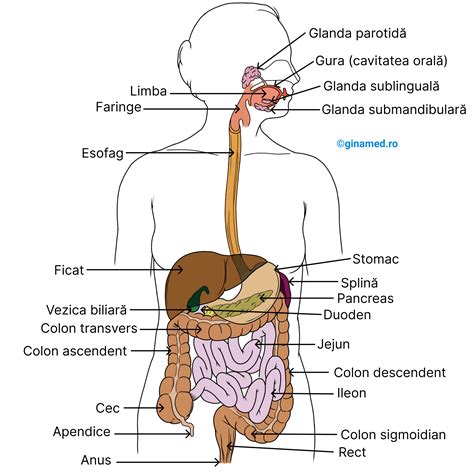
Diareea în sarcină poate fi un simptom al sarcinii, la fel ca și constipația, schimbările hormonale fiind cele care pot fi responsabile. Problemele digestive sunt frecvente pe parcursul sarcinii. Chiar dacă despre diaree în sarcină se vorbește mai puțin, fenomenul este întâlnit la unele femei. O problemă gastrointestinală precum diareea nu este comună în sarcină, dar poate apărea în orice perioadă a gravidității. Fără legătură cu durerile de stomac în sarcină, diareea nu este periculoasă pentru copil, tractul digestiv fiind separat de cel reproducător.
Cauzele Diareei în Sarcină
Diareea în sarcină poate avea multiple cauze:
- Schimbările hormonale: Nivelurile ridicate de estrogen și progesteron influențează sistemul digestiv. Progesteronul încetinește tranzitul intestinal, în timp ce estrogenul poate accelera procesul digestiv.
- Sensibilitatea la alimente și modificările dietetice: Introducerea bruscă a alimentelor bogate în fibre, lactatelor sau suplimentelor de fier poate duce la scaune moi.
- Infecții gastrointestinale: Virusurile, bacteriile sau paraziții pot cauza diaree. Infecțiile alimentare pot fi periculoase și necesită consult medical imediat.
- Stresul și anxietatea: Emoțiile puternice influențează sistemul digestiv, iar stresul legat de sarcină poate provoca diaree.
- Suplimentele și medicamentele prenatale: Anumite suplimente prenatale, în special cele care conțin magneziu sau îndulcitori artificiali, pot avea efect laxativ.
- Diareea ca semn al apropierii travaliului: În ultimele săptămâni de sarcină, corpul se pregătește pentru naștere, iar relaxarea mușchilor intestinali poate duce la episoade de diaree.
Simptome Asociate Diareei în Sarcină
Diareea în sarcină este definită prin scaune moi sau apoase, frecvente, dar poate fi însoțită și de alte simptome:
- Crampe abdominale
- Balonare și gaze intestinale
- Greață și vărsături (în special în caz de infecție)
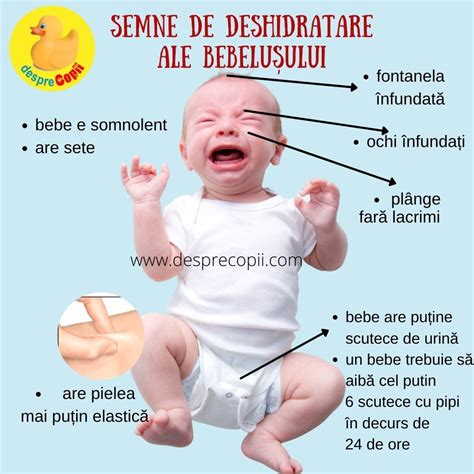
- Deshidratare ușoară (sete accentuată, gură uscată, scăderea cantității de urină)
Simptome care necesită atenție medicală includ diaree severă sau persistentă (mai mult de 2-3 zile), febră peste 38°C, sânge sau mucus în scaun, amețeli, slăbiciune, bătăi rapide ale inimii sau contracții premature.
Prevenirea și Gestionarea Diareei în Sarcină
Pentru a preveni diareea, se recomandă o alimentație echilibrată, evitarea alimentelor grase, prăjite sau foarte condimentate, hidratarea corespunzătoare, spălarea riguroasă a fructelor și legumelor și evitarea consumului de alimente crude sau insuficient gătite.
În caz de diaree, este esențial consumul de lichide (apă, soluții de rehidratare orală, ceaiuri), adoptarea unei diete ușor digerabile (orez, cartofi fierți, pâine prăjită, mere coapte) și evitarea medicamentelor antidiareice fără recomandarea medicului. Odihna și reducerea stresului sunt, de asemenea, importante.
Diareea în timpul sarcinii — Ce este normal și când să vă sunați la medic




tags: #avort #insotit #de #diaree
