Avortul reprezintă o modalitate medicală prin care se poate pune capăt unei sarcini. Există mai multe tipuri de avort, fiecare opțiune depinzând de durata sarcinii. Medicul va recomanda o anumită metodă în funcție de stadiul sarcinii.
Avortul reprezintă mijlocul medical prin care se poate realiza o întrerupere de sarcină. Există mai multe tipuri de avort, fiecare având propriile avantaje și dezavantaje.
Tipuri de avort
Avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna 20 de gestație, fie renunțarea în mod voit la aceasta, prin intermediul medicamentelor sau chirurgical. Pe lângă clasificarea avortului în funcție de optarea sau nu pentru acesta, există o clasificare suplimentară, în funcție de stadiul clinic al acestuia.
Avortul medicamentos
Această metodă este folosită pentru sarcinile aflate în maximum săptămâna a 9-a. Prezintă riscuri semnificativ mai mici decât avortul chirurgical și constă în administrarea unei prime pastile pentru pierderea propriu-zisă a sarcinii, precum și a celei de-a doua, la interval de 72 de ore, pentru expulzia conținutului intrauterin (cele două pastile avortive).
Avortul medicamentos necesită administrarea unor medicamente în anumume momente indicate de către medic. Aceste medicamente opresc dezvoltarea sarcinii și declanșează contracția uterului, având ca efect eliminarea produsului de concepție. Totuși, simptomatologia variază de la pacientă la pacientă, în unele cazuri fiind severă. Această metodă de întrerupere a sarcinii este recomandată a fi efectuată în primul trimestru de sarcină.
Eficiența și siguranța avortului medicamentos sunt aspecte esențiale pe care femeile trebuie să le înțeleagă înainte de a opta pentru această metodă. Avortul medicamentos este considerat o procedură sigură și eficientă în primele săptămâni de sarcină, în general până la 9-10 săptămâni de gestație, însă poate fi utilizat și până la 12 săptămâni în anumite condiții. Rata de succes a avortului medicamentos este ridicată, variind între 94% și 98% pentru sarcinile sub 9 săptămâni. La sarcini mai avansate, eficiența poate scădea ușor, ajungând la aproximativ 87-93% în jurul săptămânii 12. În cazurile în care procedura nu are succes complet, poate fi necesară o intervenție chirurgicală suplimentară pentru a finaliza avortul și pentru a preveni complicațiile.
Riscurile implicate în avortul medicamentos sunt relativ scăzute și includ efecte secundare comune, cum ar fi crampele abdominale, sângerările vaginale mai intense, greața și ocazional febra sau frisoanele. În cazuri rare, pot apărea complicații precum infecțiile, retenția produsului de concepție sau sângerările severe care necesită îngrijire medicală de urgență.
Sângerările vaginale și crampele sunt cele mai comune efecte secundare ale avortului medicamentos. Alte reacții adverse presupun: greață și vărsături; febră; frisoane; diaree; migrene.
În cele mai multe cazuri, pacientele se refac rapid după un avort medicamentos, însă gradul de durere experimentat sau cantitatea de sânge pierdută variază de la o situație la alta. Sângerările ușoare, moderate sau abundente în timpul unui avort medicamentos sunt normale, iar cheagurile de sânge apar în majoritatea situațiilor. Cu toate acestea, sângerarea trebuie monitorizată, deoarece anumite situații pot prezenta un risc: sângerarea nu este prezentă; sângerarea este foarte redusă; sângerarea este abundentă. Atunci când sângerările nu sunt așa cum a explicat medicul, pacienta trebuie să ceară sprijin specializat pentru a se asigura că nu au apărut complicații.
Timpul de recuperare necesar după un avort medicamentos diferă de la o pacientă la alta, însă, ca regulă generală, trebuie evitate activitățile fizice intense sau orice alte activități care provoacă durere și disconfort. În general, se recomandă ca pacienta să apeleze la sprijin de specialitate, pentru a evita tulburările de sănătate mintală ce pot apărea în urma unui astfel de eveniment. Contactul sexual după avortul medicamentos nu este interzis, însă medicii recomandă ca pacienta să aștepte cel puțin 2 săptămâni pentru a evita orice complicație. De asemenea, trebuie evitată o perioadă folosirea tampoanelor pentru a reduce riscul apariției unei infecții. În ceea ce privește o sarcină viitoare, prima menstruație după avortul medicamentos apare în mod normal după 4-6 săptămâni, însă aceasta poate să fie neregulată din cauza modificărilor hormonale.
Avortul chirurgical
Această metodă este folosită în primele 12 săptămâni de sarcină (primul trimestru) sau la începutul trimestrului doi (săptămânile 12-16). Aspirația sau vacuum-ul poate fi indicat în cazul în care pacienta prezintă contraindicații pentru avortul medicamentos, sau în caz că s-au depășit 10 săptămâni de sarcină.
Avortul chirurgical (chiuretaj prin aspirație) reprezintă avortul prin aspirație până în săptămâna 14 de sarcină, ce presupune aspirarea conținutului intrauterin. Decizia de a opta pentru o variantă de avort în favoarea celeilalte se face în funcție de vârsta gestațională și doar la sfaturile și indicațiile medicului ginecolog.
Avortul prin dilatare și evacuare se utilizează în trimestrul doi de sarcină, de regulă pentru sarcinile ce depășesc 14 săptămâni. Este recomandată, de obicei, pacienților ce au amânat avortul din diverse motive, sau celor ce întrerup sarcina din cauza unor anomalii fetale severe. Procedura este realizată într-un spital sau clinică medicală, de către medicul specialist. Poate fi dureroasă, dar veți primi medicamente analgezice.
Medicul va realiza anestezia generală a pacientei înainte de a începe să efectueze tehnica propriu-zisă. Procedura începe prin introducerea unui specul în vaginul pacientei, iar ulterior are loc dilatarea și deschiderea colului uterin. Apoi, medicul va îndepărta produsul de concepție cu ajutorul forcepsului, dar și a aspirației. Recuperarea după acest tip de avort implică odihnă abundentă. Durerile ușoare și crampele sunt simptome ce pot apărea chiar și câteva zile după procedură.
Complicatiile potentiale ale avortului prin vacuum-aspirație includ sângerarea și infecția. Cu toate acestea, riscul acestor complicații este scăzut.
Acest ultim tip de avort este și cel mai invaziv, întrucât pacienta va trece prin travaliu indus, timp în care va fi expulzat fătul, prin intervenție chirurgicală. Se va folosi anestezie, de regulă epidurală, iar aspectul cel mai neplăcut este prezența unor crampe intense, atunci când uterul se contractă, foarte similare cu nașterea. Acesta poate fi o opțiune pentru sarcinile avansate, de peste 24 de săptămâni, la care metoda dilatare și evacuare nu mai funcționează.
Avortul în cel de-al treilea trimestru de sarcină este rar, dar poate fi efectuat atunci când viața mamei este în pericol.
Avortul spontan
Avortul spontan reprezintă pierderea unei sarcini în primele 23 de săptămâni. Acesta un moment dificil atât pentru mama, pentru familia acesteia, cât și pentru medicul ce monitorizează sarcina.
Avortul spontan este definit ca pierderea sarcinii înainte de săptămâna 20 de dezvoltare intrauterină. Majoritatea avorturilor spontane au loc în primul trimestru și apar când sarcina nu se mai dezvoltă. Un astfel de episod este însoțit de dureri abdominale sau crampe puternice și sângerări vaginale. Avortul spontan este un fenomen care se manifestă la femei de vârste diferite, cauzele pentru pierderea spontană a sarcinii sunt fie genetice, fie provocate de unele afecțiuni medicale. Riscul pierderii precoce a sarcinii scade odată cu dezvoltarea gestațională.
Avortul spontan reprezintă pierderea sau întreruperea sarcinii. Se consideră avort spontan atunci când sarcina este pierdută (nu a fost dorită terminarea acesteia) și întrerupere de sarcină sau avort programat atunci când procedura este aleasă în mod voit și/sau este necesară.
Avortul incomplet este o formă de avort spontan care se manifestă prin deschiderea colului uterin și pierderea parțială a produșilor de concepție înainte de săptămâna 20 de sarcină. În unele cazuri, acești produși reziduali sunt eliminați natural, însă alteori este necesară intervenția medicului ginecolog, pentru îndepărtarea completă a conținutului uterin, prin chiuretaj.
Avort incomplet - In acest caz, este eliminata doar o parte a tesutului embrionar si placentar. Avort complet - Apare, in general, in saptamana 12 de sarcina si este confirmat printr-o ecografie. Avort pierdut - Se poate produce moartea embrionului, dar nu are loc expulzia acestuia. In cele mai multe din cazuri, tesutul embrionar si placentar se vor elimina pe cale naturala, in maxim 2 saptamani.
Avortul incomplet - In acest caz, este eliminata doar o parte a tesutului embrionar si placentar. Avort complet - Apare, in general, in saptamana 12 de sarcina si este confirmat printr-o ecografie. Avort pierdut - Se poate produce moartea embrionului, dar nu are loc expulzia acestuia.
Avortul incomplet - In acest caz, este eliminata doar o parte a tesutului embrionar si placentar. Avort complet - Apare, in general, in saptamana 12 de sarcina si este confirmat printr-o ecografie. Avort pierdut - Se poate produce moartea embrionului, dar nu are loc expulzia acestuia.
Amenințarea de avort - apare atunci când există sângerare vaginală, însă colul uterin nu s-a dilatat, rămânând complet închis; aceste sarcini decurg fără probleme, astfel că adesea, aceste sângerări sunt rezultatul implantării ovulului fecundat în peretele uterin.
Avortul inevitabil - apare atunci când există o dilatare sau o ștergere a colului uterin, cu contracția sesizabilă a acestuia.
Avortul complet - atunci când s-a eliminat tot țesutul embrionar sau placentar, avortul este considerat complet; acest tip de avort apare frecvent înainte de săptămâna 12 de sarcină; sângerarea ar trebui să înceteze rapid, la fel și durerile de spate și crampele; un avort complet poate fi confirmat ecografic sau prin intermediul chiuretajului chirurgical.
Avortul pierdut - apare atunci când s-a produs moartea embrionului, dar nu a avut loc expulzia acestuia sau a țesutului placentar; semne ale acestui tip de avort spontan pot fi reprezentate prin dispariția manifestărilor de sarcină și absența ritmului cardiac fetal.
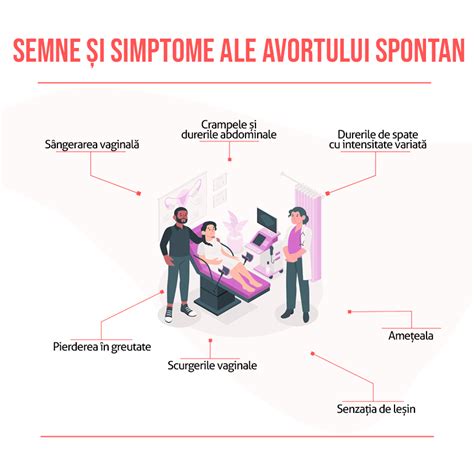
Simptome ale avortului spontan
Cele mai multe avorturi spontane apar înainte de săptămâna 20 de sarcină. Există apariția unor simptome după avortul spontan, care pot indica prezența acestuia: Sângerare vaginală - abundentă sau doar câteva picături de sânge; Durere sau crampe abdominale; Durere la nivelul spatelui; Scurgeri vaginale de consistență diferită.
Reducerea până la dispariție a simptomelor specifice de sarcină.
Cauzele avortului spontan
Cele mai multe avorturi se produc din cauza că fătul nu se dezvoltă normal. Dat fiind faptul că aceste anomalii sunt rar identificate, adeseori este dificil să se determine care a fost cauza avorturilor. Există, totuși, anumite cauze care pot oferi informații referitoare la ce provoacă avortul spontan.
Anomalii la nivelul genelor sau cromozomilor: Cele mai multe avorturi apar din cauza că fătul nu se dezvoltă normal. Anomaliile genetice sau cromozomiale apar întâmplător, pe măsură ce embrionul se divide și crește. Acestea nu sunt anomalii moștenite de la părinți.
Afectiuni ale mamei: Într-un număr redus de cazuri, anumite afecțiuni ale mamei pot cauza avort: Diabet zaharat (necontrolat); Diferite infecții; Probleme hormonale; Probleme la nivelul uterului sau colului uterin; Afecțiuni tiroidiene.
Consumul de alcool maternal, fumatul și utilizarea drogurilor recreaționale - factori puternic teratogeni (care produc malformații fetale); Vârsta maternală înaintată - după 35 de ani, riscul de avort spontan crește constant. Sarcina trebuie monitorizată cu regularitate.
Cauzele principale ale avortului spontan sunt multiple. Principala cauză a avortului spontan o reprezintă cromozomii anormali la copil. Cromozomii sunt „elemente de bază” genetice care ajută la dezvoltarea unui bebeluș. Uneori, afecțiunile mamei sunt cele care pot duce la declanșarea unui avort spontan. Vârsta mamei reprezintă un factor important în acest context. Cu cât vârsta mamei este mai înaintată, cu atât crește riscul ca avortul spontan să se producă. De exemplu, riscul de avort la 45 de ani este de aproape 80%.
Avortul spontan care apare în primul trimestru de sarcină este de regulă cauzat de anomalii cromozomiale. Fecundarea ovulului de spermatozoid determină unirea a două seturi de cromozomi ceea ce determină formarea unui embrion. Când ovulul sau spermatozoidul prezintă un număr mai mic sau mai mare de cromozomi, embrionul va avea, la rândul său, un număr deficitar. Multiplicarea celulelor în interiorul embrionului conduce la dezvoltarea viitorului copil. Când există aceste anomalii apare avortul spontan. Nu se știe exact de ce se întâmplă acest lucru, deoarece majoritatea deficiențelor cromozomiale se ivesc spontan și nu sunt transmise de la părinți.
Sarcina molară sau sarcina molară parțială. Malnutriție severă. Utilizarea medicamentelor contraceptive.
Factori de risc în avortul spontan
Numerosi factori pot creste riscul de aparitie a avortului. Printre acesti factori se afla: Varsta - femeile cu varsta peste 35 ani au un risc mai mare decat cele tinere; la 35 de ani, riscul de avort este de aproximativ 20%, la 45 ani crescand pana aproape de 80%; Avortul in antecedente - femeile care au avut doua sau mai multe avorturi consecutive au un risc mai mare pentru inca un avort; Afectiunile cronice - femeile cu boli cronice (ex: diabetul zaharat); Patologiile la nivelul colului uterin sau uterului - anumite malformatii uterine, col uterin incompetent; Fumatul, alcoolul si drogurile - astfel, stilul de viata nesanatos este un alt factor ce poate provoca avortul; Greutatea - atat greutatea mai mica decat cea normala, cat si obezitatea; Testele prenatale invazive - anumite teste prenatale genetice, cum ar fi amniocenteza sau biopsia de vilozitati coriale prezinta risc de producere a avortului.
Faptul ca mama a trecut printr-un avort spontan nu inseamna ca nu va duce la termen urmatoarea sarcina. Majoritatea avorturilor spontane nu pot fi prevenite. Cu toate acestea, exista cateva lucruri pe care le poti face pentru a reduce riscurile asociate. Evita fumatul in toata perioada sarcinii. Evita consumul de alcool. Pastreaza o greutate normala: Este foarte important sa fii atenta la cat de multe kilograme acumulezi în sarcina.
Ce nu determină apariția avortului: Activitățile de rutină, ca cele de mai jos, nu reprezintă cauze pentru producerea avortului: Practicarea de exerciții fizice; Raporturile sexuale; Activitatea profesională (cu condiția să nu existe expunere la noxe sau radiații).
Consecințe medicale și psihologice ale avortului
Un avort spontan poate fi o experiență emoțională și fizică traumatizantă, care are nevoie să fie vindecată prin diferite metode. Pentru a trece mai ușor peste această traumă, este recomandat să apelezi la ajutor de specialitate.
Avortul lasă părinților semne adânci și consecințe dureroase pe toată durata vieții. Uneori e vorba doar de remușcări ocazionale, alteori sunt ani de zile de zbucium sufletesc sau depresii.
Avortul reprezintă o modalitate medicală prin care se poate pune capăt unei sarcini. Există mai multe tipuri de avort, fiecare opțiune depinzând de durata sarcinii. La nivel mondial, aproximativ jumătate din cazurile de sarcini neintenționate se termină prin avort. În general, avortul se efectuează în primul trimestru al sarcinii sau în prima parte din cel de-al doilea trimestru de sarcină.
Complicații medicale
Avort septic: Atunci când conținutul uterin nu este expulzat complet, poate produce o infecție uterină severă după 1-2 zile. Afecțiunea este amenințătoare de viață, din cauza riscului ridicat de progresie rapidă spre șoc septic sau septicemie. Simptomele avortului septic sunt febra, sângerarea vaginală, scurgere vaginală urât mirositoare, frisoane, durere abdominală. Dacă recunoști aceste simptome, solicită îngrijiri medicale cât mai repede, deoarece avortul septic este o urgență medicală.
Hemoragie vaginală severă: Sângerările abundente pun viața în pericol. Acestea apar însoțite de palpitații, hipotensiune, amețeli și senzație de slăbiciune. Și în acest caz, pacienta trebuie să primească îngrijiri cât mai repede.
Hemoragia uterină (de la 100 la 1000 de ml de sânge pierdut). Perforația uterină: este o complicație de temut, ea poate apărea în timpul histerometriei (măsurarea uterului cu ajutorul histerometrului), a dilatării sau a chiuretajului. Leziunea colului uterin: este o complicație frecventă și foarte serioasă, care poate să apară în timpul chiuretajului, mai ales în timpul dilatării colului. Embolismul letal (trombi sanguini, aer și lichid amniotic).
Infecția este deseori asociată retenției de țesuturi fetale. Avortul infectat poate avea ca rezultat avortul septic sau chiar toxico-septic; este o complicație foarte gravă, frecvent mortală.
Imunizarea Rh.
Tulburări psihice, remușcări obsesive sau sentiment de vinovăție ca fiind „consecința șocului emoțional, a sechelelor organice ale avortului sau a complexului psihic rezultat din interpretarea suferințelor, complicațiilor postabortum, a consecințelor lor personale, familiale și sociale, a fricii de o nouă sarcină etc.
Sindromul Asherman reprezintă o afecțiune rară, dar gravă, în care se formează țesut cicatricial în interiorul uterului sau în cavitatea uterină, ca urmare a unui chiuretaj uterin. Aceste aderențe pot duce la modificări ale ciclului menstrual, infertilitate sau pierderi de sarcină.
Viitoare sarcini premature. Avortul cauzează o slăbiciune a cervixului, ceea ce crește riscul de sarcină prematură, în viitor. Un avort indus crește acest risc cu 25-27%. Două sau mai multe avorturi cresc acest risc cu până la 62%. Copiii născuți înainte de 37 săptămâni de gestație au rata de supraviețuire ca adulți mult mai mică, având risc crescut pentru numeroase boli și anomalii. Toate acestea sunt eventuale efecte asupra sănătății pe termen lung, ce pot fi provocate sau accentuate în urma unui avort medical. În cazuri extrem de rare, dar posibile, complicațiile imediate sau cele pe termen lung vor duce la decesul pacientei.
În cazul unui avort, al unei biopsii sau al unui avort spontan, este uneori necesar să se efectueze un chiuretaj endometrial, mai cunoscut sub numele de chiuretaj uterin. Cum funcționează aceasta? În domeniul medical, chiuretajul se referă la procedura chirurgicală care constă în îndepărtarea totală sau parțială a unui organ dintr-o cavitate naturală (cu ajutorul unui instrument în formă de lingură, denumit de obicei "chiureta").
1. După un avort spontan, fragmente ale țesutului fetal sau placentar pot rămâne în uter, provocând complicații cum ar fi sângerări excesive sau infecții. În cazul unui avort incomplet, este indicat un chiuretaj uterin pentru a îndepărta aceste resturi, prevenind astfel riscurile de infecție și hemoragie.
6. În unele cazuri, sarcina poate fi întreruptă în mod voluntar (avort electiv) sau din motive medicale (avort terapeutic). În aceste cazuri, una dintre metodele utilizate pentru evacuarea conținutului uterin este un chiuretaj uterin. Procedura este considerată eficientă și sigură, în special în sarcinile din primul trimestru.
7. După naștere, în cazuri rare, fragmente de placentă pot rămâne atașate la peretele uterin, cauzând hemoragii severe și riscuri de infecție. În aceste cazuri se practică un chiuretaj uterin pentru a îndepărta aceste fragmente și pentru a preveni complicații grave, cum ar fi sepsisul sau hemoragia postpartum.
Desi chiuretajul uterin este o procedura frecvent realizata si, in general, considerata sigura, el nu este lipsit de riscuri si posibile complicatii. Aceste riscuri sunt relativ rare, dar trebuie cunoscute si intelese pentru a putea lua o decizie informata cu privire la efectuarea interventiei. Una dintre cele mai comune complicatii dupa un chiuretaj uterin este infectia uterina sau a tractului genital. Infectiile pot aparea din cauza bacteriilor care patrund in uter in timpul procedurii sau dupa aceasta. Simptomele pot include febra, dureri pelvine, secretii vaginale neobisnuite si, uneori, sangerari anormale. O alta complicatie posibila in timpul unui chiuretaj uterin este perforatia uterului, care apare cand chiureta sau alt instrument chirurgical strapunge peretele uterin. Aceasta poate provoca sangerari interne si, in cazuri grave, poate afecta alte organe din apropiere, cum ar fi vezica urinara sau intestinele. In cazurile de perforatie, poate fi necesara o interventie chirurgicala suplimentara pentru a repara daunele. In timpul procedurii de chiuretaj uterin, colul uterin poate suferi leziuni, in special cand este necesara dilatarea acestuia pentru a introduce instrumentele. Aceste leziuni pot duce la sangerari, iar in unele cazuri, poate fi nevoie de suturi pentru a repara colul uterin. Sangerarile excesive, cunoscute si sub numele de hemoragie, pot aparea in timpul sau dupa un chiuretaj uterin. In general, dupa chiuretaj, sangerarile vaginale sunt usoare si dureaza cateva zile, dar sangerarea masiva poate aparea ca urmare a unei complicatii, cum ar fi perforatia uterului sau afectarea vaselor de sange. Sindromul Asherman reprezinta o afectiune rara, dar grava, in care se formeaza tesut cicatricial in interiorul uterului sau in cavitatea uterina, ca urmare a unui chiuretaj uterin. Aceste aderente pot duce la modificari ale ciclului menstrual, infertilitate sau pierderi de sarcina. Chiuretajul este adesea efectuat sub anestezie generala sau locala, iar unele persoane pot prezenta reactii adverse la medicamentele utilizate pentru anestezie. Aceste reactii pot include dificultati respiratorii, scaderea tensiunii arteriale, greata sau varsaturi. Uneori, chiuretajul nu reuseste sa indeparteze complet tesutul sau resturile care au cauzat problema initiala, ceea ce poate necesita repetarea procedurii de chiuretaj uterin sau o alta interventie chirurgicala. In cazurile in care procedura de chiuretaj uterin cauzeaza leziuni uterine sau formarea unor aderente (sindromul Asherman), acesta poate afecta fertilitatea, facand mai dificila conceperea sau mentinerea unei sarcini viitoare.
Consecințe psihologice și emoționale
Deși nu este o complicație fizică, trebuie menționat că un chiuretaj uterin poate avea un impact emoțional semnificativ asupra femeilor, în special în cazurile de avort terapeutic sau spontan. Stările de tristețe, anxietate sau chiar depresie pot apărea după procedură.
Dacă ai simptome care te supără, solicită chiar acum un sfat medical specializat.
Dacă ai simptomele unui avort spontan, este nevoie să suni medicul care monitorizează sarcina.
Avortul reprezintă o decizie majoră și poate avea consecințe psiho-emoționale serioase, dacă pacienta nu este sigură și stăpână pe decizie. Dacă luați în considerare avortul, asigurați-vă că aveți pe cineva alături, cunoașteți toate detaliile, efectele adverse, riscurile și complicațiile.
Dacă au fost prezente avorturi multiple, în special mai mult de trei consecutive, este important să fie întrebat medicul ginecolog despre efectuarea unor teste pentru identificarea posibilelor cauze, cum ar fi anomaliile uterine, tulburările de coagulare sau anomaliile cromozomiale.
Vindecarea emoțională poate dura mai mult decât cea fizică. Avortul poate fi resimțit ca o pierdere chinuitoare, pe care cei din jur nu o pot înțelege complet. Emoțiile resimțite pot fi de furie, vină sau disperare. Acordarea timpului pentru a procesa pierderea sarcinii este, astfel, esențială.
Există în rândul tinerilor, fie ei căsătoriți sau nu, o teamă foarte apăsătoare și aproape inexplicabilă referitoare la copii, considerați o piedică în calea dezvoltării profesionale. Nu spune nimeni că nu este greu, că nu se schimbă prioritățile, dar se pune prea mult preț pe câștigurile materiale și se omite împlinirea sufletească. Alergăm pe piste false și nu suntem învățați să apreciem adevăratele bucurii, decât poate prea târziu.
Nu trebuie să uităm că, de obicei, vorbim despre femei care prezintă semne de constrângere sau manipulare, victimizare, depresie sau singurătate, femei care, la un moment dat, s-au aflat în situații atât de copleșitoare, încât avortul a părut a fi singurul răspuns. Ceea ce nu conștientizează, decât poate prea târziu, este faptul că avortul nu rezolvă problemele, ci doar adaugă mai multă durere și angoasă în sufletul lor.
Trauma avortului a declanșat în sufletul Paulei niște temeri pe care nu le avusese până atunci. Orice zgomot era prea puternic pentru ea și, după cum chiar ea spune, „părea că-i sparge timpanele”. Sunt foarte puține situații în care o femeie care a trecut printr-un avort poate ulterior să-și vadă de viață ca și cum nu s-ar fi întâmplat nimic.
El reprezintă o exteriorizare, prin intermediul simptomelor psihice, a stării de păcat în care se află persoana respectivă, după un avort provocat. Cu alte cuvinte, este vorba de o suferință sufletească, sufletul fiind bolnav după săvârșirea păcatului. Aceste simptome psihice sunt variate, de la cele mai ușoare până la cele mai grave, inclusiv suicid din cauza deznădejdii.
Cel mai important lucru este însă faptul că femeile care regretau mult acest păcat și doreau o vindecare o aflau și o găseau, dar nu la medic, ci numai la duhovnic. Vindecarea rănilor sufletești produse de acest mare păcat necesită pocăință, nerepetarea păcatului, iar apoi iertare prin Sfânta Taină a Spovedaniei și Împărtășaniei.
„Pocăința trebuie să fie pe măsura păcatului săvârșit, iar în cazul unui avort, care este un păcat mare, de moarte, pocăința trebuie să fie la fel de mare pentru a putea fi iertat omul de către Dumnezeu”.
Stressul posttraumatic era definit înainte ca o „nevroză traumatică”. Termenul de traumatism a fost împrumutat din patologia chirurgicală pentru a sublinia prezența unui eveniment brutal și violent (primele accidente pe calea ferată) ce irupea în viața psihică și o bulversa. Simptomele tipice din Starea de stress posttraumatic descrise în CIM 10 cuprind: renașterea repetată a evenimentului traumatic în amintiri invadante („flashbacks”), vise sau coșmaruri; ele survin într-un context durabil de „anestezie psihică” și de slăbire emoțională, de detașare în raport cu alții, de insensibilitate la mediu, evitare a activităților sau a situațiilor care ar putea redeștepta amintirea traumatismului. Simptomele se însoțesc și de insomnie, anxietate, depresie sau ideea sinuciderii. Perioada care separă apariția traumatismului de cel al tulburării poate varia de la câteva săptămâni la câteva luni. Evoluția este fluctuantă și merge în cele mai multe cazuri spre vindecare.
În anii 1971, existau puține voci care să vorbească despre problemele post-avort. Se acorda o atenție mai mare urmărilor negative ale avortului din punct de vedere fizic. El apare cu întârziere; reacția de la început este un sentiment de ușurare în majoritatea cazurilor; apoi, prin reprimare și negare, femeia evită problemele, de regulă timp de câțiva ani - de obicei 5 ani - dar e posibil ca această perioadă să dureze 10 sau chiar 20 de ani! Mai apoi, la unele femei, sentimentele negative se acumulează și ies la suprafață. Adesea, acest eveniment care le precipită este nașterea unui copil (de către ea sau o rudă) cu care intră într-o legătură emoțională strânsă.
Simptome psihice pot apărea la toți cei care contribuie la un avort (!): tată, medic, asistentă medicală etc. Am cunoscut un medic ginecolog care a recunoscut că are atacuri de panică apărute după o traumă psihică în urma efectuării unui avort complicat la o pacientă, fiind dependent de un tratament medicamentos. Alt ginecolog a recunoscut că după ce efectuează un avort simte că preia asupra lui o „greutate” imensă. Unii se plâng de coșmaruri și, mai ales, de depresii nervoase. Alții nu mai fac avorturi la ora actuală din aceste motive, dar au fost nevoiți să părăsească Clinicile de Ginecologie unde, inevitabil, sunt obligați (cel puțin în gărzi) să le efectueze. Cunosc mulți ginecologi în Occident care nu mai efectuează niciun fel de avort la ora actuală, dar nici nu prescriu contraceptive! Exemplele pot continua și în rândul asistentelor, soților etc. care suferă de acest sindrom deoarece au luat parte fie la încurajarea femeii de a face avort, fie la efectuarea avortului.
Constatăm că frecvent sunt afectați și copiii născuți din aceste familii, ei fiind afectați mai ales de boli nervoase sau psihice. Unii autori l-au denumit „sindromul supraviețuitorului”. Acești copii se simt vinovați că doar ei au supraviețuit și ceilalți frați ai lor au fost omorâți. Se citează tentative de suicid la acești copii.
Tratamentul medicamentos simptomatic la care se recurge în sindromul postavort (posttraumatic), respectiv în aceste depresii cronice, psihoze sau chiar reacții schizofrenice (anxiolitice, barbiturice, psihoterapie) sau tratamentele psihiatrice mai traumatizante precum șocuri electrice (care se efectuau într-un număr mare în urmă cu câțiva ani) nu este eficient.

Recuperarea fizică și sarcinile viitoare
În cele mai multe cazuri, refacerea fizică durează de la câteva ore până la câteva zile. Menstruația va reveni după aproximativ 4-6 săptămâni. Imediat după avort, deși se poate folosi orice metodă de contracepție, se recomandă ca cel puțin în primele două săptămâni să se evite contactul sexual.
Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Totuși, este esențială stabilizarea fizică și emoțională, înainte de o încercare viitoare a unei sarcini. Medicul ginecolog poate oferi consiliere în acest scop.
Frecvent, avortul se produce dintr-o cauză tranzitorie. Majoritatea femeilor vor avea sarcini cu decurs normal, după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive și numai 1% vor avea trei sau mai multe avorturi consecutive.
Că există sau nu vreo legătură între avortul făcut în urmă cu 17 ani şi pierderile de sarcină ulterioare nu ştim, însă trauma nu poate fi contestată şi auto-învinovăţirea nu poate fi evitată. Singurul lucru pe care îl ştim cu siguranţă este că, dacă există vreo posibilitate ca femeile ce trec prin asta să găsească liniştea şi iertarea, acea scăpare este în Biserică, cu ajutorul rugăciunii şi căinţei.
După o sarcină grea, în care a stat mai mult la pat, sub tratament pentru a evita orice i-ar fi putut afecta bunul mers al lucrurilor, citind în fiecare zi acatistul Sfântului Stelian, a născut, înainte de sărbătoarea Sfinților Împărați Constantin și Elena, un băiețel sănătos, care a primit numele Constantin Stelian.
Prevenția
De cele mai multe ori, avortul nu poate fi prevenit. Totuși, este importantă asigurarea stării optime de sănătate, atât a mamei, cât și a fătului. Frecventarea consultațiilor prenatale și evitarea factorilor de risc, cum ar fi fumatul și alcoolul, sunt, de asemenea, metode profilactice utile.
În plus, acceptarea și înțelegerea nevoii de avort programat sunt, de asemenea, esențiale.
(Abortion ) 10 Side Effects of Abortion on Women's Health | Emotional & Medical Impact Explained
tags: #consecintele #unui #avort
