Graviditatea este un proces dinamic care determină modificări semnificative în cadrul aparatului cardiovascular. Aceste modificări au drept scop susținerea viabilității fătului și asigurarea dezvoltării armonioase prin intermediul circulației utero-placentare, precum și menținerea stabilității hemodinamice a organismului matern. Principalele mecanisme de adaptare ale organismului matern care au drept scop asigurarea perfuziei sanguine implică dilatarea cavităților inimii, a aortei, a vaselor de rezistență ale aparatului renal și ale placentei și implicit, dilatarea sistemului venos. Aceste modificări au drept scop echilibrarea hemodinamică a mamei.
Mecanismul fiziologic de adaptare al inimii în timpul gravidității implică modificări ale presarcinii și postsarcinii care determină remodelarea cardiacă. Atât cavitățile ventriculare, cât și cele atriale sunt supuse acestui proces de remodelare care se desfășoară începând cu primul trimestru de sarcină și culminează în al treilea trimestru. Inelele valvulare prezintă, de asemenea, modificări cauzate de distensia cavităților inimii și remodelarea cardiacă, fiind decelate anumute grade de regurgitare (mitrală, tricuspidiană, pulmonară). Aritmiile pot fi prezente în această perioadă și sunt declanșate de dilatarea atrială. Cu toate acestea, în perioada postpartum diametrele camerale ajung la valorile de bază.
Asigurarea susținerii funcțiilor vitale ale fătului este prima intenție în procesul de adaptare hemodinamică a organismului matern. În acest sens, sunt decelate creșterea debitului cardiac (consecința creșterii volumului sangvin), a ritmului cardiac, precum și scăderea rezistenței vasculare sistemice.
Modificări Cardiovasculare în Timpul Sarcinii
În timpul sarcinii, corpul unei femei trece prin numeroase schimbări pe multe planuri - unele sunt resimțite, altele nu. Sistemul cardiovascular cuprinde inima, arterele, venele și sângele. Incepând cu aproximativ 6 săptămâni de sarcină, volumul de sânge începe să crească progresiv până la 32 de săptămâni de gestație. Acest lucru este necesar pentru a facilita transportul gazelor respiratorii și nutrienților între mamă și bebeluș. În plus, această creștere în volum contribuie la a minimiza impactul pierderii de sânge din timpul nașterii.
Volumul sangvin matern se află în creștere începând cu săptămâna a șasea de gestație, atingând până în momentul nașterii valori cu aproximativ 50% mai mari decât valoarea inițială. Unele studii indică faptul că volumul sangvin poate atinge valori de 20 până la 100% mai mari față de valorile din antecedente. În plus, volumul sanguin este semnificativ mai crescut în cadrul unei sarcini gemelare. Creșterea volumului plasmatic se datorează în principal acțiunii directe a estrogenului și progesteronului asupra rinichiului prin eliberarea de renină și implicit, activarea mecanismului renină-angiotensină-aldosteron. Acest mecanism determină retenție de sodiu și apă. Producția de eritropoietină la nivel renal are drept consecință creșterea masei eritrocitare cu 20%. Anemia fiziologică în sarcină este astfel explicată prin diferența creșterii volumului plasmatic și a masei eritrocitare.
Componentele propriu-zise ale sângelui se schimbă la rândul lor în timpul sarcinii. Plasma crește cantitativ cu 40-50%. În plus, concentrația de celule roșii din sânge crește cu 20-30%. Formula leucocitară poate prezenta valori crescute în timpul sarcinii și poate atinge un vârf plasmatic postpartum, aspect ce determină uneori confuzia prezenței unei infecții.
Mărimea inimii și poziția sa se schimbă în sarcină. Din cauza expansiunii uterului, diafragmul este împins în sus, ceea ce împinge și inima în sus în cavitatea toracică. Într-o sarcină normală, tensiunea arterială rămâne la aproximativ aceeași valoare ca înaintea sarcinii în timpul primului semestru. Este probabil ca aceasta să scadă la jumătatea sarcinii și să revină la valorile normală în timpul ultimelor luni de gestație.
Dacă ați avut hipertensiune înainte de sarcină, este foarte probabil să o aveți și în timpul sarcinii. Medicii sunt îngrijorați în momentul în care presiunea arterială crește mult peste nivelurile normale în timpul trimestrelor 2 sau 3. Hipertensiunea arterială poate limita cantitatea de sânge (implicit, de oxigen) pe care o primește fătul, în timp ce crește riscul de naștere prematură sau de separare prematură a placentei.
Riscuri și Complicații Cardiace în Sarcină
În urma cu câțiva ani, se recomanda ca frecvența cardiacă în sarcină să nu depășească 140 bătăi pe minut în timpul exercițiului fizic. Totuși, în prezent, nu mai există recomandarea de a limita activitatea fizică până la atingerea unei anumite frecvențe cardiace. Specialiștii recomandă cel puțin 150 minute de activitate aerobica de intensitate moderată pe săptămână - de preferat practicată în mai multe zile, fără vreo limită specifică privind pulsul.
În timpul efortului fizic, sângele este redirecționat de la nivelul organelor interne (inclusiv uter) către mușchi, plămâni și inimă. Asigurați-vă că intensitatea exercițiului vă permite să puteți purta o conversație în timp ce faceți acea activitate fizică. Dacă nu puteți vorbi normal, probabil că exercițiul este prea intens, existând un risc de sângerare vaginală, contracții uterine sau alte complicații.
În cazul femeilor care nu prezintă în antecedente boală cardiacă, mecanismele de adaptare în timpul sarcinii sunt fiziologice, fără apariția unor aspecte patologice antepartum, peripartum sau postpartum. Însă, uneori sarcina poate deveni prilejul inițierii unei afecțiuni cardiace în rândul femeilor care prezintă limitări necunoscute ale rezervei cardiace și ale căror mecanisme de adaptare devin ineficiente.
Cu toate acestea, aceste mecanisme de adaptare pot culmina cu apariția unor afecțiuni cardiace. Modificările apărute în perioada antepartum și peripartum cresc riscul apariției insuficienței cardiace în cazul în care există istoric de boală cardiovasculară, dar și riscul trombozei venoase, în situația în care mama nu prezintă antecedente de boală cardiacă.
Tromboza venoasă profundă reprezintă o complicație de temut în cazul femeilor gravide, adesea fiind asimptomatică. Diagnosticul de certitudine poate fi uneori elucidat doar în momentul dezvoltării tromboembolismului pulmonar, ale cărui consecințe pot fi severe. Conduita terapeutică tromboprofilactică este în aceste situații recomandată în timpul sarcinii, precum și postpartum.
Decompensarea cardiacă poate surveni și este cauzată de lipsa complianței în situația în care cardiomiopatia dilatativă, leziunile valvulare obstructive (stenoză mitrală) și hipertensiunea pulmonară sunt prezente. Cardiomiopatia hipertrofică obstructivă, pe de altă parte, prezintă ameliorarea simptomatologiei în rândul femeilor însărcinate datorită creșterii presarcinii și a volumului ventricular, cu îmbunătățirea hemodinamicii.
Ghidurile nu recomandă pacientelor care prezintă istoric de hipertensiune pulmonară, sindrom Marfan cu dilatare a aortei sau alterare severă a funcției sistolice a ventriculului stâng, să rămână însărcinate deoarece riscul de apariție a complicațiilor este semnificativ crescut.
Femeile gravide prezintă un risc crescut de a dezvolta cheaguri la nivelul venelor picioarelor (tromboză venoasă profundă). Odată formate, cheagurile se pot deplasa de la nivelul venelor până la nivelul circulației pulmonare, unde blochează vasele pulmonare și nu mai permit schimbul de gaze.
Monitorizarea Cardiovasculară în Sarcină
Ecocardiografia reprezintă modalitatea de monitorizare cel mai frecvent utilizată în perioada gravidității și prima intenție paraclinică de diagnostic. Cu toate acestea, este o metodă imagistică ce prezintă limitări în anumite situații, fiind necesare investigații mai amănunțite. Rezonanța magnetică nucleară cardiovasculară reprezintă una dintre acestea, acordând acuratețe în evaluarea volumelor cavității ventriculare stângi.
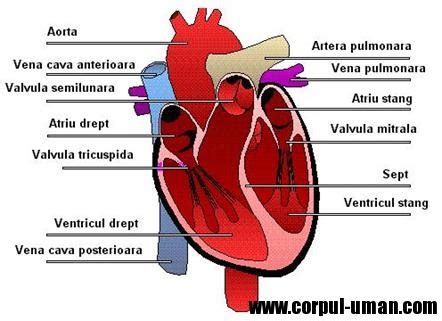
Modificările fiziologice decelate prin intermediul ecocardiografiei transtoracice sunt reprezentate de dilatarea celor patru cavități ale inimii, modificările cavităților drepte fiind semnificativ mai crescute decât cele ale cavităților stângi. Important de reținut este faptul că în mod fiziologic regurgitarea aortică nu este decelată.
Cunoașterea mecanismelor de adaptare ale organismului matern reprezintă baza diagnosticului patologiilor cardiace silențioase și decelarea apariției modificărilor de natură fiziopatologică, cu scopul monitorizării sau prevenirii. Numărul femeilor gravide care prezintă risc cardiovascular și implicit, sunt predispuse la apariția complicațiilor în timpul sarcinii, se află într-o continuă creștere. Screening-ul este conduita de primă atenție în cadrul acestei categorii de pacienți, fiind de o importanță deosebită. Monitorizarea atentă a femeilor gravide care prezintă anomalii congenitale cardiace este recomandată pe întreaga durată a sarcinii și postpartum cu scopul de a preveni și a reduce posibila apariție a complicațiilor.
Cardiotocograma (numită și test fetal non-stres) este o metodă de monitorizare a stării fetale și a contracțiilor uterine la femeile gravide. Cardiotocograma este utilizată pentru a evalua sănătatea fătului în timpul sarcinii și al travaliului, de aceea se numește și test fetal non-stres. Este un instrument important în medicina obstetrica, oferind informații despre ritmul cardiac al fătului și răspunsul acestuia la eventualele contracții uterine. Aparatul detectează și înregistrează activitatea cardiacă a fătului și intensitatea contracțiilor uterine, iar datele sunt afișate sub forma unui grafic cu două linii paralele.
Cardiotocograma este recomandată în diverse situații pe parcursul sarcinii și travaliului, în special când medicii doresc să evalueze starea de sănătate a fătului și răspunsul acestuia la contracțiile uterine. Monitorizarea detaliată prin cardiotocogramă devine esențială în cazurile în care există riscuri, precum afecțiuni materne sau modificări în ritmul normal de creștere și dezvoltare a fătului. Hipertensiunea, de exemplu, poate duce la reducerea fluxului de sânge către placentă, ceea ce ar putea compromite aportul de oxigen și nutrienți la făt. În acest caz, cardiotocograma poate evidenția semne timpurii de suferință fetală, ceea ce permite medicilor să intervină rapid, evitând situații mai grave.
Prin detectarea timpurie a problemelor, cardiotocograma permite medicilor să ia măsuri preventive, reducând astfel riscul unor complicații severe. Această monitorizare constantă este esențială pentru gravidele cu risc ridicat, asigurându-le că fătul primește suportul medical necesar pentru a trece prin sarcina și naștere în cele mai bune condiții.
Testul non-stres este considerat NORMAL atunci când ritmul cardiac de bază este între 110-160 bătăi/min. Testul este considerat REACTIV când inima copilului bate cu cel puțin cu 15 bătăi pe minut peste ritmul obișnuit, de bază - când copilul se mișcă, pentru cel puțin 15 secunde și de două ori în cursul unui interval de 20 de minute. Un rezultat reactiv la testul non-stres arată că fluxul de sânge și nivelul de oxigen sunt adecvate. În acest caz, medicul ginecolog îți va recomanda repetarea testului săptămânal până la naștere.
Dacă inima copilului nu bate mai repede atunci când copilul se mișcă sau dacă copilul nu se mișcă după aproximativ 90 de minute, testul este “NONREACTIV”. Un rezultat nonreactiv necesită teste suplimentare pentru a determina dacă rezultatul este datorat într-adevăr slabei oxigenări sau dacă există alte motive pentru nonreactivitatea fetală (cum ar fi somnul copilului, efectele anumitor medicamente, etc.).
Recomandări Generale pentru Femeile Însărcinate cu Afecțiuni Cardiace
Dacă suferi de o boală de inimă și ești însărcinată sau vrei să rămâi însărcinată, îți recomandăm să ai maximă atenție și să respecți întocmai recomandările medicului specialist, deoarece sarcina poate pune o presiune mai mare asupra fluxului de sânge, ducând la acutizarea unor simptome. Cu puțină atenție, bolile de inimă și sarcina pot face casă bună.
Cel mai bun mod de a te asigura că ai o sarcină sănătoasă este să faci o vizită medicului de familie sau medicului cardiolog înainte de a rămâne însărcinată, pentru consiliere. Dacă nu există posibilitatea de a întrerupe administrarea anumitor medicamente, medicul îți poate spune ce efect poate avea acest lucru asupra evoluției sarcinii. Dacă iei aspirină pentru a ameliora anumite simptome, poți continua să faci acest lucru și în perioada sarcinii.
Dacă ai deja un stent montat pentru a împiedica îngustarea sau blocarea arterelor, este nevoie să discuți cu medicul cardiolog despre modul în care sarcina poate afecta stentul. Nu există suficient de multe informații privind modul în care sarcina sau dezvoltarea fătului pot fi afectate de tratamentul medicamentos pentru boli de inimă.
În timpul sarcinii, ar trebui să fii sub îngrijirea unui consultant obstetrician și a unui cardiolog, într-o unitate de maternitate a spitalului. Este posibil să ți se recomande să naști în spital, cu echipa multidisciplinară.
Discută opțiunile despre locul în care poți naște cu echipa ta de asistență medicală. Aceasta ar trebui să includă un specialist cu experiență în sprijinirea femeilor însărcinate care suferă de boli de inimă.
Este important să discuți cu medicul despre toate aceste aspecte, înaintea sarcinii, în special dacă ai antecedente familiale de boală cardiovasculară timpurie (tatăl sau fratele diagnosticat cu boală cardiovasculară înainte de 55 de ani).
Sarcina și sistemul cardiovascular

tags: #cresterea #diametrzlui #cordului #in #timpul #sarcinii
