Infertilitatea masculină reprezintă incapacitatea unui bărbat de a contribui la procesul de concepere. Termenul de infertilitate/subfertilitate masculină se folosește atunci când un cuplu încearcă timp de aproximativ un an să obțină o sarcină prin contact sexual neprotejat repetat, iar starea de sănătate reproductivă a femeii este favorabilă unei sarcini. Infertilitatea este definită ca incapacitatea unui cuplu de a obține o sarcină după un an de contacte sexuale regulate și neprotejate. Organizația Mondială a Sănătății estimează că 1 din 5 cupluri este afectat de infertilitate. Infertilitatea cuplului este raportată ca fiind de cauză feminină în 20-35% din cazuri, de cauză masculină în 20-30% din cazuri și din cauza ambilor parteneri în 25-40% din cazuri. De asemenea, 10-20% dintre cupluri sunt diagnosticate cu infertilitate de cauză idiopatică/inexplicabilă. Aproape jumătate dintre cuplurile care nu reușesc să aibă copii sunt diagnosticate cu infertilitate de cauză masculină. Există o mulțime de posibilități pentru gestionarea infertilității masculine, care au evoluat semnificativ în ultimii 20 ani.
Infertilitatea masculină se referă la incapacitatea unui bărbat de a iniția o sarcină la o parteneră fertilă, după 12 luni sau mai mult de contact sexual regulat, neprotejat. Vestea bună este că, în multe situații, cauzele pot fi identificate și tratate. O problemă mai comună decât se crede, infertilitatea masculină rămâne un subiect tabu, însă trebuie să știi că există multe tratamente eficiente în numeroase cazuri. Infertilitatea masculină este o provocare pentru multe cupluri, dar nu un capăt de drum. Comunicarea deschisă cu medicul, un specialist în fertilitate masculină (androlog sau urolog) și cu partenera este esențială pe parcursul acestui proces complex.
Cauzele Infertilității Masculine
Etiologia infertilității masculine este vastă. Aceasta patologie poate fi determinată atât de factori din mediu, cât și de anumite modificări structurale și funcționale din organism. Cunoașterea motivelor care duc la infertilitate este importantă pentru a putea determina care este tratamentul optim.
Afectiuni Endocrine
Afectiunile endocrine pot contribui semnificativ la apariția infertilității masculine. Printre cele mai frecvente patologii endocrine care pot da infertilitate se află:
- Hipogonadismul (determinat de o reducere a secreției hormonilor sexuali masculini)
- Hiperprolactinemia (secreția excesivă a prolactinei)
- Sindromul Cushing
- Deficiența de GnRH (hormon eliberator al gonadotropinelor)
- Hipertiroidismul
Afectiuni Genetice
Anomaliile genetice reprezintă o cauză principală a infertilității. Uneori, acestea pot fi depistate destul de repede, ca urmare a simptomatologiei evidente; alteori, diagnosticul este stabilit cu dificultate. Cel mai adesea, afecțiunile genetice care se asociază infertilității sunt:
- Microdeletii ale cromozomului Y
- Fibroza chistică
- Sindromul Young
- Sindromul Klinefelter
- Sindromul Kallmann
- Sindromul celulelor Sertoli
În 5-10% dintre cazurile de infertilitate masculină, se identifică o patologie genetică. Sindromul Klinefelter este cea mai frecventă cauză genetică de afectare a producției primare a spermatozoizilor. Este caracterizat de prezența unui cromozom X suplimentar la bărbați (47, XXY) și se diagnostichează prin cariotip. Absența congenitală bilaterală a vasului deferent se asociază cu mutația fibrozei chistice CFTR. Infertilitatea poate fi singura manifestare a fibrozei chistice.
Infectii
Una dintre complicațiile infecțiilor este infertilitatea. Agenții patogeni responsabili de această patologie sunt:
- Chlamydia sp.
- Treponema pallidum (sifilis)
- Gonococcus sp.
- Mycoplasma sp.
Infecția cu virusul urilian (oreion) este cea mai frecventă asociată cu infertilitatea masculină. Inflamația testiculară (orhită) se asociază mai frecvent cu oreionul apărut în viața adultă. Gonoreea și chlamydia sunt infecții cu transmitere sexuală, care, prin inflamație cronică și fibrozare, duc la obstrucția epididimului și a vasului deferent.
Afectiuni Uro-genitale
Afectiunile uro-genitale pot fi clasificate în:
- Afectiuni congenitale (ce sunt prezente de la naștere)
- Afectiuni dobândite (care se dezvoltă pe parcursul vieții)
Printre afecțiunile congenitale ce duc la infertilitate se află:
- Testiculele necoborâte (criptorhidia)
- Malformațiile epididimului (absența sau obstrucția acestuia)
- Anomaliile vaselor deferente (vasele prin care sunt transportați spermatozoizii în timpul ejaculării)
- Disfuncțiile structurale și funcționale ale ductelor ejaculatorii
În ceea ce privește afecțiunile dobândite, cele mai frecvente sunt:
- Varicocelul (dilatația venelor testiculare)
- Epididimita (inflamația epididimului)
- Obstrucția vaselor deferente
- Ejacularea retrogradă
Criptorhidia reprezintă lipsa coborârii testiculelor și necesită intervenție chirurgicală încă din copilărie, pentru a preveni afectarea testiculară ireversibilă. Testiculul se poate localiza în canalul inghinal sau în abdomen. Spermatogeneza este afectată fie indirect, de anomaliile genetice și hormonale asociate cu această afecțiune, sau direct, prin efectul dăunător al temperaturilor mai ridicate din corp comparativ cu scrotul.
Tulburări Sexuale
Infertilitatea poate fi cauzată și de prezența unor tulburări sexuale, precum:
- Ejacularea prematură
- Disfuncția erectilă
- Anejacularea (lipsa ejaculării)
Disfuncțiile erectile pot fi cauza infertilității masculine. Bărbații pot constata prin autopalpare un testicul mărit în volum, formațiuni tumorale sau chistice. De asemenea, anumite patologii precum varicocelul sau epididimita se asociază cu durere și tumefiere testiculară.
Neoplazii
Neoplaziile afectează de multe ori fertilitatea bărbaților. Infertilitatea se dezvoltă prin diferite mecanisme: fie prin modificarea profilului hormonal, fie prin anomaliile morfologice care apar odată cu dezvoltarea tumorii. Unele dintre neoplaziile care pot determina infertilitate sunt:
- Craniofaringiomul
- Tumorile hipofizei
- Tumorile glandelor suprarenale
- Tumorile testiculare
De asemenea, radioterapia utilizată în tratamentul cancerului poate determina infertilitate. Chiar dacă datele nu sunt concludente, anumite studii sugerează că bărbații diagnosticați cu infertilitate au un risc crescut de cancer testicular.
Alte Afecțiuni
Fertilitatea poate fi afectată și de unele patologii care influențează fiziologia sistemului uro-genital. Dintre acestea fac parte:
- Sarcoidoza (afecțiune caracterizată prin apariția granuloamelor formate din celule inflamatorii la nivelul întregului organism)
- Hemocromatoza (se caracterizează prin depozite excesive de fier)
- Hemosideroza (acumulare excesivă de hemosiderină în țesuturi)
- Histiocitoza Langerhans (se manifestă prin proliferarea celulelor Langerhans, care se află la nivelul tegumentelor)
- Prezența anticorpilor antispermatozoizi
Boli cronice severe precum ciroza și insuficiența renală cronică afectează reversibil spermatogeneza și producția de testosteron. Tratamentele pentru cancere, precum chimioterapia și radioterapia, degradează funcția testiculară.
Factori de Risc și Stil de Viață
Anumiți factori pot favoriza apariția infertilității masculine. Este important a-i cunoaște, pentru a-i putea reduce, unde este posibil. Cei mai importanți factori de risc sunt:
- Vârsta peste 40 de ani
- Fumatul
- Consumul de alcool
- Consumul de droguri
- Obezitatea
- Unele medicamente (spironolactona, ketoconazol, steroizi)
- Expunerea la radiații, toxine, insecticide, pesticide, bisfenol A (în plastic), ftalați (în plastic și în cosmetice)
- Istoricul medical de afecțiuni uro-genitale
- Deficitul nutrițional
- Expunerea la substanțe care conțin estrogen sau sunt similare estrogenului
Consumul de alcool excesiv poate conduce la scăderea nivelului de testosteron și poate afecta calitatea spermei, așa cum arată o trecere în revistă a mai multor studii efectuate pe această temă. Deteriorarea parametrilor de calitate a spermei este parțial reversibilă prin întreruperea consumului de alcool. Somnul este esențial pentru o bună sănătate la nivel general, dar și în ce privește fertilitatea, deoarece somnul insuficient sau, dimpotrivă, excesiv, este corelat de studii cu o slabă calitate a spermatozoizilor. Numărul optim de ore de somn în cazul adulților este în jur de opt pe noapte. Fă tot posibilul să beneficiezi de aceste ore de somn în fiecare noapte și asigură-ți un mediu liniștit și adecvat pentru dormit, astfel încât să poți avea un somn profund și neîntrerupt. Studiile arată că fumatul poate deteriora ADN-ul spermatozoizilor. Bărbații cu un număr mare de spermatozoizi de acest tip pot prezenta o fertilitate redusă. Totodată, fumatul este un factor de risc important pentru disfuncția erectilă, o tulburare care poate face dificilă conceperea unui copil. Bărbații care fumează au un risc de două ori mai mare decât nefumătorii de a suferi de disfuncție erectilă. Greutatea corporală în exces a fost asociată cu un risc crescut de infertilitate, atât la bărbați, cât și la femei. La bărbați, greutatea în exces a fost asociată cu un nivel mai scăzut de testosteron, o calitate mai redusă a spermei și o fertilitate redusă în comparație cu bărbații care au o greutate normală. Riscul de infertilitate crește cu 10% pentru fiecare 9 kilograme de greutate corporală în plus. Stresul poate afecta libidoul și deci o viață sexuală normală. Stresul poate reduce satisfacția sexuală și are un impact negativ asupra fertilității. E posibil ca „hormonul stresului” numit cortizol să aibă de-a face cu efectele negative ale stresului asupra fertilității masculine. Un nivel crescut de cortizol pe o perioadă de timp prelungită este corelat cu scăderea nivelului de testosteron. Găsești diverse tehnici de relaxare pe internet precum cele de respirație, meditația, relaxarea musculară progresivă etc. care te-ar putea ajuta în cazul în care te confrunți cu stresul. Multiple toxine precum pesticidele, insecticidele, fungicidele și ftalații scad calitatea spermei. Aceste toxine se găsesc în mediu, în alimente și în produse de igienă. De asemenea, expunerea la plumb, cadmiu și mercur are efecte nocive asupra fertilității. Radioterapia este utilizată în tratamentul anumitor afecțiuni, precum leucemia și alte tipuri de cancer. Atât iradierea directă, cât și cea indirectă distrug țesutul testicular. Expunerea prelungită a testiculelor la temperaturi înalte explică infertilitatea masculină asociată cu varicocelul și afecțiuni ale măduvei spinării. De asemenea, activități care presupun menținerea prelungită a testiculelor la căldură excesivă au drept consecință moartea celulelor spermatice (de ex. Consumul de droguri care au influență asupra sistemului nervos central inhibă secreția normală de hormoni la nivelul creierului, în special opioidele și canabisul. Fumatul afectează toți parametrii spermatici. Bărbații fumători prezintă o scadere a cantității spermei, precum și a calității acesteia, ceea ce poate cauza infertilitate. Obezitatea excesivă (indice de masă corporală peste 35) are drept consecință scăderea testosteronului și a calității spermei.
Simptomele Infertilității Masculine
Cel mai frecvent, bărbații diagnosticați cu infertilitate nu prezintă niciun simptom. Adesea, această patologie este suspectată când un cuplu dorește să conceapă un copil și nu reușește. Totuși, există anumite patologii care cauzează infertilitate masculină și care pot prezenta anumite manifestări clinice. Principalul simptom al infertilității masculine este incapacitatea de a concepe un copil. Adesea, nu există alte semne sau simptome evidente. În unele cazuri, totuși, o problemă de bază, cum ar fi o tulburare moștenită, dezechilibru hormonal, vene dilatate din jurul testiculului sau o afecțiune care blochează trecerea spermatozoizilor cauzează semne și simptome. Semnele și simptomele pe care le puteți observa includ:
- Probleme cu funcția sexuală. De exemplu, dificultăți de ejaculare sau volume mici de lichid ejaculat, dorință sexuală redusă sau dificultăți de menținere a erecției (disfuncția erectilă)
- Durere, umflături sau noduli prezenți în zona testiculelor
- Infecții respiratorii recurente
- Lipsa mirosului
- Creșterea anormală a pieptului (ginecomastie)
- Scăderea părului facial sau corporal sau alte semne ale unei anomalii cromozomiale sau hormonale
Deficitul de testosteron la bărbați se traduce clinic prin scăderea libidoului, stare depresivă, căderea părului corporal și scăderea masei musculare. De asemenea, glandele mamare pot crește în volum, afecțiune denumită ginecomastie.
Diagnosticarea Infertilității Masculine
Evaluarea inițială a partenerului face parte din investigațiile obligatorii în cadrul consultului de infertilitate al cuplului. Aceasta începe prin investigarea amănunțită a istoricului medical și examenul fizic al bărbatului și include obligatoriu efectuarea unei spermograme. În funcție de rezultate, pot fi recomandate investigații suplimentare, inclusiv un consult de specialitate cu medicul urolog. Evaluarea detaliată a istoricului medical trebuie să includă informații despre următoarele aspecte: dezvoltarea sexuală la pubertate; istoric de criptorhidie (testicul necoborât); infecții (în special orhiepididimita urliană, și anume oreionul cu afectare testiculară); boli cu transmitere sexuală; patologii cronice sistemice severe; intervenții chirurgicale în sfera pelvină sau genitală; consum de droguri sau expunere la toxine din mediu. Examenul fizic general poate releva informații despre starea generală de sănătate, obezitate sau semne ale anumitor patologii hormonale.
Cea mai importantă analiză pentru infertilitatea masculină este spermograma, și anume analiza spermei la microscop într-un laborator specializat în medicină reproductivă. Oligozoospermia (oligospermie) reprezintă un număr scăzut de spermatozoizi per ejaculat, iar azoospermia înseamnă că nu se poate identifica niciun spermatozoid în spermogramă. Atunci când se constată o motilitate scăzută a spermatozoizilor (spermatozoizi leneși), diagnosticul este de astenozoospermie (din lb. greacă “asthenos”, slăbiciune). O morfologie anormală presupune prezența de spermatozoizi anormali structural, fiind definită ca teratozoospermie (din lb. Peste 80% dintre bărbații infertili prezintă atât o concentrație scăzută, cât și o calitate redusă a spermei, cu mobilitatea spermatozoizilor și/sau morfologie afectate (oligoastenozoospermie, oligoteratozoospermie sau oligoastenoteratozoospermie). Cel mai frecvent, bărbații diagnosticați cu infertilitate nu prezintă niciun simptom.
Spermograma reprezintă un test de bază. Aceasta trebuie efectuată într-o clinică specializată de reproducere umană asistată, deoarece o spermogramă trebuie interpretată corect microscopic de către un specialist, în cadrul laboratorului de andrologie. Proba de spermă pentru analiză se obține prin masturbare cu un interval de abstinență de 2-5 zile. Este de preferat ca proba să se recolteze în clinică, însă, dacă nu este posibil, se poate recolta și la domiciliu, cu condiția să fie adusă în clinică la cel mult o oră de la recoltare. Proba se recoltează în recipiente speciale, sterile și trebuie menținută la o temperatură cât mai apropiată de temperatura corpului, pentru a păstra viabilitatea spermatozoizilor.
Un indice de fragmentare crescut al ADN-ului spermatic este, în general, asociat cu avorturi recurente și infertilitate masculină, în special în cazurile diagnosticate cu infertilitate inexplicabilă. De asemenea, acesta poate afecta ratele de succes în tehnicile de reproducere umană asistată, prin eșec de fertilizare, embrioni de calitate scăzută, eșec de implantare și creșterea ratelor de avort. S-au identificat multiple cauze care deteriorează ADN-ul spermatic prin apariția stresului oxidativ, precum varicocelul, infecțiile, obezitatea, diabetul, fumatul și expunerea la toxine. Testul Halosperm este investigația care analizează integritatea ADN-ului spermatic.
Ecografia scrotală sau testiculară este utilă la pacienții care au un volum testicular normal, analize hormonale în limite normale și azoospermie. În acest caz, pot exista suspiciuni de azoospermie de cauză obstructivă. Producția spermatozoizilor nu este afectată, dar calea de ejaculare a spermei este obstruată. Bărbații diagnosticați cu azoospermie sau oligozoospermie (≤5 milioane/ml) trebuie să efectueze o evaluare endocrinologică prin testarea din sânge a testosteronului, LH și FSH.
Biopsia testiculară este o procedură atât diagnostic, cât și terapeutică. Pacienții cu azoospermie primesc indicație pentru biopsie testiculară, în vederea recoltării spermatozoizilor direct de la nivel testicular, deoarece 40-50% vor avea spermatozoizi recoltați și capabili de a fi folosiți pentru obținerea de embrioni prin fertilizarea in vitro. Înainte de efectuarea procedurilor de reproducere umană asistată, bărbații cu oligozoospermie severă trebuie să facă o testare genetică pentru cele mai frecvente cauze care afectează spermatogeneza. Testarea genetică presupune efectuarea cariotipului, care identifică sindromul Klinefelter și testarea pentru microdeleții ale cromozomului Y și gena CFTR, asociată cu fibroza chistică.
Opțiuni de Tratament pentru Infertilitatea Masculină
Tratamentul infertilității masculine depinde în mare măsură de cauza identificată. Opțiunile de tratament pentru infertilitatea masculină pot include:
Modificări ale Stilului de Viață
Îmbunătățirea stilului de viață poate aduce un beneficiu semnificativ pentru fertilitatea bărbaților. Se recomandă activitate fizică regulată, evitarea fumatului, consumului de alcool și alte droguri. De asemenea, reducerea obezității poate îmbunătăți calitatea spermei. Adoptarea unor obiceiuri de viață sănătoase poate include menținerea unei greutăți sănătoase, renunțarea la fumat, limitarea consumului de alcool, evitarea drogurilor ilicite și gestionarea stresului.
Tratament Medicamentos și Suplimente
Tratamentul medicamentos și hormonal joacă un rol important în infertilitatea cauzată de dezechilibre endocrine. Terapia cu gonadotropine sau alte substituții hormonale poate stimula spermatogeneza, iar antibioticele sunt indicate în cazul infecțiilor tractului reproducător. Anumite vitamine și minerale precum vitamina E, vitamina B9 (acidul folic), vitamina D, seleniu, cupru și zinc pot de asemenea contribui la îmbunătățirea procesului de formare a spermatozoizilor și menținerea unor parametri adecvați ai lichidului seminal. Astfel, vitamina D, conform studiilor, îmbunătățește în special calitatea spermei, respectiv aspecte precum motilitatea spermatozoizilor. Un studiu pe aproape 700 de bărbați infertili arată că terapia combinată cu seleniu și vitamina E conduce de asemenea la creșterea motilității spermatozoizilor și la o fertilitate mai ridicată. Ca și seleniul, cuprul are proprietăți antioxidante și are un efect pozitiv asupra parametrilor spermei. Un studiu extrem de promițător arată că o combinație a mai multor micronutrienți, respectiv L-carnitină, L-arginină, zinc, vitamina E, glutation, seleniu, coenzima Q10 și acid folic a condus la îmbunătățirea tuturor parametrilor spermei (volum, densitate, motilitate, precum și a morfologiei spermatozoizilor). Un alt studiu arată că tratamentul oral cu o combinație de mio-inozitol, acid folic, vitamina E, L-carnitină, L-arginină și seleniu a dus la îmbunătățirea semnificativă a indicelui de fertilizare, a ratei de embrioni de bună calitate în ziua a III-a de la fecundare și a ratei sarcinilor la cupluri care au urmat tratamente de fertilizare in vitro la care a fost folosită tehnica PICSI ca urmare a infertilității masculine. Un supliment alimentar care a fost dezvoltat pornind de la studiile din domeniu și deci de la ingrediente cu eficacitate validată științific precum cele de mai sus, dozate în mod optim este Supramen. Supramen conține L-carnitină, N-acetil L-carnitină, vitamina E, coenzima Q10, zinc, seleniu, cupru, licopen, L-glutation, L-arginină, vitamina D, folati și mio-inozitol în concentrațiile optime pentru îmbunătățirea fertilității masculine și pentru acompanierea și pregătirea pentru procesul de fertilizare in vitro. Supramen este singurul supliment care conține combinația mio-inozitol & licopen, licopenul fiind un antioxidant care acționează țintit și care îmbunătățește considerabil calitatea spermei.
Consumă alimente bogate în antioxidanți, deoarece aportul acestora este corelat cu o îmbunătățire a sănătății generale, inclusiv la nivelul fertilității. Evită alimentele procesate, grăsimile de tip trans-, soia (aceasta din urmă conține fitoestrogeni - compuși chimici din plante asemănători estrogenului, consumul excesiv de soia putând duce la o scădere a concentrației spermei), lactatele cu un conținut ridicat de grăsimi (care pot conduce la o motilitate scăzută a spermatozoizilor și defecte ale structurii acestora). De exemplu, conform unui studiu, administrarea de ashwagandha a crescut numărul de spermatozoizi cu 167%, volumul de spermă cu 53% și motilitatea spermatozoizilor cu 57%.
Intervenții Chirurgicale
Intervențiile chirurgicale sunt recomandate în situația unui canal deferent obstrucționat sau a prezenței varicocelului. Tot prin operație se poate inversa și vasectomia realizată anterior. Tratamentul chirurgical al varicocelului este indicat pentru pacienții cu spermogramă modificată sau cu varicocel sever și simptomatic. În cazul pacienților care au efectuat vasectomie în trecut, există două opțiuni: fie se poate efectua reanastomoza chirurgicală a vasului deferent, aceasta fiind reversibilă în majoritatea cazurilor, fie cuplurile pot apela direct la fertilizare in vitro. Tratamentul chirurgical al varicocelului este recomandat doar în cazul în care pacienții acuză simptome sau dacă spermograma este modificată.
Tehnologii de Reproducere Asistată (TRA)
Fertilizarea in vitro rămâne cea mai eficientă metodă de obținere a unei sarcini în cazul infertilității masculine. Întrucât tehnica de injectare intracitoplasmatică a spermatozoizilor a revoluționat ratele de succes la acești pacienți, este important pentru cuplurile care au infertilitate de cauză masculină să se adreseze unei clinici de reproducere umană asistată, care are posibilitatea și experiența de a oferi această procedură.
Inseminarea intrauterină este o procedură prin care sperma procesată și concentrată este injectată direct în cavitatea uterină. Aceasta se recomandă cuplurilor care prezintă disfuncții sexuale sau la care partenerul suferă de infertilitate masculină ușoară. Rata de succes a inseminării intrauterine este în strânsă legătură cu numărul de spermatozoizi obținuți în probă, după procesare. Numărul total minim necesar de spermatozoizi cu motilitate normală pentru a obține o sarcină este de 5-10 milioane.
Fertilizarea in vitro presupune utilizarea ovocitelor de la mama și a spermatozoizilor de la tată. Aceștia sunt puși în contact și se formează embrionii, ce sunt, ulterior, introduși în uter. Din acest punct, sarcina va avea o evoluție similară cu a unei sarcini obținute pe cale naturală. Inseminarea intrauterină - această metodă constă în inseminarea spermatozoizilor în uter. Pentru ca șansa de a obține o sarcină să fie maximă, inseminarea se face în perioada în care femeia este la ovulație. Injectarea intracitoplasmatică de spermatozoizi - pentru realizarea acestei tehnici, este necesar ca în interiorul ovocitelor de la mama să fie injectați spermatozoizi. Sunt aleși spermatozoizii care întrunesc criteriile calitative, după o atentă examinare la microscopul optic. După introducerea spermatozoizilor în ovocite, se formează embrionii. Aceștia sunt inseminați în uter, printr-un procedeu care nu este dureros.
Metoda clasică pentru extragerea spermatozoizilor constă în centrifugarea lichidului seminal și selectarea spermatozoizilor cu micropipeta, la microscopul optic. Această metodă este utilă pentru a obține spermatozoizi, dar prezintă și unele dezavantaje. Pe parcursul centrifugării, calitatea spermatozoizilor poate fi afectată. Aceasta este cauzată de un grad crescut de fragmentare a materialului genetic al spermatozoizilor. Ca urmare, rata de reușită a obținerii unei sarcini este de 75%. Chiar dacă mai mult de jumătate dintre femei rămân însărcinate, embrionii euploizi (normali genetic) se obțin în proporție de aproximativ 30%. Metoda ZyMot permite separarea spermatozoizilor, cu păstrarea în proporție mare a viabilității și a mobilității acestora. Obținerea acestui rezultat se datorează unei prelucrări mai blânde a spermei. În cadrul metodei ZyMot, se utilizează un disc care, în contact cu un mediu special și cu proba de spermă, permite separarea spermatozoizilor cu mobilitate bună, de alte celule prezente în lichidul seminal. Mecanismul de separare are la bază un proces ce imită mișcarea naturală a spermatozoizilor. În acest fel, fragmentarea ADN-ului este redusă, iar calitatea spermatozoizilor obținuți este mai ridicată. Tehnica ZyMot de procesare a spermatozoizilor asigură o rată de obținere a embrionilor euploizi mult mai crescută, comparativ cu metoda clasică, prin centrifugare. Astfel, în jur de 50% dintre embrionii obținuți sunt normali din punct de vedere genetic. În ceea ce privește șansele ca femeia să rămână însărcinată, acestea cresc până la 83%.
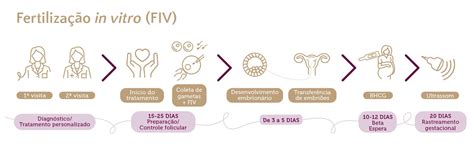
Tehnologii de reproducere asistată
Prevenirea Infertilității la Bărbați
Infertilitatea nu poate fi prevenită în totalitate, spre exemplu, în cazul afecțiunilor genetice. În schimb, dacă sunt reduși factorii de risc, fertilitatea este puțin afectată. Astfel, pacientul poate:
- Adopta o dietă echilibrată nutrițional
- Renunța la fumat
- Diminua consumul de alcool
- Evita expunerea la radiații sau substanțe toxice
Mențineți o greutate sănătoasă. Optați pentru alte tratamente și evitați vasectomia. Evitați momentele de expunere prelungită a testiculelor la căldură prelungită. Reduceți stresul. Evitați expunerea la pesticide, metale grele și alte toxine. Întăriți sistemul imunitar pentru a preveni infecții.
Infertilitatea masculină (sterilitatea masculină) nu este întotdeauna prevenibilă. Cu toate acestea, puteți încerca să evitați unele cauze cunoscute ale infertilității masculine. De exemplu: Nu fumați. Limitați consumul de alcool. Evitați drogurile. Mențineți o greutate sănătoasă. Evitarea excesului alimentar de grăsimi animale și consumul crescut de fructe și legume cu rol antioxidant.
tags: #defecte #ale #spermatozoidului
