Scarlatina este o boală infecțioasă cauzată de bacteriile streptococice de grup A, în special Streptococcus pyogenes. Aceste bacterii sunt responsabile de diverse infecții ale gâtului și pielii, inclusiv faringita streptococică și impetigo. Scarlatina este o boală bacteriană care apare la unele persoane care au faringita streptococică. Scarlatina este o infectie acuta cauzata de streptococul beta-hemolitic de grup A, asociata cu faringita si cu o eruptie cutanata determinata de toxinele bacteriene. Scarlatina este o boala infectioasa bacteriana, determinata de anumute tipuri de streptococi, mai rar de grup C sau G. Sursa de infecție este reprezentată de pacientul diagnosticat cu scarlatină sau angină cu SBHA (streptococ beta-hemolitic grup A) sau G, secretor de eritrotoxine pirogene sau purtătorii asimptomatici de streptococ secretor de eritrotoxină.
Scarlatina este o boală infecto-contagioasă specifică sezonului rece, care afectează în special copiii din colectivități cu vârsta cuprinsă între 5 și 15 ani. Scarlatina apare mai frecvent la copii decât la adulți, în special la grupa de vârstă 5-15 ani. Incidența maximă este în sezonul rece și afectează cel mai frecvent grupa de vârstă de 5 - 14 ani. Scarlatina este mai frecventă la copiii cu vârste cuprinse între 5 și 15 ani. Viața sau interacțiunea în medii aglomerate, cum ar fi școlile, centrele de zi sau gospodăriile, crește probabilitatea expunerii. Epidemiile de faringită streptococică sau scarlatină în cadrul comunităților sau cartierelor cresc și mai mult riscul. Deși oricine poate face scarlatină, aceasta este mai frecventă la copiii cu vârste cuprinse între 5 și 15 ani.
Scarlatina este contagioasă și poate fi transmisă de la un adult la altul prin contactul direct cu respirația contaminată, tuse sau strănutul unei persoane infectate, sau prin contactul cu obiectele contaminate. Infecția cu streptococi beta-hemolitici de grup A poate avea loc prin contactul direct cu secrețiile respiratorii ale unei persoană infectate. Bacteriile Streptococcus pyogenes pot supraviețui pe suprafețe și obiecte timp de o perioadă de timp. Scarlatina se transmite foarte ușor prin aer, de la pacient la pacient atunci când aceștia tușesc. Se mai transmite și prin contact direct cu obiectele contaminate. Riscul de contagiozitate este mare și debutează cu 24 ore înainte de apariția simptomatologiei. Persistă 24-48 ore după inițierea antibioticoterapiei. Cea mai comună modalitate de transmitere a scarlatinei este prin contactul direct cu o persoană infectată. Bacteriile Streptococcus pyogenes care cauzează scarlatina pot fi răspândite atunci când o persoană tușește, strănută sau vorbește, eliberând picături respiratorii care conțin bacterii în aer. Bacteriile streptococice pot supraviețui pe suprafețe și obiecte pentru o perioadă de timp. Contactul cu secrețiile infectate: Secretiile corporale, cum ar fi saliva sau mucusul, ale unei persoane infectate cu scarlatină pot fi, de asemenea, o sursă de transmitere a bacteriilor. Scarlatina se transmite cu ușurință, în principal pe cale respiratorie, prin intermediul picăturilor emise atunci când o persoană infectată tușește, strănută, vorbește sau râde. De exemplu, te poți îmbolnăvi dacă: Inspiri acele picături; Atingi un obiect sau o suprafață contaminată, iar apoi îți duci mâinile la gură sau la nas; Folosești același pahar, farfurie sau tacâmuri ca și o persoană infectată. În cazuri rare, se poate transmite și pe cale digestivă, prin consumul de alimente contaminate.
Perioada de incubație pentru scarlatină variază în general între 2 și 5 zile, deși poate fi de până la 7 zile. Este important să înțelegem că o persoană infectată cu bacteriile Streptococcus pyogenes poate fi contagioasă chiar și înainte de apariția simptomelor. În general, la scarlatina perioada de incubație, adică intervalul de timp dintre contractarea infecției și apariția primelor simptome de scarlatină, poate varia între 2 și 4 zile. Perioada de incubație în scarlatină, adică intervalul de timp dintre expunerea la bacterie și apariția simptomelor, este de obicei de 2-5 zile. În acest timp, infecția bacteriană începe să se dezvolte fără semne vizibile. Durata pentru perioada de incubație în scarlatină poate varia în funcție de factori precum rezistența sistemului imunitar și nivelurile de expunere.
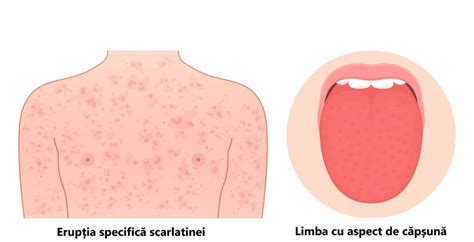
Simptomele clasice ale scarlatinei includ febră ridicată, gât inflamat (dureros), limba devenind de obicei roșie și aspectul caracteristic al erupției cutanate, care apare sub formă de pete roșii, mici și dense, care se pot uni și se estompează la atingere. Erupția cutanată apare de obicei pe piept și abdomen și se răspândește apoi pe întregul corp. Scarlatina se manifestă printr-o serie de simptome caracteristice, care pot varia în severitate de la o persoană la alta. Unul dintre cele mai caracteristice simptome ale scarlatinei este apariția unei erupții cutanate roșii, care poate apărea pe piept, spate, abdomen și alte părți ale corpului. Această erupție poate fi plată sau ușor înălțată și este adesea descrisă ca având un aspect asemănător cu cel al unei iritații roșii. Simptomele scarlatinei la adulți sunt similare celor întâlnite la copii și includ febră ridicată, gât inflamat și dureros, erupție cutanată roșie pe piept, spate, abdomen și alte părți ale corpului, limbă devenind roșie și inflamată (cunoscută sub numele de "limbă de zmeură"), dureri de cap, dureri abdominale și vărsături. SimptomeScarlatina se manifestă la adulţi la fel ca la copii, iar simptomele clasice sunt febra, durerea în gât şi erupţia caracteristică, „aspră la şmirghelul”.Debutul bolii este, de obicei, brusc, cu: febră mare; frisoane; stare generală alterată; cefalee; durere marcată în gât; simptomatologie digestivă: greţuri, vărsături, dureri abdominale.Examinarea orofaringelui evidenţiază: faringe hiperemic, „roşu ca flacăra”; amigdale hiperemice, hipertrofice (crescute în volum), cu sau fără depozite albe; limbă saburală (acoperită de depozite alb-gălbui); adenopatii (inflamarea ganglionilor) laterocervicale şi submandibulare, dureroase la palpare. Perioada „de stare” are o durată de trei - cinci zile. Este prezentă, în continuare, simptomatologia de debut dar, în plus, apare erupţia caracteristică, însoţită de modificările specifice la nivelul orofaringelui. Erupţia cutanată (exantemul) este micropapuloeritematoasă, rugoasă (aspră ca şmirghelul la pipăit), intensă, cu aspect de arsură solară, ce dispare la pipăit. La persoanele cu piele închisă, erupţia nu este atât de evidentă. Erupţia apare în primele 24-48 de ore de la debutul bolii, într-un singur puseu, şi se extinde de la nivelul gâtului, axilelor, regiunilor inghinale spre trunchi, fese, braţe şi picioare, generalizându-se în aproximativ 24 de ore. La nivelul plicilor de flexie apar aşa-zisele linii sau „semnul Grozovici-Pastia”, zone lineare de eritem intens. Faţa are un aspect îmbujorat, cu obraji hiperemici, buze carminate, paloare în jurul gurii, realizând aşa-numita „mască Filatov”. Erupţia nu afectează palmele şi tălpile. După aproximativ 48 de ore, exantemul păleşte, apoi, după încă patru - cinci zile, apare descuamarea caracteristică la nivelul palmelor şi plantelor (tălpilor). În zona feţei descuamarea poate fi prezentă, dar este fină. Modificările de la nivelul orofaringelui cuprind: faringe congestiv, „roşu ca flacăra”; amigdale hiperemice, hipertrofice, uneori acoperite de depozite albe; petesii (pete purpurii) la nivelul uvulei (omuşorul din gât) şi palatului, acestea fiind intens hiperemice; ciclul lingual: iniţial, limba este saburală, cu depozite albicioase, iar papilele sunt roşii-edematoase. După 24 de ore, se produce descuamarea limbii dinspre vârf spre bază şi dinspre exterior spre interior. Până în a patra zi, limba devine roşie, cu papile proeminente („limbă zmeurie”). Semnele și simptomele scarlatinei sunt distincte și caracterizate în principal de erupția roșie care dă numele bolii. Boala debutează cu o febră peste 38°C adesea însoțită de frisoane și o durere foarte puternică în gât. Alte simptome pot include ganglioni limfatici umflați și sensibili, greață și vărsături, dureri abdominale, dureri de cap și dureri corporale. Frecvent se observă o erupție pe piele în scarlatină, adesea descrisă ca o senzație de șmirghel. Aceasta apare inițial pe gât sau pe piept și se extinde la trunchi, brațe și picioare. Este roșu aprins, semănând cu o arsură solară, iar apăsarea pe pielea afectată face ca aceasta să devină palidă pentru scurt timp. Pliurile pielii, cum ar fi cele din zona inghinală, a axilelor și a coatelor, dezvoltă adesea linii roșii mai adânci, cunoscute sub numele de liniile lui Pastia. Fața poate apărea înroșită, cu un inel palid în jurul gurii. Pe măsură ce erupția se estompează, pot apărea descuamări ale pielii, în special pe vârful degetelor, pe degetele de la picioare și în zona inghinală, după aproximativ 7-10 zile. Limba zmeurie în scarlatină este o altă caracteristică distinctivă a afecțiunii. Inițial poate avea un film alb care dispare, dezvăluind un aspect umflat, roșu și cu papile proeminente. Amigdalele și gâtul sunt de obicei roșii, inflamate și pot prezenta pete albe sau galbene sau puncte de puroi. Fie ca este vorba de un adult sau de un copil, simptomele scarlatinei sunt aceleași. Unul dintre cele mai cunoscute este eruptie cutanata rosie specifica. Descrisa, popular, cu denumirea de bube scarlatina si asemanata cu o arsura solara, este aspra la pipait si apare, de obicei, mai intai pe fata sau pe gat, urmand ca ulterior sa se extinda pe trunchi, brate si picioare; daca se aplica presiune pe pielea inrosita, aceasta va deveni palida. Eruptia este mai pronuntata in zona inghinala, a subratului, genunchiului, cotului si a gatului. Fata pare imbujorata, cu o zona mai palida in jurul gurii (aspect de obraji palmuiti). Aceste simptome persista, de obicei, o saptamana, dupa care eruptia este inlocuita cu descuamarea pielii. Alte simptome ale scarlatinei la copii si adulti sunt: Limba zmeurie (apare ca urmare a descuamarii straturilor superficiale ale mucoasei linguale); Febra mare, insotita adesea de frisoane; Gat rosu si dureros; Dificultati la inghitire; Ganglioni limfatici mariti, sensibili la atingere; Greata; Varsaturi; Dureri de cap, abdominale sau musculare.
Este important să căutați asistență medicală dacă suspectați că aveți scarlatină sau dacă aveți simptome caracteristice ale bolii. Diagnosticul de scarlatină poate fi stabilit de către un medic pe baza istoricului medical al pacientului, examinării fizice și, uneori, a testelor de laborator. Medicul va lua în considerare simptomele raportate de pacient, cum ar fi febră ridicată, dureri în gât, erupție cutanată caracteristică și altele. În unele cazuri, medicul poate recomanda efectuarea unor teste de laborator pentru a confirma diagnosticul de scarlatină sau pentru a exclude alte condiții. Medicul va stabili diagnosticul în urma anamnezei și a examinării copilului. Confirmarea suspiciunii de diagnostic se realizează prin efectuarea examenelor de laborator: Testul rapid de depistare a antigenului streptococului beta-heolitic de grup A este, cel mai adesea, folosit în cabinetele de pediatrie. Rezultatele testului sunt disponibile în doar câteva minute, cu mențiunea că rezultatele fals-negative sunt o realitate care nu poate fi ignorată. Cu alte cuvinte, dacă un copil simptomatic are un rezultat pozitiv, se poate începe imediat tratamentul cu antibiotic; dacă un copil simptomatic are un rezultat negativ, acesta va fi îndrumat să efectueze un exsudat faringian. Exsudatul faringian reprezintă proba standard pentru diagnosticul infecției streptococice. Recoltarea corectă a probelor garantează o precizie de până la 95% a rezultatului obținut. Întotdeauna, exsudatul faringian se recoltează la prima oră dimineața, înainte ca pacientul să fi băut sau să fi mâncat și obligatoriu înainte de începerea unui tratament cu antibiotice. Durata testului este ceva mai mare, de 24 - 72 ore, ceea ce înseamnă că poate fi necesară amânarea începerii tratamentului. Antibiograma nu este considerată necesară în cazul anginei streptococice, având în vedere că miroorganismul și-a păstrat sensibilitatea naturală față de peniciline. În cazul pacienților cu alergie la peniciline, se recomandă efectuarea antibiogramei și identificarea unei alte soluții. Este important de precizat că măsurile de sănătate publică recomandă ca, la depistarea unui focar de scarlatină, toate persoanele care au venit în contact cu pacientul să efectueze un exsudat faringian pentru identificarea purtătorilor sănătoși. În timpul examinării fizice, medicul va evalua gâtul, amigdalele și limba, pentru a depista semne de infecție, va verifica dacă inflamarea ganglionilor și va evalua aspectul și textura erupției caracteristice. Pentru a identifica cauza bacteriană, medicul va colecta o probă din partea din spate a gâtului și din amigdale. Un test rapid streptococic este efectuat inițial, furnizând rezultatele în timpul aceleiași consultații. Diagnosticul este pus pe baza culturii din proba de exsudat faringian.
Scarlatină: Simptome și tratament - Întreabă o asistentă medicală | @LevelUpRN
Scarlatina poate fi tratată cu antibiotice pentru a reduce severitatea simptomelor și a preveni complicațiile. Este important să fie tratată corect pentru a preveni răspândirea infecției și pentru a evita complicațiile potențiale, cum ar fi febra reumatică sau glomerulonefrita. Tratamentul pentru scarlatină la adulți implică, de obicei, administrarea de antibiotice pentru a distruge bacteriile Streptococcus pyogenes care cauzează infecția și pentru a preveni complicațiile ulterioare. Tratamentul pentru scarlatină implică, de obicei, administrarea de antibiotice pentru a distruge bacteriile Streptococcus pyogenes care cauzează infecția și pentru a preveni complicațiile ulterioare. De obicei, medicul prescrie antibiotice pentru a trata scarlatina. Tratamentul simptomatic: Pe lângă antibiotice, tratamentul simptomatic poate fi recomandat pentru a ajuta la ameliorarea simptomelor scarlatinei. Monitorizare și evaluare medicală: Este important ca pacientul să fie monitorizat cu atenție de către medic pentru a evalua evoluția infecției și pentru a identifica eventualele complicații. Tratamentul prompt și adecvat al scarlatinei poate ajuta la reducerea riscului de complicații și la accelerarea procesului de vindecare. Tratamentul pentru scarlatină la copii implică de obicei administrarea de antibiotice pentru a distruge bacteriile Streptococcus pyogenes care cauzează infecția și pentru a preveni complicațiile ulterioare. Da, antibioticele sunt recomandate pentru tratarea scarlatinei. Tratamentul pentru scarlatină implică antibiotice. Pentru ameliorarea simptomelor, se pot utiliza medicamente fără prescripție medicală, cum ar fi ibuprofen sau paracetamol, pentru a controla febra și a atenua durerea în gât. Este importantă consultarea unui medic, pentru a afla doza adecvată, în special în scarlatina la copii. Pentru a calma durerea în gât, pot fi utile alimentele moi, lichidele calde și gargara cu apă sărată. Tratamentul etiologic al scarlatinei are ca scop eradicarea infecției cu S. pyogenes cu ajutorul antibioticelor, majoritatea streptococilor de grup A fiind sensibili la peniciline. Nu inițiați tratamentul cu antibiotic decât la recomandarea medicului. Deși antibioticele vor vindeca infecția, poate dura câteva săptămâni până când simptomele precum amigdalele umflate, ganglionii limfatici inflamați și exfolierea pielii se vor rezolva complet. Tratamentul este cu antibiotic, penicilina fiind antibioticul de prima intenție.
Majoritatea adulților se recuperează complet de scarlatină în câteva săptămâni cu tratament adecvat și odihnă suficientă. Cu tratament adecvat și odihnă suficientă, majoritatea copiilor se recuperează complet de scarlatină în decurs de câteva săptămâni. Recuperare: Majoritatea adulților se recuperează complet de scarlatină în câteva săptămâni cu tratament adecvat și odihnă suficientă.
Prevenirea Scarlatinei
Prevenția scarlatinei implică o combinație de măsuri de igienă și de evitare a expunerii la bacteriile care cauzează infecția. Spălatul frecvent al mâinilor: Spălarea mâinilor cu săpun și apă caldă este una dintre cele mai eficiente modalități de prevenire a răspândirii infecției. Evitarea contactului cu persoanele bolnave: Dacă știți că cineva are scarlatină sau orice altă infecție respiratorie, încercați să evitați contactul cu acea persoană până când nu mai este contagioasă. Vaccinarea: Vaccinurile care protejează împotriva infecțiilor streptococice sunt disponibile, dar acestea nu protejează împotriva scarlatinei în mod specific. Respectarea acestor măsuri de prevenție poate ajuta la reducerea riscului de îmbolnăvire și la protejarea sănătății dumneavoastră și a celor din jur. Este esențială spălarea regulată a mâinilor cu apă caldă și săpun timp de cel puțin 30 de secunde. Evitarea transmiterii germenilor: se recomandă ca micul pacient să învețe să-și acopere gura și nasul atunci când tușește și strănută pentru a preveni răspândirea potențială a germenilor.
Complicații
Scarlatina netratată poate duce la complicații sistemice. Complicațiile grave includ febra reumatică, o afecțiune inflamatorie rară, care poate afecta inima, articulațiile, sistemul nervos și pielea, și glomerulonefrita poststreptococică, care provoacă leziuni renale. Complicații: Sunt rare, dar pot apărea atunci când, în lipsa tratamentului, toxina se răspândește la alte organe. Printre posibilele complicații ale scarlatinei se numără: Abcese în jurul amigdalelor; Infecții ale urechii, sinusurilor ori pielii; Pneumonie; Febra reumatică; Artrita; Glomerulonefrita poststreptococică. Aceasta este una dintre cele mai grave complicații cauzate de scarlatina la copii. Febra reumatica poate aparea la cateva saptamani dupa infectia streptococica si poate afecta inima, articulatiile, pielea si sistemul nervos. Aceasta este o afecțiune inflamatorie a rinichilor care apare ca o reacție la infecția cu streptococ. Poate duce la retenția de lichide, tensiune arterială ridicată și sânge în urină. „O complicație frecventă care survine după scarlatina la copii este otita medie, care apare când infecția bacteriană se extinde la urechea medie. Deși rară, o altă complicație gravă după scarlatina la copii este meningita, o inflamație a membranelor care învelesc creierul și măduva spinării. Deși scarlatina la copii a fost considerată cândva o boală gravă, datorită tratamentelor cu antibiotice a devenit mai puțin amenințătoare. Pe lângă acestea, scarlatina la copii poate provoca o febră mare, dureri de cap, dureri musculare și stare generală de rău. Când vorbim despre complicații în caz de scarlatină la copii, trebuie să avem în vedere situațiile când boala nu este tratată corespunzător sau când tratamentul cu antibiotice nu este urmat integral. Frecvent, este o boală ușoară, însă la unii pacienți netratați, în evoluția bolii pot apărea complicații infecțioase și post-infecțioase, unele severe. Exemple de complicații tardive post-infecțioase sunt reumatismul articular acut și glomerulonefrita acută. În prezent, datorită tratamentului cu antibiotice, aceste complicații au devenit rare.
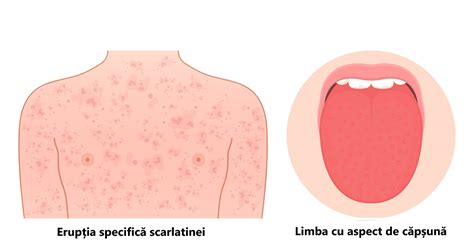
Scarlatina este o boală bacteriană care apare la unele persoane care au faringita streptococică. Scarlatina se caracterizează printr-o erupție de culoare roșu aprins care acoperă cea mai mare parte a corpului. Scarlatina este mai frecventă la copiii cu vârste cuprinse între 5 și 15 ani. Scarlatina este cauzată de Streptococul de grup A, aceeași bacterie responsabilă de faringita streptococică și de infecțiile cutanate precum impetigo. Scarlatina apare cel mai frecvent după o infecție streptococică a gâtului, dar poate urma ocazional unei infecții cutanate.
tags: #dr #chirurg #pediatru #scarlat
Postări populare:
- Descoperă ghidul complet despre păturile croșetate manual pentru bebeluși
- Întunericul și Somnul Bebelușilor
- Rolul Educației Părinților în Secțiile de Neonatologie
- Detalii despre caietul de sarcini pentru pardoseli din beton placate cu gresie antiderapantă
- Ce este tratamentul pentru avort medicamentos cu Medabon
