Sarcina este unul dintre cele mai fericite momente din viaţa oricărei femei, dar, în acelaşi timp, este şi o provocare, deoarece viitoarea mămică se confruntă cu o serie de modificări ale corpului.
Pielea este organul care suferă cele mai vizibile transformări. Hormonii de sarcină duc la apariția senzației de uscăciune, iritație, apar vergeturile, acneea și nu numai. Există remedii la toate aceste probleme, iar în cazul în care manifestările sunt mai grave, se poate ajunge la un consult dermatologic și la un tratament adecvat.
În timpul sarcinii, corpul se pregătește pentru susținerea și hrănirea bebelușului. Activitatea hormonală în timpul sarcinii este normal să fie intensă.
Schimbări hormonale și impactul asupra pielii
Sarcina produce multe modificări hormonale, la care pielea nu este imuna. Din fericire, cele mai multe schimbări sunt inofensive și vor disparea după naștere.
Progesteronul: este un hormon care există în corpul femeii numai că, în timpul sarcinii, are un nivel mai ridicat - ″hormonul protector al sarcinii″. Inițial, el este produs de ovare (corpul galben), ulterior de placentă. Cel mai important rol al progesteronului este acela de a împiedica uterul să se contracte (pentru că, dacă ar face-o, ar pune în pericol viața bebelușului).
Estrogenul: este un alt hormon important a cărui producție crește în sarcină.
Hormonul sarcinii, HCG (gonadotropina corionică umană): este secretat de placentă după implantarea embrionului în uter. Este hormonul care împiedică declanșarea menstruației și ajută la păstrarea sarcinii.
Modificările hormonale determină în timpul sarcinii o creștere temporară a cantității de melanină.
Sarcina presupune schimbarea nivelurilor hormonale din sânge, în special o creștere a valorilor estrogenului și hormonului stimulator de melanocite. Melanocitele sunt celule ale pielii a căror concentratie determină gradul de pigmentare a pielii. Hiperpigmentarea apare ca urmare a cresterii hormonului stimulator de melanocite.
În timpul sarcinii, acneea poate să apară şi la femeile care nu s-au mai confruntat cu această problemă încă din adolescenţă, deoarece creşterea progesteronului determină glandele sebacee să sporească producţia de sebum. Majoritatea femeilor se confruntă cu acneea în primul trimestru de sarcină, apoi simptomele se diminuează, iar după naştere, de obicei pielea revine la normal, aceasta în cazul în care nu s-au confruntat cu acneea şi înainte de sarcină.
Acneea în timpul sarcinii este determinată de schimbările hormonale și de creșterea secreției de sebum. Este indicată curățarea tenului cu produse cosmetice adaptate nevoilor tenului. De asemenea, trebuie evitate cosmeticele grase sau care au în compoziție uleiuri. Acneea se ameliorează pe măsură ce sarcina avansează. În mod normal, după naștere ar trebui să dispară complet. Dacă acneea este supărătoare, este indicat ca gravida să ceară sfatul unui dermatolog care poate recomanda un produs adecvat.
Pentru unele femei, acneea este de asemenea una din schimbarile pielii frecvente in sarcina, fiind influentata de modificarile hormonale. Devreme in sarcina te poate ajuta sa-ti cureti fata cu un demachiant usor de doua ori pe zi. Ai grija ca parul sa nu-ti acopere fata si nu-ti sprijini fata in palme. Evita cosmeticele grase sau pe baza de uleiuri. Daca acneea te deranjeaza, vorbeste cu medicul tau obstetrician sau cu medicul specialist dermatolog pentru a-ti recomanda o crema speciala.

Probleme specifice ale pielii în sarcină
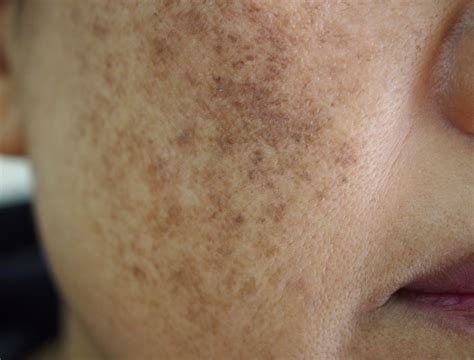
Melasma (Cloasma)
Melasma (cloasma) reprezintă petele închise la culoare care apar la 50-75% dintre femeile însărcinate, de obicei în al doilea trimestru de sarcină. Modificările hormonale determină în timpul sarcinii o creştere temporară a cantităţii de melanină.
Factorii genetici - femeile care au pielea mai închisă au o probabilitate mai mare de a dezvolta melasma decât cele cu pielea mai deschisă la culoare. Tratamentul melasmei constă în aplicarea de creme depigmentante, peelinguri chimice, dermabraziune. Aceste tratamente însă sunt contraindicate în sarcină şi alăptare.
Melasma este o hiperpigmentare a pielii care se accentuează pe măsură ce sarcina avansează sau dacă gravida se expune la razele ultraviolete. Cauza melasmei este creșterea melaninei, substanța din organism care este responsabilă cu culoarea pielii. În sarcină, producerea de melanină crește. După naștere, melasma dispare.
Soluții: melasma poate fi prevenită prin evitarea statului la soare, purtarea de pălării, ochelari de soare sau folosirea cremelor de protecție. Este de preferat ca, dacă dermatologul recomandă un tratament, acesta să fie făcut la încheierea alăptării, adică atunci când se produce stabilizarea hormonală.
Frecvent, modificările de pigmentare sunt cele mai pronunțate schimbări ale pielii în sarcină. Zona din jurul mameloanelor devine mai închisă la culoare. La fel se poate întâmpla și cu pielea de pe partea interioară a coapselor și de la nivelul organelor genitale. În plus, poți observa o linie închisă la culoare, linia nigra, care pornește de la ombilic către zona pubiană. La nivelul feței, în special pe obraji și buza superioară, pot să apară pete maronii. Acestea sunt cunoscute sub denumirea de cloasma sau masca gravidică. Deși aceste modificări nu pot fi prevenite, cloasma poate să se înrăutățească cu expunerea la soare, astfel încât este recomandat să stai la umbră ori de câte ori acest lucru este posibil, iar dacă trebuie să stai la soare, să folosești suficientă cremă de protecție solară.
Vergeturile
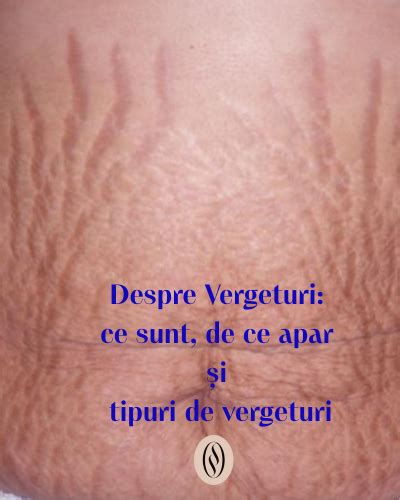
Vergeturile sunt linii vizibile pe suprafaţa pielii. La început acestea sunt roşiatice, pentru ca mai apoi să devină albe şi să capete aspectul unor cicatrici. Vergeturile apar atunci când pielea este „întinsă” prea mult, dincolo de puterea sa de flexibilitate. Rezultatul este reprezentat de cicatrici fine sub stratul superior al pielii.
Sarcina este principala cauză de apariţie a vergeturilor, deoarece se acumulează nişte kilograme în plus şi pentru că în anumite zone (abdomen, sâni) pielea se întinde forţând la maxim elasticitatea. Până la 90% dintre gravide pot fi afectate de vergeturi.
Aceste semne pot să apară şi ca urmare a obezităţii şi slăbirii bruşte. Vergeturile apar şi la adolescenţi, ca urmare a creşterii bruşte, precum şi la sportivi, la modificarea condiţiei fizice. Factorii ereditari sunt vinovaţi şi ei de apariţia acestor semne inestetice.
Tratamentele medical-cosmetice de combatere a vergeturilor cum ar fi radiofrecvenţa fracţionată, microdermabraziunea, peelingul chimic, tratamentul dermapen, terapia laser nu sunt recomandate în timpul sarcinii. La aceste metode medicale de tratament se poate apela după naştere.
Folosirea de creme şi loţiuni antivergeturi. Eficacitatea acestor creme depinde de cât de afectată este pielea. În fazele incipiente ele pot face să dispară leziunile.
Cele mai multe gravide se plâng de apariția vergeturilor. Acestea sunt linii sau dungi roșiatice sau albe care apar pe burtă, sâni sau coapse, mai ales în ultimul trimestru de sarcină. Nu sunt dureroase, dar prezintă un disconfort estetic.
Cauze: vergeturile apar mai ales la femeile care au o creștere mai mare în greutate sau au sarcini gemelare. Factorul genetic joacă și el un rol important în apariția vergeturilor.
Soluții: vergeturile nu pot fi prevenite în totalitate, dar efectul poate fi ameliorat dacă se menține o dietă sănătoasă și dacă pielea se hidratează corespunzător. Sunt foarte eficiente produsele care au în compoziție vitamina E, unt de cacao, aloe vera, ulei de măsline. Este bine de știut că vergeturile nu dispar de tot după naștere, ele doar se albesc și se estompează.
Și bineînțeles, vergeturile de care se tem toate mamele. Deși un număr mic de femei sunt suficient de norocoase pentru a nu rămâne cu această „marcă” a gravidității, marea majoritate a femeilor gravide va experimenta vergeturile, în special la nivelul abdomenului, sânilor, brațelor, feselor și coapselor. Dacă ești atrasă de reclamele diverselor produse cosmetice care pretind că pot preveni sau trata vergeturile, rezistă tentației. Deși aceste creme nu sunt periculoase, nici nu te vor ajuta prea mult.
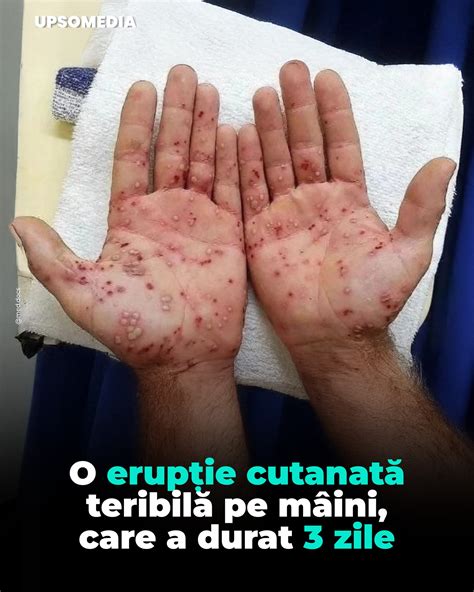
Erupții cutanate specifice sarcinii
Dermatozele în sarcină reprezintă un grup heterogen de dermatoze inflamatorii pruritice care apar exclusiv în timpul sarcinii și/sau în perioada imediată postpartum.
Schimbări vasculare (ex. Pruritul în timpul sarcinii este un simptom major al dermatozelor specifice sarcinii, deși poate fi de asemenea fiziologic (prurit idiopatic sau prurit gravidarum) sau asociat cu boli inflamatorii comune ale pielii, infecții sau infestații (de exemplu, dermatita de contact alergică, pityriasis rosea, scabie) care apar coincidental în timpul sarcinii.
Erupția atopică a sarcinii (AEP) este o tulburare pruritică ce apare în sarcină, manifestându-se prin erupții eczematoase sau papulare la pacienții cu un fond atopic. Aceasta include foliculita pruritică în sarcină, care anterior erau considerate entități distincte. AEP este cea mai comună dintre dermatozele sarcinii, reprezentând peste 50% din toate cazurile. Se consideră că AEP este declanșată de schimbările imunologice asociate cu sarcina. Majoritatea pacienților cu AEP prezintă o erupție eczematoasă extinsă, implicând fața, gâtul și zonele flexurale, similar cu dermatita atopică clasică. Totuși, orice zonă a pielii poate fi afectată. Leziunile pot fi plăci eczematoase sau papule intacte sau excoriate. Papulele pot fi bazate pe foliculi, grupate sau dispersate.
O prezentare mai puțin comună a AEP este prurigo-ul sarcinii, de asemenea numit AEP de tip P, care se prezintă cu noduli sau papule eritematoase, excoriate pe suprafețele extensoare ale membrelor și trunchiului. În cazuri rare, AEP se prezintă ca o erupție papulopustulară foliculară. Papulele și pustulele bazate pe foliculi apar inițial pe abdomen, dar se pot extinde la trunchi și extremități și pot deveni generalizate.
Erupția polimorfă în sarcină (PEP), cunoscută și sub denumirea de papule urticariene pruriginoase și plăci ale sarcinii (PUPPP), este o afecțiune benignă, autolimitată, pruriginoasă și inflamatorie care afectează de obicei femeile primipare în ultimele săptămâni de sarcină sau imediat postpartum. PEP este relativ comună, apărând în aproximativ 1 din 160 până la 300 de sarcini. Etiopatogeneza PEP este necunoscută și poate fi eterogenă. Gradul de întindere a pielii abdominale poate juca un rol. S-a ipotetizat că întinderea poate cauza deteriorarea țesutului conjunctiv, ceea ce duce la expunerea antigenelor dermice care declanșează un răspuns inflamator. O altă posibilitate este că PEP reprezintă un răspuns imunologic la antigenele fetale circulante. PEP apare de obicei la femeile nulipare târziu în trimestrul al treilea (debut mediu la 35 de săptămâni) dar poate să se dezvolte și postpartum. PEP se prezintă tipic ca papule eritematoase extrem de pruriginoase în interiorul striae. Striae abdominală este locul inițial cel mai comun (cu evitarea periumbilicală) și poate fi singurul loc inițial. Leziunile se răspândesc apoi la extremități, piept și spate și coagulează pentru a forma plăci urticariene. Halourile albe înconjoară adesea papulele eritematoase la pacienții cu piele deschisă la culoare.
PUPPP înseamnă "Pruritic Urticarial Papules and Plaques of Pregnancy" / Papule şi Plăci Urticariene Pruriginoase de Sarcină. Aceasta este o erupție ce cauzează prurit și care afectează unele femei mai târziu în timpul sarcinii. La început, poate arăta ca niște puncte mici, în relief, dar se pot dezvolta în pete de leziuni ale pielii numite plăci. O erupție cutanată PUPPP nu este periculoasă pentru mamă sau făt și de obicei dispare imediat după naștere. Dar mâncărimea în timpul sarcinii poate fi îngrozitoare. Erupția PUPPP apare mai întâi sub forma unor pete mici, în relief, care arată ca niște coșuri. Dacă ai o piele deschisă la culoare, acestea pot arăta roz sau roșii și poți vedea un halou alb în jurul erupțiilor. Dacă ai o piele mai închisă la culoare, erupțiile pot apărea mai aproape de culoarea pielii. Erupția PUPPP apare adesea mai întâi pe stomac, pe și în jurul vergeturilor. PUPPP se poate dezvolta în zone mai mari ale unei erupții de tip "stup". Se pot forma vezicule iar erupția se poate răspândi în câteva zile la coapse, fese, spate și, mai rar, brațe și picioare. De obicei, nu afectează gâtul, fața, mâinile sau picioarele. Un efect foarte neplăcut al erupției cutanate PUPPP este pruritul, mai ales noaptea. De obicei durează patru până la șase săptămâni și dispare în câteva zile după naștere - deși poate persista câteva săptămâni după naștere.
Iritații: Papule urticariene pruriginoase: în sarcină este foarte posibil să apară urticaria gestațională, manifestată prin erupție și prurit cutanat. Se manifestă mai ales în al treilea trimestru de sarcină, dar și la gravide care au un istoric medical de alergii cutanate. Necesită tratamente cu antihistaminice, dermatocorticoizi, sau cortizon. Papulele dispar după naștere. Pielea trebuie hidratată corect, cu creme emoliente.
Prurigo de sarcină: poate persista și după naștere. Se tratează cu antihistaminice și dermatocorticoizi.
Foliculita pruriginoasă de sarcină: dispare după naștere. Se tratează cu dermatocorticoizi locali.
Pemphigoid Gestationis
Pemphigoid gestationis este o boală autoimună buloasă rară care apare în timpul celui de-al doilea sau al treilea trimestru de sarcină și poate fi asociată cu un risc fetal crescut. Incidența sa a fost estimată la 1 din 20.000 până la 50.000 de sarcini.
Pemphigoid gestationis este cauzată de autoanticorpii circulanți de tip IgG1 direcționați împotriva antigenului bulos pemphigoid de 180 kilodaltoni (BP180 sau colagen XVII), o glicoproteină hemidesmozomală transmembranară exprimată în zona membranei bazale a pielii.
Pemphigoid gestationis se prezintă cel mai adesea în al doilea sau al treilea trimestru de sarcină. Pruritul intens poate preceda apariția leziunilor vizibile pe piele. Erupția începe de obicei pe trunchi ca plăci sau papule urticariene în jurul ombilicului. Veziculele pot fi de asemenea prezente. Leziunile pot fi văzute pe palme și tălpi, dar rareori pe față sau membrane mucoase.
Biopsia unei leziuni veziculante relevă un vezicul subepidermic cu un infiltrat limfocitic și eozinofilic perivascular. Eozinofilele pot apărea la joncțiunea dermoepidermică și umplerea veziculei. Imunofluorescența directă: Utilizând o biopsie cutanată perilezională înghețată rapid, DIF dezvăluie un depozit liniar homogen de complement C3 la zona membranei bazale. Teste de Laborator: Anticorpii împotriva domeniului extracelular necolagenos al BP180 cunoscut sub numele de NC16A (principalul loc pentru legarea anticorpilor în pemphigoidul bulos) pot fi detectați în ser prin testul ELISA disponibil comercial.
Principalele obiective ale tratamentului pemphigoid gestationis sunt reducerea formării de vezicule, promovarea vindecării veziculelor și eroziunilor și ameliorarea pruritului. Corticosteroizii topici de înaltă potență sunt sugerați pentru terapia inițială a bolii localizate.
Colestaza Intrahepatică de Sarcină (ICP)
Colestaza intrahepatică în sarcină (ICP; cunoscută și sub denumirea de colestază obstetricală) este singura dermatoză a sarcină fără schimbări primare ale pielii. ICP poartă o morbiditate semnificativă pentru făt, incluzând prematuritatea, lichidul amniotic colorat cu meconiu, decesul intrauterin și un risc crescut pentru sindromul de detresă respiratorie neonatală.
Pacienții cu ICP prezintă prurit intens fără leziuni cutanate primare vizibile. Simptomul principal este mâncărimea, care poate fi insuportabilă și adesea se agravează noaptea.
Diagnosticul de ICP se bazează pe simptomele clinice și confirmarea prin teste de laborator care arată niveluri crescute ale acizilor biliari serici și uneori ale transaminazelor hepatice.
Tratamentul ICP vizează ameliorarea pruritului și reducerea riscului de complicații fetale. Ursodeoxicolacidul (UDCA) este adesea utilizat pentru a îmbunătăți funcția hepatică și a scădea nivelurile de acizi biliari.
Colestaza obstetricală este cea mai frecventă boală hepatică care apare în timpul sarcinii. La sfârșitul sarcinii, colestaza obstetricală combină pruritul intens cu tulburări biologice, cum ar fi acizii biliari crescuți și enzimele hepatice numite transaminaze. Din fericire, aceste semne clinice și biologice de colestază obstetricală sunt reversibile după naștere. În ceea ce privește pruritul, acesta afectează mai întâi mâinile și picioarele, dar se poate răspândi în restul corpului. Colestaza obstetricală nu are consecințe nocive pentru mamă, cu excepția mâncărimilor de sarcină care uneori o împiedică să doarmă. Pe de altă parte, colestaza obstetricală poate avea consecințe nocive pentru făt și acesta este motivul pentru care este atât de gravă. Colestaza obstetricală crește riscul de moarte fetală in utero, dar și de prematuritate și de detresă respiratorie la naștere.
Colestaza intrahepatică de sarcină: se manifestă prin prurit sever, dar și prin îngălbenirea pielii. Dispare după naștere, dar poate avea consecințe asupra dezvoltării fătului și, de aceea, este necesară o supraveghere strictă. În unele situații se impune nașterea înainte de termen.
Psoriazisul Pustular în Sarcină (PPP)
Psoriazisul pustular în sarcină (PPP), anterior cunoscut sub numele de impetigo herpetiformis, este o variantă extrem de rară a psoriazisului pustular generalizat care apare în timpul sarcinii sau este declanșată de sarcină.
PPP poate apărea oricând în timpul sarcinii, dar se prezintă de obicei în trimestrul al treilea cu plăci eritematoase simetrice, înzestrate la periferie cu pustule sterile într-un model circinat. Plăcile se măresc apoi de la periferie pe măsură ce centrul devine erodat și crustat. Pot exista inele concentrice de pustule. Erupția începe în zonele flexurale și se răspândește centrifugal. De obicei, sunt implicate trunchiul și extremitățile, în timp ce mâinile, picioarele și fața sunt de obicei ocolite. Pot apărea eroziuni orale și esofagiene. Pruritul este de obicei absent.
Diagnosticul poate fi stabilit clinic, pe baza istoricului și examinării fizice. Caracteristicile histopatologice ale PPP sunt aceleași ca cele ale psoriazisului pustular la pacienții nepregnante. Pustulele spongioforme cu neutrofile sunt observate în epidermă. Teste de laborator: Evaluarea inițială de laborator include un număr complet de celule sanguine cu diferențiere și un panel metabolic complet pentru evaluarea hipocalcemiei, altor anomalii electrolitice, hipoalbuminemiei și funcției hepatice și renale.
Diagnostic diferențial: O etiologie infecțioasă pentru erupția pustulară ar trebui exclusă prin culturi adecvate. Dermatoza pustulară subcorneală poate imita clinic și histopatologic PPP, dar este în mod tipic asimptomatică.
Tratament: Din cauza riscului asociat pentru făt, instituirea promptă a tratamentului este necesară pentru femeile cu PPP. Monitorizarea fetală cu teste de stres nonstres sau profile biofizice și evaluarea ecografică a creșterii fetale sunt indicate. Hipocalcemia trebuie corectată, când este prezentă, iar echilibrul fluidelor și electrolitelor trebuie menținut.
Impetigo gestationes: este o formă de psoriazis care este agravată sau declanșată de sarcină. Este o afecțiune mai rară și impune supraveghere medicală din partea unei echipe pluridisciplinare de medici, care trebuie să includă și un obstetrician.
Este o afectiune acuta a pielii, destul de rar intalnita in sarcina. Apare sub forma unor pustule umplute cu puroi, care iau forma unor curbe sau spirale. In zona pot sa apara senzatia de arsura si caderea parului. Eruptia este insotita de simptome severe cum ar fi frisoanele, varsaturile, febra, diareea, durerile articulare. Boala debuteaza in zona axilelor, cutelor de la genunchi si coate, poate afecta membranele mucoase ale gurii si organele genitale. Conditia se declanseaza in ultimul trimestru si dispare dupa nastere, desi uneori raman cicatrici reziduale. Daca boala nu este tratata prompt, rata mortalitatii materne ca si cea a copiilor e ridicata. Este recomandabil diagnosticul precoce si tratamentul prompt si intensiv.
Îngrijirea pielii în timpul sarcinii
Orice femeie îşi doreşte să fie frumoasă şi în timpul sarcinii. Pielea va fi afectată în timpul sarcinii din cauza modificărilor hormonale, creşterii în greutate, întinderii, de aceea are nevoie de îngrijire specială în această perioadă. O parte din produsele de îngrijire folosite anterior s-ar putea să nu mai fie potrivite acum. În timpul sarcinii nu este cazul să se apeleze la schimbări semnificative ale aspectului corpului şi feţei. Se recomandă evitarea ingredientelor toxice, adoptarea pentru îngrijirea zilnică a unui regim sănătos de înfrumuseţare, prin folosirea produselor naturale.
Este firesc ca în timpul sarcinii pielea să fie afectată pentru că, în decursul celor nouă luni, au loc numeroase transformări fiziologice. Există femei gravide care aveau probleme dermatologice înainte de a rămâne însărcinate, iar în timpul sarcinii vor constata că aceste afecțiuni se agravează. Există alte femei care descoperă pe perioada sarcinii că au apărut probleme de piele pe care anterior nu le aveau.
Cele mai multe probleme de piele în timpul sarcinii au drept cauză modificările hormonale apărute.
Rutina de îngrijire a tenului Foarte probabil că rutina de îngrijire a tenului trebuie schimbată în timpul sarcinii, pentru că tenul este foarte sensibil. Gravida are nevoie de:
- produse care au un pH neutru sau foarte ușor acid, care nu irită și care mențin în același timp echilibrul pielii.
- creme de față cu factor de protecție ridicat, care asigură protecție împotriva razelor ultraviolete.
- este nevoie de protecție împotriva soarelui, așadar gravida are nevoie de ochelari de soare și pălărie.
Sfaturi pentru îngrijirea corpului Nu numai fața trebuie îngrijită cu atenție în timpul sarcinii, ci și corpul. O gravidă transpiră mult, de aceea are nevoie de o igienă corporală zilnică. În acest fel se previne apariția de micoze, iritații. Se pot folosi săpunuri creme, șampoane și creme de duș organice.
Sfaturi generale pentru îngrijirea pielii în sarcină:
- folosirea de uleiuri esențiale: uleiurile esențiale sunt indicate, mai ales cele de lavandă, mușețel, lămâie. Atenție însă, nu toate uleiurile esențiale sunt benefice în sarcină.
- hidratare corespunzătoare: în timpul sarcinii trebuie consumată cât mai multă apă, pentru a hidrata corpul și pielea.
- consum de legume și fructe proaspete: pentru că acestea au un nivel ridicat de vitamine și minerale.
- trebuie evitat stresul: trebuie menținut un echilibru emoțional.
Tratamente contraindicate în sarcină:
- Isotretinoina este corelată cu malformaţii fetale şi cu risc de avort.
- Retinoizii topici sunt derivaţi de vitamina A.
- Tetraciclinele orale pot interfera cu dezvoltarea osoasă normală a fătului şi pot afecta dinţii.
- Acidul salicilic intră în compoziţia unor produse pentru tratamentul acneei, având rolul de a elimina celulele moarte şi desfundarea porilor.
Este indicată limitarea timpului de expunere la soare, în special între orele 11:00-16:00 şi evitarea saloanelor de bronzare artificială (solar).
Dermatologul împărtășește ingrediente pentru îngrijirea pielii de evitat în timpul sarcinii și ingrediente de încercat! | Dr. Sam Ellis
tags: #eruptii #pe #fata #panza #de #paianjem
