Nașterea prin cezariană, cunoscută și sub denumirea de operație cezariană, este o procedură chirurgicală prin care se aduce pe lume un copil prin incizia abdomenului și a uterului mamei. Această intervenție poate fi planificată în avans sau poate fi efectuată în regim de urgență, în funcție de circumstanțele medicale.
Procedura presupune realizarea unei tăieturi pe abdomenul și uterul gravidei. Incizia care se face pe piele poate să fie verticală, de la buric și până la linia părului pubian sau poate să fie orizontală (Pfannenstiel, Joel-Cohen). Cea din urmă se vindecă mai repede, iar pierderile de sânge sunt mai mici, fiind astfel o metodă preferată de majoritatea specialiștilor atunci când ea este posibilă, deoarece alegerea se face în funcţie de starea de sănătate a mamei și a copilului.
Medicul decide când se face cezariană, de cele mai multe ori motivele fiind complicațiile din timpul naşterii care ar putea pune în pericol atât viaţa fătului, cât şi a mamei. Chiar dacă naşterea se va face natural, medicul îi va prezenta gravidei, preventiv, şi opțiunea nașterii prin cezariană, pentru a cunoaşte procedura şi riscurile.
Statisticile arată că una din trei femei recurge la operația de cezariană pentru naștere, însă varianta cea mai agreată de specialiști este nașterea naturală sau vaginală. Conform studiilor și a practicii, nașterea naturală este mai sigură atât pentru copil, cât și pentru mamă, deoarece nu sunt expuși la medicamente în timpul procesului. Cu toate acestea, sunt unele situații medicale în care nașterea prin cezariană reprezintă cea mai bună opţiune, cum ar fi poziția anormală a fătului sau probleme de sănătate ale acestuia sau ale mamei.
Când se face cezariană și în ce situații?
Operația de cezariană se efectuează atunci când există complicații din timpul nașterii care ar putea pune în pericol atât viaţa fătului, cât şi a mamei. Astfel, operația de cezariană se efectuează atunci când:
- Există intervenții chirurgicale uterine în trecut sau o altă cezariană;
- Se constată probleme cu placenta care provoacă sângerări anormale în timpul nașterii vaginale;
- Există o infecție HIV (în anumite situaţii) sau herpes genital;
- Este prezentă o afecțiune care poate face nașterea vaginală riscantă (diabet / hipertensiune arterială);
- Urmează să se nască gemeni, tripleți sau mai mulți copii.
În afară de motivele care țin de starea mamei, există și motive care țin de făt şi ar putea determina cezariana, cum ar fi:
- Travaliul nu progresează;
- Bebelușul este mare;
- Fătul nu este în poziția normală pentru naștere;
- Prolaps de cordon ombilical;
- Copilul nu primește suficient oxigen sau prezintă bătăi neregulate ale inimii;
- Defecte congenitale.
Medicul poate recomanda operația cezariană în următoarele situații:
- Travaliul nu evoluează conform așteptărilor - fie atunci când colul uterin nu se dilată suficient în ciuda contracțiilor puternice de-a lungul mai multor ore, fie atunci când capul copilului este de dimensiuni prea mari pentru a putea trece prin canalul de naștere;
- Copilul nu primește suficient oxigen - dacă medicul este preocupat de cantitatea de oxigen pe care o primește copilul sau dacă au apărut modificări ale bătăilor cordului fetal;
- Copilul se află într-o poziție anormală - cezariana poate fi cea mai sigură metodă de naștere atunci când copilul se află în prezentație pelviană (cu zona fesieră sau brațele în canalul de naștere) sau prezentație transversală (copilul este poziționat lateral sau cu umărul înainte);
- Sarcina multiplă - în acest caz, este frecvent ca unul dintre copii să se afle într-o prezentație anormală, astfel că nașterea pe cale vaginală nu este adecvată;
- Există o problemă la nivelul placentei - dacă placenta se detașează de peretele uterin înainte de naștere (placenta abruptio) sau dacă placenta acoperă colul uterin (placenta praevia);
- Există o problemă la nivelul cordonului ombilical - operația cezariană ar putea fi indicată atunci când o parte din cordonul ombilical a alunecat în vagin în fața copilului sau atunci când acesta este comprimat de uter în timpul contracțiilor;
- Există o problemă de sănătate a mamei - medicul obstetrician va recomanda operația cezariană atunci când este prezentă o problemă de sănătate a mamei, care ar putea face travaliul prea dificil, cum ar fi o afecțiune cardiovasculară (ex: hipertensiune arterială); pot exista, de asemenea, patologii infecțioase, cum ar fi herpesul genital sau statusul de purtător HIV;
- Există o problemă de sănătate a copilului - uneori, nașterea cezariană este mai sigură atunci când copilul are o malformație congenitală, precum hidrocefalia (acumulare în exces de lichid cefalorahidian la nivel cerebral);
- Nașterea/nașterile precedente au fost tot prin cezariană - în funcție de tipul de incizie uterină, precum și de alți factori, frecvent este posibil să se încerce o naștere vaginală după cezariană; totuși, în anumite cazuri, medicul va alege tot operație cezariană.
Cezariana poate fi programată, în situații în care există motive medicale temeinice pentru asta, care pot varia de la probleme materne la cele de dezvoltare sau poziționare fetale.
Cezariană programată vs. cezariană de urgență
Operația de cezariană poate fi efectuată în două situații principale: programată (electivă) sau de urgență. Fiecare tip are indicațiile sale specifice și implică pregătiri și riscuri diferite.
Cezariana programată (electivă)
Cezariana programată este o intervenție planificată în avans, înainte de declanșarea travaliului. Este recomandată în situațiile în care medicul consideră că nașterea naturală ar prezenta riscuri pentru mamă sau copil.
Când se recomandă o cezariană programată?
- Poziția anormală a fătului (prezentare pelviană, oblică sau transversală)
- Placenta praevia (placenta acoperă colul uterin, împiedicând nașterea vaginală)
- Făt macrosom (greutate estimată mare, peste 4.500 g în cazul diabetului gestațional)
- Istoric de cezariană anterioară, dacă există contraindicații pentru o naștere naturală
- Sarcină gemelară sau multiplă, în anumite condiții
- Afecțiuni materne severe (boli cardiovasculare, diabet sever, preeclampsie, infecții active precum herpes genital)
- Malformații uterine care împiedică nașterea vaginală
- Herpesul genital activ
- Obstacole ale canalului de naștere
- Accidente rutiere sau de alta natură, cu fracturi ale bazinului
- Boli ale oaselor bazinului (luxatia congenitală de șold)
- Miopia agravată
- Decizia personală a mamei, în cazul în care aceasta optează pentru cezariană din motive non-medicale (în funcție de legislația și practica medicală locală)
Cum decurge o cezariană programată?
- Este stabilită o dată exactă a operației (de obicei, în săptămâna 39 de sarcină).
- Mama efectuează analize preoperatorii (hemoleucogramă, coagulogramă, ecografie etc.).
- Se administrează rahi-anestezie (cel mai des folosită) sau, în cazuri speciale, anestezie generală.
- Intervenția este mai controlată și mai puțin stresantă decât o cezariană de urgență.
Cezariana de urgență
Cezariana de urgență se efectuează în timpul travaliului când apar complicații neașteptate care pun în pericol viața mamei sau a bebelușului.
Când se recomandă o cezariană de urgență?
- Suferință fetală acută (scăderea ritmului cardiac al fătului, lipsa oxigenării)
- Dezlipirea prematură a placentei (placenta abruptio), care poate cauza hemoragie severă
- Eșecul travaliului (dilatație insuficientă a colului uterin, copilul nu coboară în canalul de naștere)
- Ruptura uterină (mai ales la femeile cu cicatrice uterină de la o cezariană anterioară)
- Prolapsul de cordon ombilical (când cordonul iese înaintea copilului, reducând oxigenarea acestuia)
- Hemoragie severă a mamei
- Hipertensiune severă sau preeclampsie gravă
Cum decurge o cezariană de urgență?
- Se administrează anestezie rapidă (dacă mama are deja anestezie epidurală din timpul travaliului, se intensifică efectul; altfel, se poate apela la anestezie generală).
- Operația trebuie efectuată cât mai rapid (uneori în doar câteva minute) pentru a salva mama și copilul.
- Riscurile de complicații pot fi mai mari decât în cazul unei cezariene programate, deoarece organismul este deja în stresul travaliului.
Pregătirea pentru operația de cezariană
Operația de cezariană este o intervenție chirurgicală majoră care necesită o pregătire temeinică atât din partea echipei medicale, cât și din partea gravidei. Înainte de operație, există mai mulți pași și analize esențiale care trebuie efectuate pentru a asigura siguranța mamei și a copilului.
La câte săptămâni se face operația de cezariană?
Cezariana programată se efectuează, de obicei, în jurul săptămânii 39 de sarcină, pentru a reduce riscurile asociate prematurității. Totuși, dacă există complicații sau urgențe medicale (de exemplu, preeclampsie, suferință fetală), aceasta poate fi efectuată mai devreme, conform indicațiilor medicului.
Analize înainte de cezariană
Înainte de operația de cezariană, medicul va solicita o serie de analize și investigații pentru a evalua starea de sănătate a mamei și a copilului. Acestea includ:
- Hemoleucogramă completă - pentru a verifica nivelul hemoglobinei și pentru a identifica eventuale infecții sau probleme de coagulare.
- Grup sanguin și Rh - esențial în caz de nevoie de transfuzie de sânge.
- Test de coagulare (TP, INR, TTPA) - pentru a evalua riscul de sângerare.
- Glicemie - pentru a monitoriza nivelul de zahăr din sânge, mai ales la gravidele cu diabet gestațional.
- Exsudat nazal și vaginal - pentru a detecta posibile infecții.
- Analize de urină - pentru a depista eventualele infecții urinare sau alte anomalii.
- Electrocardiogramă (EKG) - pentru gravidele cu probleme cardiovasculare sau antecedente medicale relevante.
- Ecografie fetală - pentru a evalua poziția copilului, cantitatea de lichid amniotic și starea generală a fătului.
Lista analizelor necesare înainte de intervenția de cezariană poate varia, în funcție de particularitățile fiecărei gravide în parte.
Cum trebuie să se pregătească o femeie pentru operația de cezariană?
- Discuție detaliată cu medicul obstetrician: este important ca gravida să înțeleagă motivele pentru care se recomandă cezariana și ce implică procedura. Medicul va explica riscurile și beneficiile operației.
- Regimul alimentar înainte de cezariană: în noaptea dinaintea operației, este recomandat să nu consumi alimente solide cu cel puțin 6-8 ore înainte de intervenție. De asemenea, este posibil să fie interzis consumul de lichide în ultimele ore.
- Evacuarea intestinală: uneori, se recomandă utilizarea unui laxativ sau a unei clisme pentru golirea intestinului înainte de operație.
- Igiena personală: se recomandă un duș înainte de internare, utilizând un săpun antibacterian pentru a reduce riscul de infecții. Unghiile trebuie să fie curate și scurte, fără ojă, iar gravidele nu trebuie să poarte bijuterii în ziua operației.
- Medicația preoperatorie: dacă urmezi un tratament medicamentos, discută cu medicul ce medicamente trebuie întrerupte sau continuate înainte de operație. De exemplu, tratamentele anticoagulante trebuie oprite cu câteva zile înainte.
- Pregătirea emoțională: operația de cezariană poate fi o sursă de anxietate, mai ales pentru femeile aflate la prima experiență. Sprijinul partenerului sau al familiei, precum și discuțiile cu medicul pot ajuta la reducerea temerilor.

Desfășurarea operației de cezariană
Operația de cezariană este o intervenție chirurgicală planificată sau realizată de urgență pentru a aduce pe lume copilul, atunci când nașterea vaginală nu este posibilă sau sigură.
Administrarea anesteziei
Tipul de anestezie este stabilit în funcție de situația medicală:
- Anestezia spinală sau epidurală (cel mai frecvent): amorțește partea inferioară a corpului, permițând mamei să rămână trează și să fie conștientă de nașterea copilului.
- Anestezia generală: este utilizată doar în cazuri de urgență sau atunci când anestezia locală nu este indicată. În acest caz, mama va fi adormită pe durata operației.
Echipa de anestezie monitorizează constant funcțiile vitale ale mamei, precum ritmul cardiac, tensiunea arterială și nivelul de oxigen.
Incizia abdominală și uterină
Medicul face o tăietură în zona inferioară a abdomenului, de obicei deasupra liniei bikinilor. Există două tipuri principale de incizii:
- Incizia transversală (Pfannenstiel): este cea mai frecventă, deoarece vindecarea este mai rapidă, iar cicatricea este mai estetică.
- Incizia verticală: este rar utilizată și necesară doar în cazuri de urgență, când accesul rapid la uter este vital.
După deschiderea abdomenului, medicul va face o tăietură în peretele uterului, de obicei transversal, aproape de baza sa. Aceasta permite un acces rapid și sigur la copil.
Extragerea copilului și a placentei
Medicii vor ghida copilul prin deschiderea uterului, iar odată ce capul și umerii sunt scoși, restul corpului este extras rapid. Acest proces durează câteva minute, iar imediat ce copilul este scos, cordonul ombilical este tăiat.
După nașterea copilului, medicul extrage placenta și verifică uterul pentru a se asigura că nu există resturi placentare sau sângerări excesive.
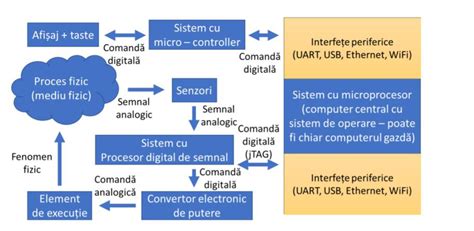
Suturarea și monitorizarea postoperatorie
Uterul este închis cu un fir resorbabil, strat cu strat. Ulterior, toate straturile incizate (mușchi, grăsime, piele) sunt cusute cu grijă pentru a asigura vindecarea corectă.
După operație, gravida este mutată într-o zonă de supraveghere postoperatorie, unde este monitorizată timp de câteva ore pentru a preveni și identifica eventualele complicații: verificarea semnelor vitale, administrarea calmantelor și monitorizarea pierderilor de sânge.
O operație de cezariană programată durează, de regulă, între 30 și 45 de minute. În cazul intervențiilor de urgență, aceasta poate fi mai scurtă, iar extragerea copilului are loc în primele 5-10 minute de la începutul procedurii.
Totul despre nasterea prin operatia cezariana Dr Erna Stoian
Recuperarea după cezariană
Nașterea prin cezariană este o intervenție chirurgicală majoră, iar recuperarea necesită timp și atenție. Procesul de vindecare diferă de la o mamă la alta, dar, în general, respectarea indicațiilor medicale poate preveni complicațiile și grăbi refacerea.
Etapele recuperării după cezariană
Recuperarea după operația de cezariană include mai multe etape.
Perioada imediată postoperatorie (primele 24 de ore)
În primele ore după operație, mama este monitorizată în secția de terapie intensivă sau de supraveghere postoperatorie. În această etapă te poți aștepta la:
- Durere: pacienta va simți disconfort în zona inciziei. Durerea poate fi mai accentuată în timpul mișcărilor bruște, al tusei sau al râsului.
- Îngrijirea plăgii: incizia este monitorizată pentru semne de infecție, iar pansamentele sunt schimbate conform recomandărilor medicului. Uneori, sunt utilizate bandaje speciale pentru susținerea zonei abdominale.
- Alăptarea: poziționarea corectă este esențială pentru a evita presiunea asupra abdomenului. O pernă specială pentru alăptat poate fi de ajutor.
Primele săptămâni de recuperare (2-6 săptămâni)
Această perioadă este crucială pentru vindecarea completă. Este important să fie urmate cu strictețe sfaturile medicului:
- Activitate fizică: mișcarea ușoară este benefică, dar trebuie evitat efortul intens. Plimbările zilnice ajută la îmbunătățirea circulației și la prevenirea constipației.
- Ridicarea greutăților: în primele 6 săptămâni, este recomandat să nu se ridice mai mult decât greutatea copilului (aproximativ 3-5 kg).
- Durata durerii: durerea se reduce treptat și, în mod normal, dispare complet după 2-3 săptămâni. Totuși, unele femei pot simți sensibilitate la nivelul inciziei timp de câteva luni.
- Controlul medical: după aproximativ 6 săptămâni, este necesar un consult medical pentru a verifica vindecarea inciziei și sănătatea generală a mamei.
Restricții după cezariană
Pentru o recuperare optimă, este esențial să respecți anumite restricții:
- Ridicarea greutăților: nu ridica greutăți mai mari de 3-5 kg în primele 6 săptămâni. Ridicarea excesivă poate provoca dureri abdominale, întinderea mușchilor sau deschiderea inciziei.
- Efort fizic intens: evită sporturile solicitante, exercițiile abdominale sau alergarea până când medicul îți permite. Activitatea fizică intensă poate încetini vindecarea.
- Conducerea mașinii: în general, nu este recomandat să conduci timp de 2-4 săptămâni, deoarece mișcările bruște pot cauza durere sau pot afecta reflexele.
Recuperarea după o operație de cezariană durează mai mult decât după o naștere vaginală, deoarece este o intervenție chirurgicală majoră. Procesul implică mai multe etape, de la îngrijirea imediată postoperatorie până la revenirea completă la activitățile normale. Este esențial ca proaspăta mamă să acorde atenție modului în care se simte și să urmeze recomandările medicale pentru a preveni complicațiile.
În primele ore după operație, mama va fi monitorizată atent în sala de recuperare. Personalul medical va verifica semnele vitale, sângerarea și răspunsul la anestezie. Dacă s-a utilizat anestezia rahidiană sau epidurală, senzația în partea inferioară a corpului va reveni treptat. Este posibil să apară frisoane, greață sau amețeli, simptome normale care dispar de obicei rapid.
Durerea la nivelul inciziei va începe să se manifeste pe măsură ce efectul anesteziei scade, iar medicii vor administra analgezice pentru a o gestiona. De asemenea, mama va avea o sondă urinară, care va fi îndepărtată după aproximativ 12-24 de ore, în funcție de evoluție.
Multe femei resimt o senzație de oboseală accentuată, iar acest lucru este normal după intervenție. Este important să se odihnească cât mai mult posibil în această perioadă timpurie de recuperare.
Plaga de la nivelul abdomenului trebuie menținută curată și uscată pentru a preveni infecțiile. În primele zile, medicii vor verifica incizia zilnic și vor schimba pansamentul dacă este necesar. Dacă sutura este realizată cu fire resorbabile, acestea nu vor necesita îndepărtare, în timp ce firele sau capsele neresorbabile vor fi scoase la aproximativ 7-10 zile după operație.
După externare, mama trebuie să fie atentă la semne de infecție, cum ar fi roșeața excesivă, umflarea, secrețiile purulente sau durerea intensă în jurul plăgii. Dacă apar aceste simptome, este important să consulte imediat un medic.
Pentru a facilita vindecarea, se recomandă evitarea efortului fizic intens și menținerea unei igiene riguroase. Spălarea zonei cu apă călduță și săpun blând este suficientă, iar frecarea agresivă trebuie evitată.
Durerea postoperatorie este un aspect normal al recuperării, dar poate fi gestionată eficient cu analgezice prescrise de medic. De obicei, se administrează antiinflamatoare și medicamente care nu afectează alăptarea.
Pe lângă medicamente, adoptarea unor poziții confortabile în pat și utilizarea unei perne pentru susținerea abdomenului pot reduce disconfortul. Este important ca mama să se miște cu grijă, evitând mișcările bruște și efortul excesiv.
Tusea, strănutul sau râsul pot provoca durere în zona inciziei, dar acest disconfort poate fi diminuat dacă mama își susține abdomenul cu mâinile sau cu o pernă atunci când simte nevoia să facă aceste acțiuni.
În primele ore după operație, consumul de alimente solide este restricționat, iar mama va începe cu lichide clare. După ce activitatea intestinală revine la normal, dieta poate fi progresiv diversificată. Este important să se consume alimente ușor digerabile, bogate în fibre, pentru a preveni constipația, o problemă frecventă după cezariană din cauza imobilizării și a administrării de analgezice opioide.
Mobilizarea precoce este esențială pentru prevenirea complicațiilor, cum ar fi formarea trombilor. Chiar dacă la început poate părea dificil, medicii recomandă ridicarea din pat și efectuarea unor mișcări ușoare cât mai curând posibil, de obicei la 12-24 de ore după operație. Deplasarea lentă prin salon ajută la stimularea circulației și la accelerarea recuperării.
În cele mai multe cazuri, alăptarea poate începe imediat după operație, atât timp cât mama și copilul sunt în stare bună. În unele spitale, bebelușul este plasat pe pieptul mamei chiar în sala de operație, pentru a favoriza contactul piele pe piele. Acest contact este esențial pentru reglarea temperaturii copilului, stimularea atașamentului și inițierea lactației.
Dacă mama nu poate alăpta imediat din cauza efectelor anesteziei sau a altor motive medicale, bebelușul poate fi hrănit cu colostrul extras manual și oferit cu lingurița sau seringa, evitând biberonul pentru a preveni confuzia sânului.
Poziționarea corectă a bebelușului la sân este foarte importantă, mai ales după o operație de cezariană. Pozițiile care reduc presiunea asupra abdomenului, cum ar fi poziția culcat pe o parte sau poziția „minge de rugby”, sunt adesea recomandate. Alăptarea trebuie să fie frecventă și la cerere pentru a stimula producția de lapte.
Cezariana este o opțiune doar în anumite cazuri, iar această decizie se poate lua numai împreună cu medicul obstetrician, în așa fel încât mama și bebelușul să fie în siguranță. Operația cezariană reprezintă nașterea chirurgicală a unui copil, printr-o incizie a uterului mamei, în zona abdominală inferioară. Cezariana poate fi planificată din timp atunci când există complicații ale sarcinii, când a mai fost prezentă în antecedente o altă operație cezariană sau când nu este luată în considerare opțiunea de naștere vaginală. Frecvent, decizia de practicare a unei operații cezariene devine evidentă la un moment dat de-a lungul travaliului.
tags: #fir #respins #la #cezariana
