Vulvovaginita este un termen general care se referă la mai multe tipuri de infecții vaginale ce pot interfera cu calitatea vieții din cauza disconfortului și a efectelor negative. Vulvovaginita este o inflamație sau o infecție a vaginului și a vulvei, organele genitale externe feminine. Afecțiunea poate să apară la femeile de toate vârstele, până la o treime dintre acestea având cel puțin un episod de vulvovaginită în decursul vieții. Problemele care apar la nivelul vaginului se manifestă atunci când echilibrul florei vaginale normale se dezechilibrează. Vulvovaginita se manifestă prin inflamația vulvei și a vaginului. Afecţiunea poate fi separată şi în două entităţi clinic aparte - vaginită sau vulvită. Aceasta apare la aproximativ o treime dintre femei, cu precădere după începerea vieții sexuale, dar este comună şi la fetiţe în perioada premenarhă. Data publicării: 1 noiembrie 2024 Ultima actualizare: 26 noiembrie 2025 Vulvovaginita, cunoscuta si drept vaginita, este o boala caracterizata prin inflamatia tesuturilor vaginului si a vulvei, si poate fi cauzata de o varietate de factori. Aceasta afectiune este comuna la femei si poate provoca disconfort, mancarime, durere si secretii vaginale neplacute.
Cauzele Vulvovaginitei
Cauzele vulvovaginitei diferă în funcție de tipul afecțiunii. Acest lucru se poate întâmpla din mai multe motive, inclusiv o infecție, o dereglare hormonală sau administrarea de antibiotice. Vulvovaginita poate să apară și pe fondul unei reacții care este declanșată de un contact sexual.
Tipuri Comune de Infecții Vaginale
Există trei tipuri comune de infecții vaginale care cauzează vaginită:
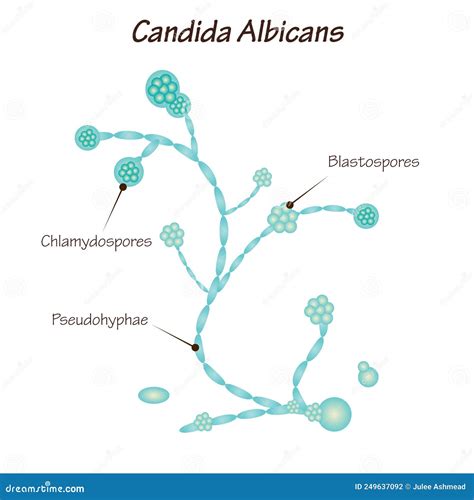
- Infecții cu fungi (vulvovaginită fungică) - atunci când pacienta are o cantitate prea mare de C. albicans (un tip de ciupercă) sau alt tip de candida. Chiar dacă întotdeauna candida este prezentă în vagin, o cantitate prea mare duce la infecții și la simptome de vaginită.
- Vaginoză bacteriană - un vagin sănătos are mai multe tipuri de bacterii care trăiesc în el. Unele sunt „bune” și altele „rele”, dar se echilibrează reciproc.
- Trichomonaza - cauzată de parazitul Trichomonas vaginalis.
Mai mult de 80% dintre femeile care au simptome de vaginita au infectii cauzate de: Bacterii, Ciuperci (candidoza) si Paraziti (trichomoni). Vaginita bacteriana: Responsabila pentru 30% din vaginita. Vaginita fungica: Cauzeaza 20% din cazurile de vaginita. Vaginita cauzata de paraziti (Trichomonas): Este o infectie cu transmitere sexuala, frecventa la mai mult de 50% dintre pacientii cu risc sau persoanele care au relatii sexuale neprotejate cu mai multi parteneri. Se caracterizeaza prin aparitia unui parazit dotat cu o coada (flagel) care ii permite sa se miste in fluxul genital si care creste in medii sarace in oxigen. Vaginita cauata de virusi: Cele mai frecvente sunt cauzate de papilomavirusul uman (HPV) si virusul Herpes Simplex (tip 2) (HSV-2).
Infecțiile vaginale sunt frecvente în rândul gravidelor, deoarece sarcina aduce modificări hormonale și imunologice care pot crea un mediu propice pentru dezvoltarea microorganismelor. Este important ca aceste infecții să fie recunoscute și tratate prompt, deoarece pot avea consecințe semnificative atât pentru mamă, cât și pentru făt. Infecțiile vaginale netratate în timpul sarcinii pot duce la complicații serioase: Pentru mamă: Infecțiile pot provoca inflamații și disconfort sever. De exemplu, candidoza poate cauza mâncărimi intense, durere și iritație, ceea ce afectează calitatea vieții. În cazuri mai grave, infecțiile netratate (de exemplu, vaginoza bacteriană) pot duce la infecții ascendente, afectând uterul și colul uterin, ceea ce poate crește riscul de travaliu prematur. Pentru făt: Vaginoza bacteriană și alte infecții bacteriene cresc riscul de naștere prematură sau de rupere prematură a membranelor (ruperea apei înainte de termen). Infecțiile pot provoca o greutate scăzută la naștere, ceea ce poate afecta sănătatea pe termen lung a copilului. Tricomoniaza poate duce la transmiterea infecției către copil în timpul nașterii vaginale.
O igienă corespunzătoare și un comportament adecvat pot să scadă șansele de a dezvolta vulvovaginita. Evitați utilizarea produselor, care conțin detergenți puternici, chimicale aspre, parfumuri sau coloranți. Dacă simțiți iritație după aplicarea unui anumit produs, clătiți zona cu apă din abundență și cât mai repede posibil, pentru a elimina produsul și a reduce dauna. După aceasta, puteți aplica un produs calmant natural, pentru a reduce simptomele și a accelera recuperarea. Alegeți un remediu de spălare intim, care conține doar agenți de curățare delicați, de preferat naturali. Dacă simțiți uscare vaginală, utilizați un lubrifiant în timpul actului sexual sau aplicați o soluție hidratantă vaginală zilnic, pentru un efect pe termen mai lung. În acest mod, veți obține o ușurare pe termen lung în privința uscării vaginale. Dacă suferiți de o infecție cu candida sau de vaginoză bacterială, puteți dori să vizitați doctorul Dvs. pentru a obține terapia corespunzătoare. Evitați purtarea îmbrăcămintei strâmte, în special pe durata iritației. Asigurați-vă că lenjeria Dvs. este confecționată din material natural (bumbacul îi permite pielii să respire, pe când țesăturile sintetice pot doar să înrăutățească iritația). Dacă suferiți de inflamația labiilor, încercați să răcoriți zona iritată (puteți utiliza o compresă rece sau să încercați o baie de gheață). Evitați tentația de a scărpina zona. Dacă inflamația durează mai mult de o săptămână, asigurați-vă să vizitați doctorul Dvs.
Infecțiile vaginale sunt des denumite infecții cu transmitere sexuală tocmai pentru că acesta este principalul motiv al îmbolnăvirii. Fii precaută și însușește-ți aceste obiceiuri pentru a preveni apariția infecțiilor intime: Folosește-te de prezervativ în timpul actului sexual pentru a evita să transmiți și partenerului infecția, dar mai ales să nu preiei tu de la ceilalți bacterii. Fii disciplinată în privința igienei intime, dar nu exagera cu spălăturile intravaginale. Un lucru important este să ai grijă de igiena proprie înainte și după actul sexual. Nu te spăla cu apă foarte fierbinte! Folosește lenjerie intimă din materiale naturale și evită materialele sintetice care nu lasă pielea să respire. Evită îmbrăcămintea mulată! Umiditatea favorizează dezvoltarea bacteriilor, așa că nu sta în costum de baie timp îndelungat și ai grijă ce piscine publice frecventezi.
Candida albicans sau cum este ea denumită popular, candidoza, prezintă numeroase forme precum candidoza vulvo-vaginală, vaginita candidozică sau infecția vaginală. În 80% din situații, candidoza vulvo-vaginală este cauzată de dezvoltarea excesivă a ciupercii Candida albicans. Motivul principal pentru care se dezvoltă candidoza este sistemul imunitar deficitar. Un alt factor care determină apariția infecției vaginale este administrarea unui tratament cu antibiotic care interacționează cu flora saprofită, responsabilă cu menținerea echilibrului ciupercii în organism. O dată afectat echilibrul florei saprofite, ciuperca se dezvoltă în exces și favorizează apariția infecției. Alte motive din cauza cărora ne este depistată o candidoză sunt modificările hormonale de pe timpul sarcinii, tulburările endocrine și de tiroidă, diabet zaharat sau boli neoplazice. Deseori, candidoza este asimptomatică sau are manifestări subtile. De aceea, este important să fiți atentă dacă manifestați una sau mai multe din aceste simptome în zona genitală: disconfort și durere în timpul actului sexual; modificarea secrețiilor vaginale: acestea sunt mai abundente, au o culoare și o consistență diferită; roșeață; inflamația zonei genitale externe; usturime la urinare; arsuri și mâncărimi în zona vaginului.
Gardnerella vaginalis este o infecție bacteriană vaginală care afectează trei din patru femei, cel puțin o dată în viață și, deseori, însoțește fie candidoza, trichomoniaza sau infecții ale tractului urinar. Bacteria Gardnerella vaginalis este cea mai frecventă cauză a vaginitei bacteriene la persoanele active sexual și cele care schimbă mai mulți parteneri. Aceasta substituie lactobacilii din flora vaginală, așa-zisele bacterii bune, cu bacterii patologice. Bacteriile patologice tipice vaginitei bacteriene pot apărea și în lipsa unei alte infecții vaginale și de cele mai multe ori organismul nu prezintă simptome. Principalele cauze ale afectării florei vaginale de către bacteria Gardnerella vaginalis sunt tratamentele cu antibiotice, un sistem imunitar scăzut, o viață sexuală activă, contact sexual cu parteneri noi sau parteneri multipli și în cazul unor variații hormonale. În multe cazuri, pacienții infectatați cu Gardnerella vaginalis sunt asimptomatici. Atunci când se manifestă, cele mai frecvente simptome sunt: modificarea secrețiilor vaginale: acestea sunt omogene, au o culoare gălbui-cenușie și un miros neplăcut; înroșirea și umflarea vulvei; mâncărimi; dureri.
Trichomonas vaginalis este un parazit de dimensiuni mici care se transmite în principal prin contact sexual neprotejat, mai ales în cazul femeilor tinere cu viață sexuală activă. Trichomoniaza este depistată mai ales în cazurile unde nu există o educație sexuală solidă. Parazitul care declanșează trichomoniaza trăiește în interiorul uretrei și devine activ în momentul începerii vieții sexuale. Acesta afectează vaginul, cervixul uterin, uretra și vezica urinară. Boala nu este de ignorat pentru că poate avea consecințe grave, mai ales în cazul femeilor însărcinate, care riscă să sufere o naștere prematură sau să aducă pe lume un copil subponderal. Tricomoniaza este o boală cu transmitere sexuală, iar parazitul este contactat de la un partner infectat prin contact sexual neprotejat. Este recomandat să folosești prezervativul la fiecare contact sexual pentru a evita să contactezi boala. Femeile însărcinate trebuie să se asigure că sunt sănătoase întrucât în cazul prezenței parazitului la naștere fătul poate contacta tricomoniaza din pasajul vaginal al mamei. Principalele simptomele care indică prezența parazitului sunt: secreții vaginale abundente și de culoare galben-verzui; mâncărimi și disconfort; miros neplăcut; dureri în timpul actului sexual și/sau în timpul urinării; urinări frecvente; roșeață.
Infecția cu virusul papiloma uman (HPV) este un factor determinant în apariția cancerului de col uterin și al displaziei cervicale/sau displaziei de col uterin (=Neoplazie cervicală intraepiteliala /Cancer cervical intraepitelial și Carcinom cervical). Anumite tipuri de virus papiloma uman (HPV) au un mare risc de a provoca boli canceroase, care se manifesta prin stadiu preliminar (sau precanceros) și duc la cancerul de col uterin, la carcinomul anal sau de penis, la carcinomul vulvar și vaginal și...
Inflamația unei sau chiar a celor două glande ale lui Bartholin. O bartholinita survine cel mai des plecand de la o infectie vaginala. Ea poate, de asemenea, sa succeada infectarii unui pseudochist (chist fara epiteliu), format dupa obturarea canalului excretor al glandei. Simptomele sunt o umflatura rosie si dureroasa a partii posterioare a vulvei, insotita de febra. Ca urmare, se poate forma un abces, semnalat printr-o tumefiere cu prezenta puroiului subiacent. La inceputul inflamatiei, tratamentul face apel la antibiotice. Daca exista un abces, tratamentul este chirurgical.
Gonoreea este o boala contagioasa produsa de gonococ. Se caracterizeaza prin inflamatia cailor genito-urinare, cu scurgere purulenta si dureri la mictiune. De obicei se transmite prin contact sexual. Boala transmisibila sexual, provocata de neisseria gonorrheae. Neisseria gonorrheae este un gonococ Gram negativ. Gonoreea este cea mai veche dintre bolile veneriene cunoscute si se transmite prin raporturi sexuale genitale si bucale, ca si de la mama la copil in timpul nasterii. Ea este foarte raspandita, insa frecventa ei ramane un lucru dificil de stabilit.
Iritațiile vaginale pot fi neconfortabile, dar sunt deseori dureroase, de asemenea, ceea ce vă afectează calitatea vieții. Labiile inflamate vă pot provoca agitația și incapacitatea de a ședea confortabil sau de a purta pantaloni din cauza fricțiunii. Aceată condiție este frecvent însoțită de alte simptome, precum o senzație de arsură sau mâncărime vaginală. Inflamația se poate dezvolta din cauza vânătăilor după un act sexual brutal, în special dacă nu ați utilizat un lubrifiant, iar lubrifierea naturală nu este suficientă.
Simptomele Vulvovaginitei
Vulvovaginita poate fi asimptomatică sau poate avea simptome diferite, în funcție de cauză. În caz de vulvovaginită bacteriană, de cele mai multe ori nu apar simptome. Vaginita herpetică provoacă în general durere, asociată cu leziuni sub forma unor vezicule albe pe vulvă sau pe vagin. Modificarea secrețiilor vaginale: acestea devin mult mai abundente, își schimbă culoarea cu nuanțe spre gri, gălbui sau verzui și capătă un miros neplăcut. Disconfort în zona genitală: cel mai des apar durerea, usturimile și mâncărimile vaginale, dar și iritare, umflare și înroșire a zonei intime. La unele femei pot apărea reacții neplăcute mai accentuate precum arsurile și durerile puternice, mai ales în timpul actului sexual și înainte de menstruație. Nevoia de a urina des: în afara acestui disconfort apar durerea și usturimea la urinat. Urina poate să aibă în unele cazuri un miros deranjant și o culoare roșie, portocalie sau maronie.
Deseori, candidoza este asimptomatică sau are manifestări subtile. De aceea, este important să fiți atentă dacă manifestați una sau mai multe din aceste simptome în zona genitală: disconfort și durere în timpul actului sexual; modificarea secrețiilor vaginale: acestea sunt mai abundente, au o culoare și o consistență diferită; roșeață; inflamația zonei genitale externe; usturime la urinare; arsuri și mâncărimi în zona vaginului.
Atunci când se manifestă, cele mai frecvente simptome ale vaginozei bacteriene sunt: modificarea secrețiilor vaginale: acestea sunt omogene, au o culoare gălbui-cenușie și un miros neplăcut; înroșirea și umflarea vulvei; mâncărimi; dureri.
Principalele simptomele care indică prezența parazitului Trichomonas vaginalis sunt: secreții vaginale abundente și de culoare galben-verzui; mâncărimi și disconfort; miros neplăcut; dureri în timpul actului sexual și/sau în timpul urinării; urinări frecvente; roșeață.
Dacă observi astfel de modificări, este necesar să efectuezi cât mai rapid un examen de secreție vaginală. Simptomele prezente la nivelul ochilor, părului, unghiilor, gurii și pielii sunt printre primele semne de debut ale lipsei de vitamine și minerale. Compilatia lor poate ajuta in diagnosticarea si tratarea acestora.
Aceste tulburari fac imposibila (vaginism) sau dureroasa (dispareunie) penetrarea penisului in vagin. Durerea in timpul actului sexual poate fi profunda sau superficiala. Durerea profunda este adesea asociata cu lubrifierea insuficienta a vaginului, cu bolile inflamatorii pelvine, cu endometrioza sau cu alte cauze. Lipsa excitatiei poate cauza durere si disconfort din cauza ca uterul nu reuseste sa se ridice, iar peretii vaginali sa se umfle si sa se deschida pentru a se acomoda cu penetrarea penisului. Durerea superficiala este adesea asociata cu vulvo-vaginita micotica (o infectie vaginala comuna), herpesul genital, vestibulita vulvara (o stare acuta inflamatorie) sau spasme musculare, ca si in cazul vaginismului. Sensibilitatea la prezervative si alte creme sau dispozitive contraceptive poate fi, de asemenea, asociata cu aceste stari. Nivelul de durere poate varia de la prezenta unui disconfort usor la unul sever, impiedicand...
Vulvodinia este o durere cronica sau un disconfort la nivelul vulvei (zona inconjuratoare partii exterioare a vaginului) care dureaza trei luni sau mai mult, fara a fi prezente evidente ale unor afectiuni dermatologice sau ginecologice. Vulvodinia este de obicei caracterizata de senzatii de usturime, strangere, iritatie a zonei. Cea mai frecventa plangere este prezenta senzatiei de arsura. - perineul - este zona dintre deschiderea vaginului si anus. Unele femei prezinta disconfort la nivelul intregii zone vulvare (in general denumita durere). Altele prezinta durere localizata, care afecteaza o parte specifica a vulvei, cum ar fi vestibulul sau clitorisul. Este de obicei insotita si de inflamatia vulvei (vulvo-vaginite).
Modificarile libidoului reprezinta una dintre cele mai raspandite probleme cu care se confrunta cuplurile si poate genera frustrare si, implicit, “nemultumiri” in relatia de cuplu, daca nu este adusa in discutie. Oboseala, depresia, boala, stresul, lipsa unei relatii armonioase in cuplu, abuzul de medicamente sau alcool pot afecta performantele sexuale si disponibilitatea de a da curs sau initia un act sexual. Schimbarile in contraceptie, anumite momente in ciclul lunar al femeilor, medicatia, nasterea sau apropierea de menopauza pot fi, de asemenea, legate de lipsa/scaderea libidoului la femei.
Hemoroizii sunt vene dilatate localizate in partea inferioara a rectului si a anusului. Acestia se inflameaza din cauza presiunii crescute in interiorul acestora, ca urmare a efortului de eliminare a scaunului dar si din cauza presiunii exercitate de uterul marit din timpul sarcinii. Hemoroizii interni sunt localizati in interiorul mucoasei rectului si nu pot fi simtiti. Acestia sunt, de obicei, nedurerosi si isi fac simtita prezenta prin sangerari in timpul miscarilor intestinale. Hemoroizii interni se pot deplasa si pot iesi prin anus. Hemoroizii externi se afla sub pielea care inconjoara anusul. Acestia pot fi simtiti atunci cand se umfla si pot provoca mancarimi, sangerare sau durere in timpul miscarilor intestinale. Un hemoroid extern trombozat apare atunci cand se formeaza cheaguri de sange in vene, fapt ce poate provoca dureri semnificative. Hemoroizii sunt asociati cu constipatia si efortul sau incordarea in timpul eliminarii...
Verucile sau condiloamele au aspectul unor excrescente genitale mici, plate, de culoarea pielii rotunde sau neregulate. La barbatii pot fi localizate pe penis, langa anus sau intre penis si scrot. La femei acestea pot creste la nivelul vulvei, in zona perineala, in vagin si pe colul uterin. Condiloamele genitale variaza ca dimensiune si pot fi atat de mici incat nu sunt vizibile cu ochiul liber. Condiloamele genitale sunt cauzate de papiloma virus uman (HPV). Exista mai multe tipuri ale acestei boli si nu toate determina veruci genitale. HPV este asociat cu cancerul vulvei, anusului sau penisului. Totusi, nu intotdeauna HPV conduce la aparitia cancerului.
La inceputul inflamatiei, tratamentul face apel la antibiotice. Daca exista un abces, tratamentul este chirurgical. Gonoreea este o boala contagioasa produsa de gonococ. Se caracterizeaza prin inflamatia cailor genito-urinare, cu scurgere purulenta si dureri la mictiune. De obicei se transmite prin contact sexual.
Secretele vaginale anormale pot fi semnul unei boli cu transmitere sexuală. Scurgerile vaginale anormale ar putea fi semnul unei boli cu transmitere sexuală. Modificarea secretiilor vaginale normale (leucoree) poate fi un prim semn al unei probleme medicale; urinarea incomoda, fractionata sau mult mai frecventa, poate de asemenea sa reprezinte un semn de boala.
Vulva este termenul global care descrie toate structurile care formeaza organele genitale externe feminine. Componentele vulvei sunt: muntele pubian (muntele lui Venus), labiile mari, labiile mici, clitorisul, bulbii vestibulari, vestibulul vulvei, glandele lui Bartholin, glandele lui Skene, orificiul uretrei si deschiderea vaginala.
In timpul pubertatii, vulva se schimba astfel: Labiile: Inainte de pubertate, fetele au labiile interioare mai mici, care nu sunt vizibile cu usurinta. Cand incepe pubertatea, incepe sa se acumuleze grasime si labiile mari cresc in volum. Labiile mici se maresc in dimensiuni, suprafata lor devine rugoasa si mai inchisa laculoare. Deseori ele proemina peste labiile mari. Este foarte obisnuit ca o parte a labiilor tale sa se dezvolte inaintea celeilalte. Muntele lui Venus: Muntele lui Venus este ca o movila care are rolul de a proteja osul pubian de dedesubt. In timpul pubertatii, aceasta zona devine mai rotunjita prin acumularea de grasime subcutanata. Parul pubian: La nivelul muntelui lui Venus la pubertate apare parul pubian. La 15% dintre fete aparitia parului pubian poate fi primul semn al inceperii pubertatii. Parul pubian are rolul de a proteja vulva si vaginul. Parul apare mai intai pe suprafata labiilor mari, apoi se raspandeste pe linia mediana a zonei pubiene sub forma de o fasie. Initial, firul de par pubian este lung si fin, pentru ca apoi sa devina mai inchis la culoare si mai gros pe masura ce continua sa se extinda. In cele din urma, parul pubian va arata ca cel al femeii adulte, insa este raspandit pe o zona mai mica. Se poate intinde si pe coapse si, uneori, pe abdomen. Glandele vestibulare: Glandele vestibulare se maturizeaza si devin active.
Dupa instalarea menopauzei, nivelul hormonilor estrogeni scade si determina o serie de modificari la nivelul organelor sexuale externe: Atrofia vulvovaginala. Dispa...
Atunci când această activitate hormonală încetează sau scade, ecosistemul vaginal se poate deteriora și promova apariția vaginitei, prin scăderea acidității fluxului genital și, prin urmare, apărarea naturală a zonei. Această boală apare nu numai atunci când sistemul vaginal natural este modificat, ci și atunci când orice tip de agresiune este suferit, fie prin infecții transmise, fie prin dezechilibrul germenilor existenți de obicei în flora vaginală.
Diagnosticarea Vulvovaginitei
Diagnosticarea vulvovaginitei, indiferent de tipul acesteia, se face în cabinetul medicului ginecolog. Specialistul va efectua un examen pelvin și va pune întrebări în legătură cu istoricul medical și sexual. În timpul examenului pelvin, cu ajutorul unui speculum, medicul observă interiorul vaignului și vulva pentru a depista posibile inflamații sau nereguli. De asemenea, acesta poate preleva o probă de secreție vaginală pentru a fi examinată în cadrul unui laborator. O evaluare atentă a sănătății sexuale include diagnosticarea corectă a vulvovaginitei, o afecțiune care poate avea multiple cauze și necesită un tratament specific adaptat fiecărui caz în parte. Pasul următor presupune colectarea unei probe de secreție vaginală, care va fi evaluată microscopic, pentru a identifica organismul care provoacă afecțiunea. În cazuri rare, poate fi necesară biopsia vulvei, pentru a identifica organismul cauzator.
Colposcopia este o investigație cu ajutorul căreia se poate examina suprafața vulvei, vaginului și colului. Dacă se observă unele modificări în timpul investigației se poate preleva o mică porțiune de țesut (biopsie) de la nivelul colului sau de la nivelul canalului endocervical. Mostra de țesut se examinează apoi la microscop pentru a căuta eventualele celule modificate. Colposcopia se practică atunci când testul Babes Papanicolau iese modificat. În timpul colposcopiei, medicul folosește un instrument, numit colposcop. Colposcopul mărește imaginea de 2 până la 60 ori, astfel că permite doctorului să vadă anomalii ce nu le-ar fi văzut cu ochiul liber. O cameră poate fi atașată la colposcop, care poate prelua imagini sau poate face înregistrări video. Uneori, doctorul poate folosi o substanță iodată la nivelul vaginului și al colului, pentru a face cât mai vizibilă suprafața care i se pare medicului ca prezintă celule anormale. Dacă sunt prelevate și biopsii,...
Doar medicul specialist îți poate spune cu precizie ce tip de infecție genitală ai dezvoltat, mai ales că majoritatea simptomelor sunt de multe ori aceleași. Dacă observi astfel de modificări, este necesar să efectuezi cât mai rapid un examen de secreție vaginală.
Detectarea germenului poate fi clinica, dar este intotdeauna mai bine sa se faca o detectare a agentului cauzal, astfel incat tratamentul sa fie mai specific si eficient. Detectarea germenilor se poate face prin teste directe, cu culturi specifice (aerobe si anaerobe) cu detectarea fragmentelor de perete bacteriene prin tehnici de laborator.
Tratamentul Vulvovaginitei
Tratamentul vulvovaginitei vizează cauza specifică, astfel că diferă în funcție de tipul afecțiunii, după cum urmează:
- Vaginoza bacteriană - tratamentul poate include administrarea de medicamente pe cale orală sau aplicarea de creme şi ovule la nivel local.
- Infecții fungice - se utilizează creme antifungice sau ovule, dar și medicamente administrate pe cale orală, după caz.
- Trichomonaza - administrare de comprimate sau ovule.
- Vaginită atrofică - estrogen sub formă de creme vaginale, tablete sau ovule.
- Vaginită neinfecțioasă - înainte de orice tratament se identifică sursa iritației pentru a putea fi evitată (tampoane, șervețele intime, gel de duș etc.).
În cazul în care apare vulvovaginita la copii, tratamentul trebuie stabilit de medicul ginecolog pediatru.
Soluția recomandată pentru tratarea oricărui tip de infecție vaginală este să consulți un medic ginecolog, care îți va recomanda un tratament personalizat. La Donna Medical Center poți efectua oricând o consultație ginecologică în urma căreia vei primi un diagnostic corect și de încredere și vei ști practic ce ai de făcut mai departe.
Tratamentul vaginal, fie sub formă de ovule, creme sau medicamente antimicotice administrate oral, este recomandat de medic în urma unui consult ginecologic și a unor investigații suplimentare.
Un medic specialist îți va recomanda antibioticele potrivite sau tratament local pe bază de ovule intravaginale. Dacă nu este tratată la timp, infecția se va extinde și către tractul urinar, creează complicații pe timpului sarcinii precum naștere prematură, scăderea greutății copilului și chiar avort spontan. O vaginită bacteriană netratată te va predispune la contactarea altor tipuri de infecții vaginale.
Pentru tratament, medicul specialist îți va prescrie medicamente antiprotozoare, pe cale orală. Este important ca ambii parteneri purtători ai parazitului să fie tratați pentru a preveni reinfectarea. Pe timpul tratamentului este indicat să eviți contactele sexuale.
Tratamentul corect pentru vulvovaginită depinde de tipul de infecție. Este posibilă tratarea la domiciliu pentru anum itemtype de vulvovaginită, folosind diverse remedii naturale, cum sunt băile de șezut sau compresele reci, care pot ameliora inflamația vaginului. La SANADOR, pacientele au acces la servicii medicale de cea mai înaltă calitate pentru screeningul, diagnosticul și tratamentul afecțiunilor ginecologice. Tratamentul pentru vulvovaginită este stabilit personalizat, în funcție de cauza inflamației și de severitatea manifestărilor clinice, astfel încât pot fi obținute cele mai bune rezultate. La SANADOR ai acces la consultații asigurate de medici empatici și experimentați.
Tratamentul prompt și adecvat al infecțiilor vaginale în sarcină este crucial pentru prevenirea complicațiilor. Deoarece multe dintre simptomele infecțiilor vaginale pot fi ușoare sau nespecifice, este important ca gravidele să consulte medicul imediat ce observă schimbări la nivelul secrețiilor vaginale sau orice alt simptom neobișnuit. Siguranța tratamentului: în timpul sarcinii, tratamentele sunt selectate cu mare atenție pentru a evita orice risc pentru făt. Medicamentele antifungice locale sunt adesea preferate pentru candidoză, iar antibioticele sigure pentru sarcină sunt prescrise în cazul vaginozei bacteriene sau al tricomoniazei. Prevenirea complicațiilor: tratamentul adecvat ajută la prevenirea riscurilor precum nașterea prematură, complicațiile la făt sau infecțiile postpartum.
Terapia psihosexuală poate reprezenta un tratament eficient, reaprinzând scânteia dorinței sexuale și încurajând cuplul să discute pe marginea nemulțumirilor declanșate de situațiile sau contextele problemă și să învețe noi tehnici de a face dragoste.
Ce este VAGINOZA BACTERIANĂ - și cum o TRATEZ?? | Dr. Jennifer Lincoln
Prevenirea Vulvovaginitei
O igienă corespunzătoare și un comportament adecvat pot să scadă șansele de a dezvolta vulvovaginita. Evitați utilizarea produselor, care conțin detergenți puternici, chimicale aspre, parfumuri sau coloranți. Dacă simțiți iritație după aplicarea unui anumit produs, clătiți zona cu apă din abundență și cât mai repede posibil, pentru a elimina produsul și a reduce dauna. După aceasta, puteți aplica un produs calmant natural, pentru a reduce simptomele și a accelera recuperarea. Alegeți un remediu de spălare intim, care conține doar agenți de curățare delicați, de preferat naturali. Dacă simțiți uscare vaginală, utilizați un lubrifiant în timpul actului sexual sau aplicați o soluție hidratantă vaginală zilnic, pentru un efect pe termen mai lung. În acest mod, veți obține o ușurare pe termen lung în privința uscării vaginale. Dacă suferiți de o infecție cu candida sau de vaginoză bacterială, puteți dori să vizitați doctorul Dvs. pentru a obține terapia corespunzătoare. Evitați purtarea îmbrăcămintei strâmte, în special pe durata iritației. Asigurați-vă că lenjeria Dvs. este confecționată din material natural (bumbacul îi permite pielii să respire, pe când țesăturile sintetice pot doar să înrăutățească iritația). Dacă suferiți de inflamația labiilor, încercați să răcoriți zona iritată (puteți utiliza o compresă rece sau să încercați o baie de gheață). Evitați tentația de a scărpina zona. Dacă inflamația durează mai mult de o săptămână, asigurați-vă să vizitați doctorul Dvs.
Cel mai cunoscut mod prin care poți contacta o infecție vaginală este raportul sexual neprotejat, mai ales în cazul unor parteneri multipli. Fii precaută și însușește-ți aceste obiceiuri pentru a preveni apariția infecțiilor intime: Folosește-te de prezervativ în timpul actului sexual pentru a evita să transmiți și partenerului infecția, dar mai ales să nu preiei tu de la ceilalți bacterii. Fii disciplinată în privința igienei intime, dar nu exagera cu spălăturile intravaginale. Un lucru important este să ai grijă de igiena proprie înainte și după actul sexual. Nu te spăla cu apă foarte fierbinte! Folosește lenjerie intimă din materiale naturale și evită materialele sintetice care nu lasă pielea să respire. Evită îmbrăcămintea mulată! Umiditatea favorizează dezvoltarea bacteriilor, așa că nu sta în costum de baie timp îndelungat și ai grijă ce piscine publice frecventezi.
Pentru a preveni și gestiona infecțiile vaginale în timpul sarcinii, gravidele trebuie să acorde o atenție deosebită sănătății intime: 1. Igiena intimă corectă: Evitarea spălăturilor vaginale, care pot afecta echilibrul natural al florei vaginale. Utilizarea produselor de igienă dedicate zonei intime, fără parfumuri sau substanțe iritante. 2. Dietă sănătoasă: Consumul de alimente bogate în probiotice (iaurturi, chefir) pentru a susține sănătatea microbiotei vaginale. Evitarea excesului de zahăr, care poate favoriza dezvoltarea ciupercilor precum Candida. 3. Lenjerie intimă adecvată: Alegerea lenjeriei din bumbac, care permite pielii să respire. Evitarea lenjeriei strâmte și a materialelor sintetice. 4. Consultații medicale regulate: Vizitele regulate la medicul obstetrician sunt esențiale pentru monitorizarea sănătății vaginale. Comunicarea deschisă cu medicul despre orice simptom neobișnuit. 5. Contact sexual protejat: Utilizarea prezervativului poate reduce riscul de infecții vaginale și alte infecții cu transmitere sexuală.
tags: #ginecolog #sau #dermatolog #pentru #inflamatiile #vulvei
