Consultul preanestezic este un pas crucial înainte de orice procedură medicală care implică anestezie, mai ales în cazul femeilor însărcinate. Obiectivul principal al acestui consult este evaluarea riguroasă a riscului anestezic, bazată pe istoricul medical, examenul clinic și analizele paraclinice. În cadrul acestei întâlniri, viitoarea mamă primește informații detaliate despre tipurile de anestezie posibile, discută cu medicul anestezist despre cea mai potrivită opțiune pentru cazul său medical și află cum se va desfășura întreaga procedură. Este esențial să ajungeți cu 15 minute mai devreme decât ora programată pentru a completa un chestionar medical detaliat.
Anestezia, în sens larg, înseamnă "pierderea senzației". Este o metodă terapeutică ce induce pierderea temporară a sensibilității dureroase, blocând semnalele nervoase transmise către creier. Medicamentele utilizate în acest scop se numesc anestezice.
Există patru tipuri principale de anestezie: locală, regională, generală și sedare. Alegerea tipului de anestezie depinde de natura intervenției chirurgicale, starea de sănătate a pacientei, durata procedurii și preferințele medicului anestezist sau chirurgului. Anestezia locală poate fi administrată și de medici din alte specialități (chirurgi, stomatologi, dermatologi, oftalmologi), în timp ce anestezia regională și generală sunt rezervate medicului anestezist, un specialist cu pregătire superioară în acest domeniu.
Rolul Medicului Anestezist
Medicul anestezist este un medic specialist care, după absolvirea facultății de medicină, a urmat o pregătire de 5 ani în anestezie și terapie intensivă (ATI). Acești medici sunt pregătiți să administreze diverse tipuri de anestezie, să gestioneze și să trateze schimbările care pot apărea în funcțiile vitale ale pacientului (respirație, ritm cardiac, tensiune arterială) pe parcursul intervenției chirurgicale. De asemenea, diagnostichează și tratează probleme medicale severe care pot apărea în timpul și imediat după operație, intervenind în situații de urgență.
În cadrul consultului preanestezic, anestezistul ia decizii împreună cu pacientul privind tipul de anestezie. În cazul în care pacientul este inconștient sau grav bolnav, medicul va lua decizii în sprijinul acestuia.
Ce se întâmplă în cadrul Consultului Preanestezic?
Consultul preanestezic este o componentă esențială a pregătirii pentru operație, având ca scop evaluarea stării medicale a pacientei și formularea unui plan anestezic personalizat.
Pasul 1: Recoltarea de Sânge și EKG
O asistentă medicală va recolta probe de sânge pentru analize precum hemoleucograma și testul de coagulare, iar ulterior va efectua o electrocardiogramă (EKG).
Pasul 2: Screening Infecțios pentru Depistarea Germenilor Multirezistenți
Acest screening este crucial pentru protejarea tuturor pacienților de complicații infecțioase. Testele pot depista purtătorii de germeni multirezistenți, cum ar fi MRSA (Stafilococ auriu rezistent la antibiotice) și ESBL (germeni care secretă beta-lactamaze), precum și alți germeni capabili să inactiveze antibiotice de ultimă generație. Cercetările arată că o proporție semnificativă a populației este purtătoare a acestor germeni fără a prezenta simptome. Riscul devine major atunci când o persoană purtătoare este internată în spital, mai ales dacă sistemul imunitar este slăbit sau dacă integritatea țesutului cutanat este afectată. În spitalele REGINA MARIA, siguranța pacienților și a personalului este prioritară, motiv pentru care se efectuează acest screening la internare sau în cadrul examenului preanestezic.
Cum se realizează screening-ul:
- Evaluare prin consult medical și aplicarea unui chestionar.
- În funcție de rezultate, medicul poate decide recoltarea probelor bacteriologice.
- Se recoltează 3 probe cu tampoane din nas/faringe, pliurile inghinale și zona perineală/anală. Recoltarea se face în condiții de intimitate de către personal special instruit.
- Tampoanele sunt cultivate pe medii speciale, iar rezultatele sunt obținute în 48 de ore.
Ce se întâmplă dacă testele sunt pozitive:
Un rezultat pozitiv nu implică obligatoriu îmbolnăvirea, dar crește riscul de complicații. Se iau măsuri de prevenire specifice, iar pacientul beneficiază de tratament conform ghidurilor medicale. Testul poate fi repetat la intervale stabilite de medic. În general, două teste consecutive negative, efectuate la o săptămână distanță, confirmă încetarea colonizării.
Costul screening-ului (orientativ, 01.10.2016):
- Screening MRSA: 66 lei
- Screening BLSE: 66 lei

Pasul 3: Evaluarea Istoricului Medical de către Medicul Anestezist
Medicul anestezist va nota datele de identificare, va măsura înălțimea și greutatea pacientei și va adresa întrebări detaliate despre antecedentele personale (anestezii, intervenții chirurgicale, alergii, afecțiuni medicale, tratamente urmate) și antecedentele familiale, în special cele legate de anestezie.
Pasul 4: Efectuarea unui Examen Clinic
Examenul fizic este orientat spre problemele specifice de sănătate ale pacientei și aspectele relevante pentru procedurile anestezice. Medicul evaluează rezultatele investigațiilor imagistice (radiografii, ecografii, IRM, CT) și de laborator (hemoglobină, hematocrit etc.). În urma acestei evaluări, se stabilește statusul medical și capacitatea pacientei de a suporta o experiență anestezico-chirurgicală. Pacienta va fi încadrată într-o clasificare internațională a riscului anestezic (ASA - American Society of Anesthesiologists):
- I - pacient sănătos
- II - pacient cu o afecțiune sistemică ușoară
- III - pacient cu o afecțiune sistemică severă ce îi limitează activitatea
- IV - pacient cu o boală invalidantă cu risc vital
- V - pacient muribund
- Pentru operațiile de urgență se adaugă indicele E (Emergency).

Pasul 5: Informare despre Procedurile Anestezice Disponibile
În funcție de intervenția chirurgicală și riscurile asociate, medicul anestezist poate propune unul sau mai multe tipuri de anestezie. Pacienta va primi informații complete despre fiecare procedură, inclusiv riscurile și beneficiile, pentru a stabili împreună tipul de anestezie cel mai potrivit. Toate deciziile vor fi consemnate și semnate în formularele de consimțământ informat.
Tipuri de Anestezie
Există patru tipuri principale de anestezie:
Anestezia Locală
Acționează asupra unei zone restrânse a corpului, blocând temporar nervii care transmit senzația de durere. Anestezicul poate fi administrat sub formă de cremă, picături, spray sau soluție injectabilă. Pacienta rămâne conștientă, dar fără durere sau cu durere diminuată. Poate fi de contact (ex: cremă EMLA pentru recoltarea sângelui la copii) sau prin infiltrare (ex: la stomatolog). Este utilizată pentru intervenții chirurgicale minore, cum ar fi extracția unui dinte sau biopsia cutanată.
Anestezia Regională
Este utilizată pentru intervenții chirurgicale în zone mai extinse sau mai profunde. Anestezicele locale sunt injectate în apropierea nervilor sau plexurilor nervoase. Aceasta blochează transmiterea semnalelor dureroase din zona operată către creier, fără pierderea stării de conștiență.
- Rahianestezia (Spinală): Anestezicul local este introdus în spațiul subarahnoidian, în apropierea măduvei spinării. Efectul se instalează rapid, anestezind nervii de la nivelul abdomenului inferior, șoldurilor, feselor și membrelor inferioare. Permite pacientei să rămână trează, fără durere de la brâu în jos. Este o alternativă la anestezia generală pentru operații sub nivelul ombilicului (urologice, ginecologice, cezariană, cura herniilor, chirurgie vasculară periferică).
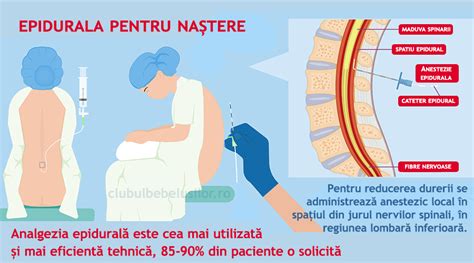
- Anestezia Epidurală (Peridurală): Anestezicul local este introdus în spațiul epidural, exterior dura-mater. Permite introducerea unui cateter pentru controlul anesteziei, prin injectări repetate sau continue. Instalarea efectului durează minim 15 minute. Este frecvent utilizată pentru chirurgia membrelor inferioare și în timpul travaliului pentru controlul durerii.
- Blocurile de Nervi Periferici/Plex Nervos: Determină dispariția durerii într-o regiune deservită de un nerv periferic sau un plex nervos. Sunt folosite pentru operații la nivelul membrelor superioare sau inferioare.
Anestezia Generală
Este cea mai complexă formă de anestezie, inducând o stare de inconștiență controlată, analgezie și relaxare musculară. Necesită adesea intubație orotraheală pentru susținerea respirației. Pacienta nu își va aminti nimic din perioada anesteziei. Este esențială pentru operații majore (chirurgie cardiacă, abdominală superioară, toracică, de cap și gât, transplant, chirurgie vasculară) sau când există contraindicații pentru anestezia regională. Se administrează prin terapie intravenoasă sau inhalatorie (gaze sau vapori). Medicamentele anestezice blochează răspunsul creierului la mesajele senzoriale, inducând o stare de "somn anestezic" diferită de somnul normal sau comă.
Sedarea
Induce o stare de relaxare, contribuind la ameliorarea disconfortului în timpul unor proceduri medicale (endoscopie, colonoscopie, IRM la copii). Poate induce amnezie.
Riscul Anestezic și Factorii de Risc
Medicul anestezist calculează riscul anestezic folosind diverse scoruri, cel mai cunoscut fiind scala ASA. Factorii de risc majori includ afecțiuni cardiace, pulmonare, renale, diabet și boli neurologice. Este esențial ca aceste afecțiuni să fie cât mai bine controlate înainte de operație. Tipul și durata intervenției chirurgicale influențează, de asemenea, riscul.
Condiții medicale care pot crește riscul de complicații (legate mai mult de operație decât de anestezie):
- Fumatul
- Obezitatea
- Convulsii, epilepsie
- Sindrom de apnee în somn de tip obstructiv
- Boli cronice pulmonare (astm, BPOC)
- Hipertensiune arterială
- Boală arterială coronariană
- Accident vascular cerebral (AVC)
- Diabet
- Boală cronică de rinichi
- Anumite medicamente (ex: aspirina, care crește riscul de sângerare)
- Istoric de consum la risc de alcool
- Alergii la medicamente
- Antecedente de reacții adverse la anestezice (șoc anafilactic, hipertermie malignă)
- Istoric familial de hipertermie malignă
- Vârsta înaintată
Întrebări Utile pentru Medicul Anestezist
- Ce tip de anestezie voi avea? Există și alte opțiuni?
- Trebuie să încetez să iau vreunul dintre medicamentele mele înainte de anestezie?
- Trebuie să fac ceva special înainte de anestezie?
- Voi fi trează sau conștientă de ce se întâmplă în timpul operației?
- Voi simți durere?
- În cât timp mă voi trezi după anestezie?
- Voi avea efecte secundare de la medicamentele folosite? Cum pot fi tratate?
- Cât timp va trebui să stau în spital după aceea?
Consimțământul Informat
În România, medicul anestezist este obligat să informeze pacienta despre riscurile anesteziei și, dacă este cazul, despre posibilitatea alegerii metodei de anestezie. După această discuție, pacienta va semna un document scris care atestă consimțământul informat.
Factori care Influentează Alegerea Tipului de Anestezie
- Tipul operației: Anumite intervenții necesită anestezie generală (ex: colecistectomie), în timp ce altele pot fi efectuate cu diverse tipuri de anestezie (ex: artroscopie de genunchi).
- Experiența și preferința medicului anestezist.
- Preferința pacientei: Majoritatea preferă să nu fie conștiente în timpul operațiilor majore. Gravidele, de exemplu, pot prefera anestezia generală pentru cezariană.
Reacții Adverse și Riscuri ale Anesteziei
Anestezicele pot provoca reacții adverse, deși acestea sunt de obicei tranzitorii (maxim 24 de ore) și pot fi tratate. Medicul anestezist va discuta despre aceste posibile reacții în cadrul consultului preanestezic.
Reacții adverse frecvente (după anestezie generală sau regională):
- Greață și vărsături
- Amețeală sau senzație de leșin
- Senzație de frig, frisoane
- Durere de cap
- Mâncărime (prurit) la nivelul pielii
- Echimoze și durere la locul de injectare
- Urnare cu dificultate
- Durere la nivelul gâtului
Anestezia a devenit o procedură foarte sigură datorită progreselor în pregătirea personalului medical, a medicamentelor și a echipamentelor de monitorizare. Cu toate acestea, există un risc potențial de complicații.
Complicații rare ale anesteziei:
- Afectare neurologică permanentă: Tulburări de sensibilitate sau paralizie (aproximativ 1:1000 după anestezie generală).
- Reacție alergică severă la anestezic (șoc anafilactic): Medicul anestezist dispune de tratament adecvat (risc estimat 1:10.000 - 1:20.000).
- Deces: Extrem de rar la pacienții sănătoși, cu intervenții chirurgicale programate (aproximativ 1:100.000).
- Disfuncție cognitivă postoperatorie (neurotoxicitatea anesteziei): Tulburări de memorie și învățare pe termen lung. La pacienții vârstnici, poate apărea delir postoperator.
- Hipertermie malignă: Reacție gravă la anestezic, manifestată prin febră rapidă, contracții musculare și, uneori, deces.
Când să Apelați la Urgențe (112)
Este important să solicitați asistență medicală de urgență dacă, în urma anesteziei, prezentați:
- Respirație cu dificultate
- Mâncărime, tumefacție (umflătură) sau urticarie extremă
- Amorteală sau paralizie în orice parte a corpului
- Vorbire neclară
- Înghițire cu dificultate
Anestezia în Sarcina Specifică
Travaliul și nașterea reprezintă experiențe intense, iar ameliorarea durerii este o preocupare importantă. Există diverse metode de anestezie disponibile, iar alegerea depinde de preferințele individuale și de evoluția sarcinii.
Anestezia în obstetrică necesită o atenție specială, deoarece trebuie luați în considerare atât mama, cât și copilul. Anestezia generală, deși rapidă, împiedică participarea activă a mamei la naștere și este utilizată predominant în situații de urgență sau complicații.
Anestezia locală, prin infiltrație perineală, este utilă pentru epiziotomie sau repararea rupturilor, dar nu ameliorează durerile contractiilor uterine. Anestezia regională (rahianestezie, epidurală) este cea mai utilizată și eficientă metodă de analgezie la naștere, oferind ameliorarea durerii și permițând cooperarea pacientei. Este utilă în caz de epiziotomie, naștere instrumentală (forceps, vacuum) sau cezariană.
Tipuri de anestezie - beneficii și riscuri - Rețeta Compensată
Este esențial ca viitoarele mame să se documenteze despre opțiunile de ameliorare a durerii încă din perioada premergătoare travaliului. Înaintea administrării anesteziei, sunt necesare date anamnestice complete, examen clinic și, eventual, investigații suplimentare, în funcție de factorii de risc și patologiile mamei. Este recomandată consultarea medicului anestezist înainte de data estimată a nașterii. De asemenea, este importantă respectarea indicațiilor privind alimentația înainte de naștere, evitând mâncarea solidă.
La Spitalul MaDonna Maria, pacienții beneficiază de cea mai nouă tehnică de Anestezie și Terapie Intensivă - Terapia Durerii, asigurând confortul și siguranța la cele mai înalte standarde.
Pacienta însărcinată necesită o atenție specială din partea medicului dentist, deoarece organismul ei suferă modificări fiziologice și emoționale. Tratamentul stomatologic trebuie condus astfel încât stresul și anxietatea să fie minimizate.
Riscuri specifice pentru sarcină:
- Anestezicele pot produce efecte adverse asupra fătului, precum icter neonatal, suferință fetală, bradicardie, somnolență la naștere sau scăderea temporară a forței și tonusului muscular.
- Utilizarea combinată a anestezicelor locale și a opioizilor poate oferi o analgezie eficientă cu efecte adverse minime.
- Anestezia generală în sarcină este utilizată în situații de urgență și poate avea efecte adverse precum deprimarea respirației, scăderea tensiunii arteriale, hemoragie postpartum și afectarea fătului (probleme respiratorii, perturbarea reflexului de supt, scăderea tonusului muscular).

La SANADOR, pacienții beneficiază de un consult preanestezic complet și de investigații medicale recomandate de specialiști, asigurând administrarea anesteziei generale în deplină siguranță. Echipa Secției de Anestezie și Terapie Intensivă este formată din medici experimentați și dotată cu echipamente de ultimă generație.
tags: #gravide #scoruri #anestezie
