Sarcina reprezintă o perioadă specială în viața unei femei, iar termenul folosit descrie timpul în care un copil se dezvoltă în uterul mamei. În fiecare trimestru de sarcină organismul femeii suferă modificări fiziologice și imunologice, aceasta trecând prin numeroase experiențe fizice sau emoționale, specifice sarcinii. În toată această perioadă, pentru a da naştere unui copil sănătos şi pentru a evita eventuale complicaţii, viitoarea mămică trebuie atent monitorizată.
Ultima perioadă a sarcinii sau trimestrul al III-lea, care începe de la 28 de săptămâni și durează până la naștere, este presărată cu multe schimbări, atât pentru bebeluș, cât și pentru mamă. De aceea, este bine să mergi la ultima și cea mai importantă evaluare morfologică, pentru a afla starea de sănătate a fătului înainte de naștere.
Odată intrată în al treilea trimestru de sarcină, mai ai de făcut o singură ecografie de morfologie fetală. Este o investigație importantă, ce evaluează starea bebelușului înainte de naștere și te anunță dacă au apărut eventuale probleme neprevăzute. De asemenea, în funcție de informațiile obținute acum, medicul îți poate recomanda modalitatea de naștere, respectiv natural sau cezariană.
Informații generale despre morfologia fetală de trimestrul 3
Morfologia fetală de trimestrul 3 se realizează în săptămânile 30 - 32 de sarcină. În acest moment, din cauza poziției, a dimensiunilor și a structurii osoase dense, anumite aspecte ale fătului sunt mai greu de observat. Totuşi, ecografia realizată în acest trimestru permite identificarea posibilelor malformații cardiace cu debut târziu și a celor de la nivelul sistemului nervos central. Trebuie avut în vedere că o morfologie fetală cu rezultat normal nu exclude 100% existența unei anomalii de dezvoltare a copilului. Unele dintre acestea au un debut tardiv, apar după investigații, altele sunt imposibil de depistat ecografic sau sunt mai dificil de observat din pricina poziției fătului. În această etapă a sarcinii fătul are toate organele vitale complet dezvoltate, iar perioada de creștere continuă. Fătul arată deja ca un nou-născut în ceea ce privește proporțiile corpului; are capul mai mare în comparație cu corpul și, astfel, în cele mai multe cazuri, s-a întors deja cu capul în jos. Copilul are deja dezvoltați mușchii mimici ai feței și poate zâmbi și își deschide ochii. Glanda pineală a creierului a început să producă un hormon numit melatonină, iar fătul și-a dezvoltat ritmul circadian: unii sunt mai activi dimineața, alții - seara, dar indiferent de acestea, fetușii încă dorm aproximativ 90-95% din zi. În trimestrul al treilea de sarcină copilul și-a dezvoltat deja toate cele cinci simțuri: vede lumina prin abdomenul mamei; aude sunetele din afara uterului; respiră și înghite lichidul amniotic simțindu-i mirosul și gustul; are dezvoltat simțul tactil. De asemenea, fătul are sprâncene și gene în această etapă a sarcinii, degetele de la mâini și picioare au unghii, iar unii chiar au păr.
Morfologia fetală de trimestrul 3 se face în jurul săptămânii 32, ca interval 30- 33 săptămâni și analizează dacă bebelușul s-a dezvoltat corespunzător și dacă au apărut malformații fetale. Evaluarea creșterii fetale presupune măsurarea anumitor parametri biometrici (circumferința capului, lungimea femurului, circumferința abdomenului) pentru a afla greutatea aproximativă pentru săptămâna de sarcină. La momentul măsurării, aproape toate organele fătului sunt funcționale și dezvoltate, inclusiv oasele, care încă nu au structura complet formată și sunt încă moi. Chiar dacă bebelușul este mai dezvoltat acum, încă se pot depista anumite anomalii cardiace, cerebrale, osoase, placentare dar și alte anomalii ale sistemului nervos central, mai ales cele cu caracter evolutiv (care apar sau se agravează și devin vizibile mai târziu în sarcină) sau cu debut brusc (tumori, hemoragii etc.). Este bine să știi că bebelușul ia cel mai mult în greutate în această perioadă. Dimensiunile și greutatea măsurate în cadrul ecografiei de morfologie trimestrul 3 pot indica existența restricțiilor de creștere sau dimpotrivă, creșterea excesivă a bebelușului, dacă sunt prezente.
De cele mai multe ori, restricția de creștere intrauterină (RCIU) este cauzată de o circulație necorespunzătoare a sângelui de la mamă la făt prin disfuncție placentară. Restricția de creștere intrauterină (RCIU) se referă la incapacitatea fătului de a ajunge la potențialul său maxim de creștere determinat genetic. Este un diagnostic care alarmează viitorii părinți și care necesită o monitorizare a sarcinii mult mai atentă. Întârzierea în creşterea intrauterină este un proces patologic care intervine în viaţa intrauterină şi împiedică fătul să ajungă la greutatea lui programată genetic. Fătul cu ICIU cântăreşte la naştere mai puţin de 10 percentile sau - 2 DS din media care ţine cont de apartenenţa etnică şi rezidenţa geografică. Nou-născuţii hipotrofici se împart în trei categorii: cu greutate mică constituţională (SGA), ICIU asimetrică şi ICIU simetrică. În prima parte a sarcinii, fătul îşi dezvoltă preponderent structura fizică, completându-şi procesul de creştere şi de organizare anatomică a ţesuturilor. După ce dezvoltarea staturală este suficientă, începe creşterea de volum a organelor. Prognosticul fetal şi neonatal este cu atât mai sever, cu cât ICIU se produce mai precoce. Asocierea dintre prematuritatea extremă şi greutatea la naştere corespunzătoare categoriei SGA este de natură a conferi un risc crescut de apariţie a sechelelor severe atât pe termen scurt, cât şi pe termen lung. Aceşti factori au un impact clinic diferit în funcţie de caz şi nu pot fi utilizaţi ca instrumente precoce de diagnostic al riscului de ICIU. Testele clinice nu şi-au dovedit sensibilitatea şi specificitatea aşteptată. Principală temă de cercetare astăzi în această problemă rămâne depistarea precoce a unor markeri serici cu rol în predicţia ICIU, astfel încât să se poată interveni profilactic. Terapia cu aspirină şi/sau heparină cu greutate moleculară mică (LMWH) ar putea reduce riscul de ICIU în cazul gravidelor cu trombofilie sau/şi cu factori de risc de PE. Cercetările actuale tind să stabilească un protocol de depistare şi monitorizare a sarcinilor cu risc de ICIU, astfel încât să reducă morbiditatea şi mortalitatea neonatală. Factorii de risc pentru ICIU sunt uşor de evaluat din punct de vedere clinic, dar au valoare predictivă redusă, întrucât simptomatologia clinică apare tardiv. În diagnosticul precoce ar trebui luaţi în discuţie şi alţi factori: markerii serici biochimici, velocimetria Doppler a arterelor uterine, volumul placentar.
În această perioadă, de la o săptămână la alta, bebelușii iau destul de mult în greutate. Nu trebuie să te îngrijorezi pentru diferențele care pot să apară față de valorile standard. Important este ca măsurătorile să nu indice o restricție de creștere. Restricția de creștere poate apărea ca urmare a unui aflux de sânge cu minusuri nutritive și oxigen dintre mamă și fat. La polul opus, greutate prea mare, adică un bebeluș macrosom, poate genera complicații. De exemplu, dacă bebelușul nu mai ia în greutate, se poate recomanda o naștere înainte de termen, iar dacă bebelușul este prea mare, se poate recomanda cezariană în locul nașterii naturale. În unele situații, nașterea naturală poate fi o alegere riscantă.
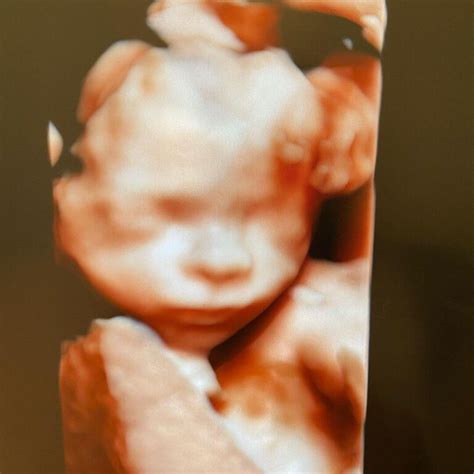
Ce rol are morfologia fetală de trimestrul 3?
Morfologia fetală de trimestrul 3 arată, printre altele, poziția fătului: dacă este așezat cu capul în jos sau în poziție culcată. În timpul ecografiei, medicul evaluează dimensiunea, maturitatea și poziția placentei față de colul uterin; este esențial ca placenta și vasele sale de sânge să nu acopere intrarea în colul uterin, pentru a permite nașterea copilului. În cazul în care mama are anterior o naștere prin cezariană, este evaluată cicatricea uterului și dacă placenta nu s-a unit cu aceasta. Tot în cadrul morfologiei fetale de trimestrul 3 se evaluează cantitatea de lichid amniotic astfel încât să nu fie prea puțin sau prea mult. Ecografia de trimestrul al treilea se referă în primul rând la felul în care funcționează placenta. Placenta este cea care asigură transferul între mamă şi făt - prin intermediul acesteia bebelușul se hrăneşte și respiră. De asemenea poziția placentei este importantă în planificarea nașterii, placenta praevia, placenta jos inserată sau vasa praevia fiind contraindicații absolute pentru nașterea pe cale vaginală. Cu cât bebelușul este mai mare, cu atât nevoile lui de oxigen și nutrienţi sunt mai mari, și, uneori, către finalul sarcinii, placenta nu mai poate asigura necesarul fătului. Atunci apar modificări de adaptare ale bebelușului în ceea ce priveşte creşterea, dar şi fluxurile Doppler şi cantitatea de lichid amniotic. Dacă găsim astfel de modificări, este necesară urmărirea îndeaproape a acestor parametri, pentru a surprinde momentul în care bebeluşului îi este greu să se adapteze la această situaţie.
Ecografia de morfologie trimestrul 3 este indicată pentru examinarea în detaliu a anatomiei fătului. Aceasta este recomandată atât pentru monitorizarea dezvoltării fătului, cât și pentru determinarea riscului de a prezenta diferite afecțiuni genetice (de exemplu displazii scheletale). Unele dintre acestea pot fi vizibile doar în stadiile avansate ale sarcinii. De asemenea, tot în cadrul acestei ecografii este măsurată și cantitatea de lichid amniotic care înconjoară bebelușul. Această măsurătoare este un indicator important, întrucât poate semnala diverse probleme, în funcție de cantitatea acestuia - polihidramnios sau oligohidramnios. Prea mult lichid îi poate cauza bebelușului atrezie esofagiană.
Cum decurge morfologia fetală trimestrul 3?
Ecografia de morfologie trimestrul 3 este o investigație imagistică cu o durată de aproximativ 30 de minute. Aceasta se realizează în cabinet dotat cu ecograf performant. Ești rugată să te așezi confortabil pe patul de examinare și să expui zona abdominală. Ulterior, medicul utilizează sonda de ecografie pe zona abdominală, pentru obținerea imaginilor cu dezvoltarea fătului. Pentru o mai mare ușurință, pe pielea abdomenului se aplică un gel special, care permite vizualizarea clară a structurilor anatomice intrauterine. Este important sa nu folosești uleiuri sau creme pe pielea abdomenului cateva zile inainte de orice morfologie. Când este indicată efectuarea morfologiei fetale în trimestrul 3? Cei mai mulți medici indică realizarea acestei investigații în săptămânile 28-34 de sarcină. Medicul îți poate indica perioada optimă pentru efectuarea acestei ecografii (30-33 săptămâni), dar și a altor investigații necesare. Așadar, mergi periodic la consult și află care sunt cele mai potrivite măsuri pentru a-ți monitoriza evoluția sarcinii și a te asigura că bebelușul tău se bucură de o evoluție normală și sănătoasă.
Cum te pregătești pentru o ecografie de morfologie fetală în trimestrul 3 de sarcină?
Înainte de efectuarea unei ecografii de morfologie fetală nu este necesară o pregătire specială dar poate fi util să porți haine comode și lejere, care să permită expunerea cu ușurință a abdomenului. De asemenea este indicat sa ai la tine câteva gustări pentru a stimula mișcările fătului dacă acesta nu este într-o poziție care sa permită evaluarea anumitor structuri anatomice. De asemenea poate fi necesară golirea sau umplerea vezicii urinare. Fa o programare in clinica Nativia și vei primi informații detaliate despre cum să te pregătești pentru efectuarea acestei investigații.
Ce este ecografia 3D/4D și ce aplicații are în sarcină?
Ecografia 3D și 4D reprezintă tehnologii avansate de imagistică utilizate în timpul sarcinii pentru a oferi imagini detaliate ale fătului. Ecografia 3D utilizează ultrasunetele pentru a crea imagini tridimensionale ale fătului. Astfel, se obține o imagine mai clară a structurilor anatomice fetale. Ecografia 4D este o formă avansată de ecografie 3D, care adaugă elementul de timp, oferind imagini în mișcare în timp real. Practic, ecografia 4D creează un video al fătului în mișcare, permițând observarea expresiilor faciale și a activităților fetale în direct. Comparativ cu ecografia clasică, 2D, cele două variante mai performante au avantajul că oferă imagini mai clare și mai detaliate ale fătului. Astfel, aceste forme de ecografie devin extrem de utile pentru a oferi viitorilor părinți o imagine a ce înseamnă malformația fetală descoperită și evoluția acesteia. Este important de menționat că imaginile detaliate furnizate de ecografiile 3D/4D pot ajuta medicii să planifice intervenții medicale prenatale sau postnatale necesare. Acestea oferă o înțelegere mai bună a problemelor medicale, astfel că simplifică procesul de diagnostic. În plus, prin intermediul ecografiei 3D sau 4D, conexiunea dintre părinți și făt se consolidează. Este foarte important pentru părinți să-și vadă mai bine copilul, această procedură oferindu-le o oportunitate unică de a se conecta emoțional cu fătul lor înainte de naștere.
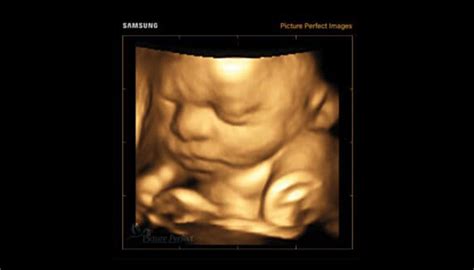
Monitorizarea parametrilor hematologici în sarcină: Plachetocritul
Plachetocritul (Pct) este un parametru hematologic care reflectă volumul total al trombocitelor în sânge și face parte din analiza hemoleucogramei. Valorile acestuia pot varia în funcție de individ și de anumite condiții fiziologice sau patologice. În general, concentrația normală a trombocitelor se situează între 150.000 și 400.000 de celule/mm³, iar plachetocritul normal variază între 0,22% și 0,24% din volumul sanguin total. Un frotiu de sânge bine realizat poate contribui la confirmarea acurateței măsurătorilor automate ale trombocitelor.
Valori normale versus plachetocrit crescut
Determinarea plachetocritului oferă informații esențiale despre echilibrul trombocitelor în sânge și poate indica posibile afecțiuni care necesită investigații suplimentare. Valorile acestui parametru trebuie menținute în limite normale pentru a preveni riscuri hematologice.
- Interval de referință: În mod obișnuit, plachetocritul variază între 0,22% și 0,24% din volumul sanguin total, reflectând un echilibru sănătos între producția și distrugerea trombocitelor. Orice deviație semnificativă poate semnala probleme medicale ce necesită atenție.
- Creștere moderată: Dacă plachetocritul depășește 0,24%, dar rămâne sub 0,28%, poate indica inflamații persistente, infecții sau carențe nutriționale, cum ar fi deficitul de fier. Supravegherea medicală este importantă pentru a preveni evoluția către valori periculoase.
- Valori alarmante: Depășirea pragului de 0,28% reprezintă un semnal de alarmă, deoarece poate favoriza apariția unor evenimente grave, cum ar fi tromboza, accidentele vasculare cerebrale sau complicațiile cardiace, în special la pacienții cu boli cronice.
Precizia analizei poate fi afectată de modul în care este colectată și procesată proba, dar și de factori precum activitatea fizică intensă, stresul sau anumite tratamente medicamentoase. De aceea, interpretarea corectă trebuie făcută de un specialist, ținând cont de contextul clinic al pacientului.
Cauzele care determină creșterea plachetocritului
Plachetocritul crescut poate fi rezultatul unor condiții diverse, de la carențe nutriționale până la boli hematologice grave. Identificarea exactă a cauzei ajută la stabilirea unui tratament eficient și reducerea riscului de complicații.
- Deficitul de fier și anemia feriprivă: Un nivel scăzut de fier stimulează măduva osoasă să producă un număr mai mare de trombocite, ceea ce duce la creșterea plachetocritului. Acest fenomen este frecvent întâlnit în anemia feriprivă și poate fi corectat prin suplimentarea adecvată cu fier.
- Afecțiuni inflamatorii și autoimune: Boli cronice precum artrita reumatoidă, bolile inflamatorii intestinale sau lupusul determină o activare continuă a sistemului imunitar. Citokinele proinflamatorii eliberate în acest proces stimulează producția de trombocite, generând o creștere reactivă a plachetocritului.
- Infectii acute și cronice: Infecțiile bacteriene și virale severe pot duce la creșterea plachetocritului ca răspuns al organismului la inflamație. Patologii precum tuberculoza, endocardita infecțioasă sau pneumonia severă sunt asociate frecvent cu această modificare.
- Indepartarea splinei (Splenectomia): Splina joacă un rol important în reglarea nivelului trombocitelor, eliminându-le pe cele îmbătrânite. După o splenectomie, acest proces de filtrare dispare, ceea ce determină o creștere persistentă a plachetocritului, necesitând monitorizare pe termen lung pentru prevenirea trombozelor.
- Tulburări mieloproliferative și mutații genetice: Trombocitemia esențială este o boală hematologică caracterizată printr-o producție excesivă de trombocite, fără o cauză reactivă clară. Aceasta crește riscul de formare a cheagurilor de sânge și a sângerărilor anormale. Mutațiile genetice JAK2, CALR și MPL afectează mecanismele normale de producție a trombocitelor în măduva osoasă, favorizând o creștere anormală a plachetocritului. Detectarea acestor mutații este esențială pentru diagnostic și tratament personalizat.
Trombocitoza secundară: factori declanșatori și evoluție
Plachetocritul poate crește temporar ca răspuns la diverse condiții medicale sau factori externi:
- Afecțiuni sistemice: inflamațiile cronice, infecțiile severe și traumatismele majore pot stimula măduva osoasă să producă mai multe trombocite. De obicei, această creștere dispare după tratarea afecțiunii de bază.
- Administrarea unor medicamente: corticosteroizii, adrenalina, chimioterapia cu vincristina sau acidul retinoic pot declanșa o creștere tranzitorie a plachetocritului. Acest efect este reversibil după întreruperea tratamentului, însă necesită monitorizare atentă.
Complicații pentru plachetocritul crescut
Un nivel ridicat al plachetocritului poate avea efecte grave asupra sănătății, influențând în special riscul de tromboze, complicațiile chirurgicale, evoluția sarcinii și sănătatea cardiovasculară. Severitatea manifestărilor depinde de gradul creșterii și de prezența altor afecțiuni asociate.
Un plachetocrit crescut favorizează formarea cheagurilor de sânge, ceea ce poate duce la:
- Tromboza venoasă profundă (TVP) - formarea cheagurilor în venele profunde, în special la nivelul membrelor inferioare.
- Embolie pulmonară - desprinderea unui cheag care ajunge la plămâni, provocând dificultăți respiratorii severe și risc de deces.
- Accident vascular cerebral (AVC) - obstrucția vaselor cerebrale, cu consecințe neurologice grave.
- Boala arterială periferică - afectarea circulației sângelui la nivelul membrelor inferioare, ducând la dureri și risc de necroză tisulară.
Pacienții cu afecțiuni cardiovasculare preexistente sunt mai predispuși la aceste complicații și necesită monitorizare riguroasă.
Impactul asupra intervențiilor chirurgicale
Pacienții cu plachetocrit crescut prezintă un risc crescut atât de tromboză intraoperatorie, cât și de sângerare excesivă, în funcție de cauza creșterii trombocitelor. Când creșterea plachetocritului este asociată cu o afecțiune secundară, tratamentul se concentrează pe gestionarea cauzei subiacente.
Terapii pentru controlul plachetocritului
Strategia terapeutică depinde de severitatea creșterii plachetocritului, prezența simptomelor și riscul de complicații trombotice. O abordare personalizată, sub supraveghere medicală, este esențială pentru prevenirea riscurilor și menținerea unei stări optime de sănătate.
- Hidroxiureea - un agent utilizat în bolile hematologice maligne și în drepanocitoză, destinat reducerii numărului de trombocite.
- Aspirina - recomandată pacienților cu risc trombotic ridicat datorită proprietăților sale antiagregante plachetare.
- Anagrelida - un medicament folosit în special pentru trombocitemia esențială sau în situațiile în care hidroxiureea nu este eficientă.
- Interferon alfa - o opțiune mai rar utilizată, datorită efectelor secundare semnificative, dar poate fi indicată în anumite cazuri specifice.
În cazul trombocitozei reactive, gestionarea bolii de bază (cum ar fi o infecție cronică, deficitul de fier sau inflamația sistemică) poate duce la normalizarea plachetocritului fără a fi nevoie de medicamente suplimentare.
Al treilea trimestru: Localizarea fătului și a placentei
Monitorizarea sarcinii în trimestrul al III-lea
Analizele efectuate pentru monitorizarea trimestrului al III-lea de sarcină oferă informații medicale despre schimbările survenite în corpul mamei și pot supraveghea diferite tipuri de infecții, atât ale sale cât și ale bebelușului. Streptococul de grup B face parte din flora bacteriană normală, colonizarea fiind de 10-30% în flora vaginală și tractul digestiv inferior (rect). Colonizarea vaginală indică contaminarea de la nivelul rectului. Faptul că viitoarele mame sunt purtătoare ale streptococului nu înseamnă însă că prezintă infecție sau boală. Proba se recoltează pe un tampon vaginal (sau rectal) cu efectuarea de culturi din probe prelevate, în vederea identificării streptococului de grup B. Aceasta are ca scop prevenirea transmiterii infecției la făt. Transmiterea agentului patogen la nou-născut se realizează vertical, în timpul travaliului și este favorizată de ruptura prematură a membranelor amniotice, cu 18 ore înaintea nașterii, cu febră în timpul travaliului sau travaliul prematur (înainte de 37 săptămâni). Statisticile arată că 1 din 19 bebeluși care dezvoltă o infecție cu Streptococ de grup B cu debut precoce, poate avea o evoluție gravă, cu complicații ce duc la deces sau, dintre supraviețuitori, 1 din 14 va avea o dizabilitate pe termen lung. Instituirea tratamentului adecvat și scăderea incidenței infecției la nou-născut este o consecință a evaluării gravidei în trimestrul III de sarcină, prin efectuarea unei culturi genitale de identificare a streptococului de grup B.
Diabetul gestațional (de sarcină) poate afecta femeia gravidă când sarcina este deja avansată, respectiv în a doua jumătate a acesteia. Diabetul gestațional (de sarcină) este definit ca fiind orice tip de intoleranță la glucoză care apare sau este identificat pentru prima dată în timpul sarcinii. Este foarte important să se depisteze această condiție, pentru a reduce atât complicațiile materne, cât și morbiditatea și mortalitatea perinatală (nașterea unui făt mort, macrosomie, hipoglicemie, hiperbilirubinemie, hipocalcemie, policitemie).
Hemograma în sarcina
Hemograma este o investigație esențială pentru femeile însărcinate deoarece permite descoperirea anemiilor, a infecțiilor acute sau cronice, a tulburărilor de coagulare precum și a altor boli hematologice; se efectuează imediat după confirmarea sarcinii și se repetă pe parcursul celor nouă luni de sarcină. Valorile parametrilor se pot modifica pe parcursul trimestrelor:
| Parametru | Trimestrul I | Trimestrul II | Trimestrul III |
|---|---|---|---|
| Hemoglobină | ↓ (cu 10%) | ↓/↓↓ (cu 10% sau 30%) | ↓/↓↓ (cu 10% sau 30%) |
| Hematocrit | ↓ (cu 10%) | ↓/↓↓ (cu 10% până la 30%) | ↓/↓↓ (cu 10% până la 30%) |
| VEM (Volum eritrocitar mediu) | Ø (scade cu 2%) | Ø (scade cu 2%) | Ø (scade cu 2%) |
| Număr eritrocite | ↓ (cu 10%) | ↓/↓↓ (cu 10% până la 30%) | ↓/↓↓ (cu 10% până la 30%) |
| Leucocite | ↑↑ (aprox. 30%) | ↑↑↑ (peste 31 - 100%) | ↑↑↑ (peste 31 - 100%) |
| Limfocite | Ø (scădere 2%) | Ø (scădere 2%) | Ø (scădere 2%) |
| Monocite | ↑↑↑ (până la 100%) | ↑↑↑ (până la 100%) | ↑↑↑ (până la 100%) |
| Neutrofile | ↑↑↑ (30 - 100%) | ↑↑↑↑ (peste 100%) | ↑↑↑↑ (peste 100%) |
| Glucoză serică (a jeun) | ↓↓ (scade cu 30%) | ↓↓ (scade cu 30%) | ↓↓ (scade cu 30%) |
| FT4 (Tiroxina liberă) | ↑ (creștere tranzitorie ușoară aprox. 20%) | ↓ (poate fi normală sau hipotiroidism) | ↓ (poate fi normală sau hipotiroidism) |
| TSH (Hormon de stimulare tiroidiană) | ↓ (mai mic decât la femeile negravide) | ↓ (poate fi mai mic de 0,03 mU/L) | ↓ (poate fi 0,13 mU/L) |
| Creatinină serică | ↓↓ (scădere aprox. 30%) | ↓↓ (scădere aprox. 30%) | ↓ (scădere în suspiciune de preeclampsie) |
| Transaminaze (GPT/ALT, GOT/AST) | ↓ (scădere 10%) | ↓ (scădere 10%) | ↓ (scădere 10%) |
| Feritină | ↓↓ (scade aprox. 30%) | ↓↓↓ (scade aprox. 31-100%, risc de anemie) | ↓↓↓ (scade aprox. 31-100%, risc de anemie) |
În trimestrul I de sarcină, numărul de eritrocite poate înregistra valori medii cu 10% mai mici decât în cazul femeilor negravide. Numărul de leucocite crește în mod natural în timpul sarcinii, leucocitoza fiind cauzată nu doar de existența unei infecții, ci și de stresul psihologic imprimat de existența unei sarcini. În primul trimestru leucocitele pot crește cu aprox. 30%. Valorile medii ale limfocitelor nu se modifică foarte mult, scăderea fiind doar de 2% în acest trimestru. Monocitele și neutrofilele cresc semnificativ.
În trimestrul II de sarcină, numărul de eritrocite poate înregistra valori medii cu 10% până la 30% mai mici decât în cazul femeilor negravide. Numărul de leucocite crește în mod natural în timpul sarcinii, în acest trimestru leucocitele putând depăși valorile normale cu 31 - 100%. Valorile medii ale limfocitelor nu se modifică foarte mult. Monocitele pot crește chiar 100%, iar numărul de neutrofile crește în mod natural, valorile înregistrând procente de creștere peste 100%. Valorile glicemiei scad în timpul sarcinii cu 30%. O valoare ușor scăzută a FT4 în trimestrul al doilea și/sau al treilea de sarcină poate fi normală sau poate reprezenta hipotiroidism. Valoarea TSH-ului poate fi afectată de hCG (human chorionic gonadotropin). În 95% din cazuri poate fi mai mic de 0,03 mU/L în primul și al doilea trimestru, și 0,13 mU/L în trimestrul al treilea de sarcină. În timpul trimestrului II de sarcină se observă o scădere a valorilor creatininei serice, cu aprox. 30%. Valorile transaminazelor (TGP și TGO) arată dacă ficatul funcționează normal, acestea scăzând cu 10%. Necesarul de fier crește semnificativ în acest trimestru de sarcină, gravida putând înregistra valori ale feritinei mai mici cu aprox. 31- 100%. Apariția anemiei este frecventă pe măsură ce sarcina progresează.
În trimestrul III de sarcină, valorile hemoglobinei și hematocritului pot scădea cu 10% sau chiar 30%. Numărul de eritrocite poate înregistra valori medii cu 10% până la 30% mai mici decât în cazul femeilor ce nu sunt însărcinate. Leucocitele cresc în mod natural, depășind valorile normale cu 31 - 100%. Limfocitele rămân relativ stabile. Monocitele pot crește chiar 100%, iar neutrofilele cresc peste 100%. Valorile glicemiei scad cu 30%. O valoare ușor scăzută a FT4 poate fi normală sau poate reprezenta hipotiroidism. Valoarea TSH-ului poate fi influențată de hCG. Valoarea sa poate fi de 0,13 mU/L în trimestrul III de sarcină. Dacă există suspiciune de preeclampsie, valoarea clearance-ului creatininei scade deoarece rinichii filtrează mai puțin creatinină din sânge. Nivelul leziunii renale poate fi estimat prin scăderea valorii clearance-ului creatininei. Monitorizarea este importantă pentru verificarea funcției renale. Valorile transaminazelor scad cu 10%.
Alte analize importante în sarcină
- Grup sanguin OAB și determinarea factorului Rh: Cunoscând grupele de sânge ale părinților se poate determina grupa sanguină posibilă a copilului. De asemenea, testul este important în cazul compatibilității în transfuzia de sânge. Incompatibilitatea de Rh are mare importanță în cazul sarcinii. Femeile cu Rh negativ, cu făt Rh pozitiv (factorul Rh fiind de proveniență paternă), ca urmare a pătrunderii hematiilor fetale în circulația maternă, pot sintetiza anticorpi anti-Rh.
- RPR (determinare reagină): poate diagnostica sifilisul.
- Ag HBs (screening): test de screening pentru detectarea Hepatitei cu Virus B.
- Anticorpi Anti - HCV: test de screening pentru detectarea Hepatitei cu Virus C.
- Anticorpi Anti - HIV 1+2: se poate diagnostica infecția cu HIV.
- Examen urină - biochimie și sediment urinar: dozare de albumină, glucoză, corpi cetonici - valori în limitele acceptate, în condiții de sănătate a gravidei; sediment urinar - cilindrii hialini și granuloși, celule epiteliale în limitele normale, fără cristale, levuri sau bacterii.
Monitorizarea regulată a sarcinii permite depistarea timpurie a problemelor de sănătate și inițierea tratamentului corespunzător al acestora, crescând astfel șansele unei sarcini normale și a nașterii unui copil sănătos.
tags: #indice #de #variatie #a #volumului #plachetar
