Sarcina este o perioadă minunată pentru viitoarea mamica, însă și deosebit de solicitantă.
Investigațiile de natură ecografică au rolul de a oferi atât medicilor, cât și viitoarei mamici, informații despre starea fătului, respectiv despre riscul ca acesta să sufere de anumune anomalii cromozomiale și alte tipuri de malformații.
Morfologiile fetale sunt investigații de natură imagistică (ecografii) realizate de specialiști, care au scopul de a monitoriza evoluția sarcinii și de a certifica dezvoltarea normală a fătului.
Drept urmare, cu ajutorul acestora pot fi identificate diferite patologii de care fătul ar putea suferi, în asociere cu rezultatele obținute și, după caz, cu alte investigații necesare (cum ar fi dublul test, amniocenteza și altele).
Testele sunt standardizate, fiecare tip de morfologie urmărind anumite aspecte relevante perioadei de gestație, cu identificarea structurilor prin ecografie și utilizarea unor „etaloane” conforme vârstei fătului.
Realizarea morfologiilor fetale pe perioada sarcinii nu este obligatorie, însă este recomandată, deoarece poate ajuta la preîntâmpinarea anumitor situații neplăcute.
Morfologia nu vizează, de altfel, doar fătul, ci și viitoarea mamica, putând releva riscul ca sarcina să decurgă într-un mod nedorit, cu posibile complicații asociate.
Ecografia de morfologie fetală trimestrul 2 se recomandă între săptămânile 16-20, deoarece în această perioadă pot fi vizualizate organele fătului, acestea fiind optim dezvoltate.
În perioada aceasta, poziția în uter permite vizualizarea eficientă a structurilor și parametrilor care ar putea indica dacă fătul suferă de un anumit tip de malformație.
Rezultatele ecografiei de morfologie fetală trimestrul 2 permit depistarea cu acuratețe a diferitelor tipuri de anomalii care pot interesa peretele abdominal sau absenta encefalului.
În funcție de caz, rezultatele de morfologie fetală trimestrul 2 pot indica riscul de malformații, anomalii, caz în care sunt necesare investigații suplimentare, cum ar fi amniocenteza.
Rezultatele ecografiei de morfologie fetală trimestrul 2 pot fi corelate și cu efectuarea testelor suplimentare, atunci când este cazul, cum ar fi triplul test.
Acesta evaluează riscul de a dezvolta malformații congenitale, dar nu reprezintă o metodă de diagnostic.
Efectuarea ecografiei de morfologie fetală trimestrul 2 este esențială pentru a se depista în timp util prezența anumitor anomalii și/sau riscuri, astfel încât să se intervină în mod specific.
Acest tip de test este necesar și pentru viitoarea mamica, deoarece apreciază structurile cu importanță vitală în menținerea, evoluția și dezvoltarea sarcinii.
Orice abatere structurală, morfologică sau funcțională poate indica o complicație a sarcinii, chiar dacă riscul de avort spontan scade după primul trimestru de sarcină.
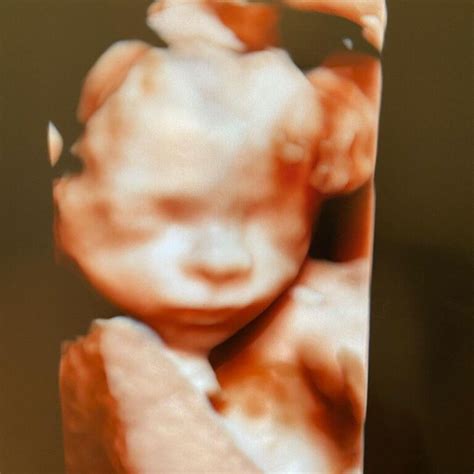
Ecografia de morfologie fetală trimestrul 2 reprezintă o etapă importantă în sarcină, întrucât în acest moment poate fi aflat cu precizie, la solicitarea părinților, și sexul copilului.
Rezultatele ecografiei de morfologie fetală trimestrul 2 în ceea ce privește anumite afecțiuni și patologii ar trebui corelate și cu factorii de risc asociați stării mamei.
În cazul în care rezultatul ecografiei de morfologie fetală trimestrul 2 indică o potențială boală sau afecțiune, este calculat prognosticul acesteia și, bineînțeles, i se explică mamei.
În funcție de tipul acesteia, pot fi necesare investigații suplimentare, cum ar fi o amniocenteză, precum și teste necesare certificării și diferențierii diagnosticului.
Investigația este de natură imagistică, neinvazivă, realizându-se cu ajutorul unui aparat US (cu ultrasunete).
Acestea nu dăunează fătului și permit vizualizarea cu acuratețe a structurilor care prezintă interes.
Da, acesta este momentul oportun pentru a afla cu acuratețe sexul bebelușului dumneavoastră.
Rezultatele obținute în urma ecografiei de morfologie fetală trimestrul 2 pot indica și numărul de bebeluși.
Amniocenteza: O Investigație Cheie în Diagnosticul Prenatal
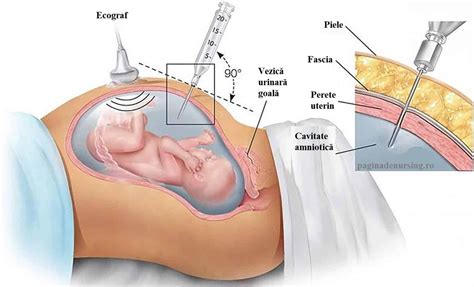
Amniocenteza este o procedură medicală invazivă utilizată pentru a obține o mostră de lichid amniotic, care înconjoară fătul în timpul sarcinii.
Acest lichid conține celule fetale care pot fi analizate pentru a detecta o varietate de anomalii cromozomiale și genetice.
Investigația este de natură imagistică, neinvazivă, realizându-se cu ajutorul unui aparat US (cu ultrasunete).
Rezultatele ecografiei de morfologie fetală trimestrul 2 pot indica riscul de malformații, anomalii, caz în care sunt necesare investigații suplimentare, cum ar fi amniocenteza.
Farmaciștii Catena recomandă Test pentru detectarea scurgerilor de lichid amniotic BARZA.
Riscul de scurgeri de lichid amniotic este mai mare decât normalul în perioada de 48 de ore de după testele de amniocenteză sau la constatarea unei umeziri de cauză neidentificată, sau la femeile care au un istoric de rupere prematură a membranelor.
Barza Amniotest este simplu de utilizat și interpretat, obții rezultatul imediat prin examinarea benzii indicatoare.
În aproximativ 50% dintre cazurile de avort spontan se consideră că pierderea unei sarcini s-ar datora anomaliilor cromozomiale ale fătului.
Este cea mai frecventă cauză a unui avort spontan ce are loc în primul trimestru de sarcină.
În cele mai multe dintre cauze, este mult prea devreme pentru a putea determina cauza exactă a anomaliei, dar se consideră că este de natură numerică.
Dacă rezultatul ecografiei de morfologie fetală trimestrul 2 indică o potențială boală sau afecțiune, este calculat prognosticul acesteia și, bineînțeles, i se explică mamei.
În funcție de tipul acesteia, pot fi necesare investigații suplimentare, cum ar fi o amniocenteză, precum și teste necesare certificării și diferențierii diagnosticului.
Diagnostic Prenatal și Monitorizarea Sarcinii
Examenul ecografic reprezintă o metodă de elecție în urmărirea modificărilor pe care le suferă endometrul în diverse perioade ale vieții, având un rol important în diagnosticul și tratamentul infertilității, în diagnosticul modificărilor anatomice locale și în depistarea precoce a stărilor precanceroase.
Alegerea metodei de investigare a endometrului, fie prin abord transvaginal, considerat cel mai fidel, fie prin abord transabdominal, trebuie făcută în funcție de contextul clinic ce susține oportunitatea examinării.
Datele obținute permit completarea acestei metode de investigare cu explorarea histeroscopică sau cu alte metode de imagistică de tipul RMN sau al histerosalpingografiei cu substanță de contrast, selecționând cazurile ce impun controlul biopsic al cavității uterine.
Un rol important îi revine asocierii explorării standard cu ecografia 3D și 4D completată cu ultrasonografie power Doppler.
Rezultatele obținute permit evaluarea receptivității endometrului la tratamentul infertilității.
Obiectivul principal al monitorizării intrapartum îl constituie identificarea momentului de apariție a hipoxiei fetale.
Ecografia Doppler constituie o metodă neinvazivă de evaluare a fluxurilor sangvine feto-placentare.
Valoarea indicelui de pulsatilitate (IP) la nivelul arterelor uterine crește în cursul contracțiilor uterine.
Se constată o reducere cu 40-60% a vitezei fluxului de sânge pentru o presiune intrauterină de 60 mmHg.
Fluxul diastolic poate deveni nul la o presiune intrauterină de 80 mmHg.
Fluxurile vasculare la nivelul arterelor ombilicale nu se modifică în raport cu dinamica uterină, aspect care confirmă schimbul permanent feto-placentar în cursul travaliului.
În cazul suferinței fetale intrapartum, valoarea IP ombilical crește.
La nivelul arterei cerebrale medii se constată o creștere a IP în timpul contracțiilor uterine, creștere care este explicată prin presiunea exercitată asupra craniului fetal.
În contextul suferinței fetale intrapartum, valoarea IP cerebral scade.
Alte situsuri de explorare a circulației fetale în timpul travaliului care pot fi evaluate sunt: artera aortă, artera vertebrală, ductul venos.
EUROCAT (Registrul European de Supraveghere a Anomaliilor Congenitale) raportează un procent cuprins între 39% și 90% a ratei de detecție prenatală a defectelor structurale fetale, în funcție de experiența centrelor de diagnostic prenatal.
1. Anomalii clar patogenice, incompatibile cu viața (de exemplu, anencefalia, hidrocefalia, HLHS, pentalogia Cantrell, displazia tanatoforică etc.).
2.
3.
1.
2.
Introducere.
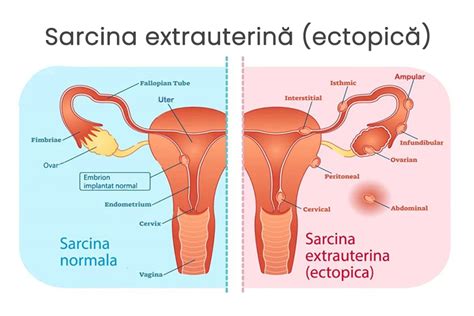
Sarcina ectopică post-histerectomie reprezintă o situație extrem de rară, diagnosticul imagistic reprezentând o adevărată provocare în aceste cazuri atipice.
Materiale şi metodă.
Prezentăm experiența noastră în diagnosticul imagistic al unui caz atipic de sarcină ectopică post-histerectomie de hemostază efectuată în urmă cu opt ani, pacienta adresându-se serviciului nostru acuzând dureri pelviene și metroragii de aproximativ șapte zile.
Managementul diagnostic imagistic a cuprins explorare ecografică, rezonanță magnetică și explorarea laparoscopică în corelație cu diagnosticul paraclinic.
Rezultate.
Managementul multidisciplinar a permis un diagnostic corect și la timp al acestui caz atipic, înaintea dezvoltării complicațiilor cu potențial vital.
Concluzii.
Objectives.
To assess the PI through UA and MCA and to assess the CPR in fetuses with SUA after 21 weeks of gestation.
To identify if differences in measurement could change the significance/interpretation and potentially the case management.
Method.
A retrospective observational study identified patients with SUA from fetuses examined between 15.11.2011 and 25.02.2018 by single operator.
Fetuses with structural or chromosomal abnormalities were excluded from the study.
We analyzed the measured UA’s and MCA’s PI and calculated CPR for fetuses examined with a gestational age between 20 and 38 weeks by transforming it to MoM and calculating the mean MoM for this group of patients.
Results.
There were 4218 distinct patients and 57 fetuses with SUA (1.35% SUA) and the gestational age at the exam was between 21 and 38 weeks.
Ten fetuses were excluded for other associated abnormalities.
Forty-seven cases were analyzed.
UA PI was transformed into MoM.
Mean MoM PI for SUA was 0.9 while mean MoM for MCA PI was 0.93.
Calculating CPR MoM resulted in a mean of 1.01.
Conclusions.
Vasodilatation in SUA is a reasoned adaptation consequence to compensate for diminished bloodflow vascular section.
This is proven through the reduction in expected PI in SUA by 10%.
In order to maintain the blood/bloodflow in fetal territory, a proportional response within fetal cardiovascular system is observed with reduction in expected MCA PI by 7%.
Balanced vasodilatation appears to be the rule for otherwise normal fetuses with SUA.
When interpreting and making clinical decision based on individual values either for SUA PI or MCA PI compared with nomograms established for normal fetuses, one should take into account the 10% bias due to adaptive balanced vasodilatation in fetuses with SUA.
1.
2.
Objectives.
To assess the correspondence of PI and PSV measurements between the proximal and distal MCAs relative to probe in fetuses after 20 weeks of gestation.
To identify if the site measurement differences could change the significance/interpretation and potentially the case management.
Method.
A multicenter, multioperator snapshot observational study between February and May 2018 regarding MCA’s PI and PSV measurements, using sonographic automated trace method, for both proximal and distal MCAs relative to the probe, in 149 consecutive fetuses with gestational age between 20-38 weeks.
The difference in values and absolute percentage for each pair of proximal-distal measures, mean delta for all measures and mean percentage delta were calculated for PI and for PSV.
Each fetus represents its own control for cofounders.
Results.
The gestational age distribution within study group was unbalanced, most of our patients being in 32-38 weeks of gestation.
For MCA’s PI, the difference range was 0-37.93%.
For MCA’s PSV, the difference range was 0.11-58.64%.
MCA’s PI mean percentage delta was 10.7% and MCA’s PSV mean percentage delta was 11.47%.
MCA’s PI and PSV mean values delta were close to 0 (-0.00778 and -0,44) for the entire group.
We found eight cases (5.3%) where the difference in MCA’s PSV could change the clinical interpretation.
Conclusions.
Inferring our results at populational level, one could interpret that there is no difference since mean values delta were close to 0.
Indeed, it seems that measuring systematically either proximal or distal MCA will result in the same mean/distribution across gestational age.
On the other hand, substituting parts/subgroups/individual values of measurements will not lead to the same result.
This is evidenced when absolute values and percentages of differences are considered as in our present study, and when both measurements of the same fetus are compared.
Considering the distal MCA measurement (when addressing the proximal MCA is more difficult) will generate a bias (not accounted for clinical use in present practice), this has the potential to change the interpretation and patient management.
1.
2.
Introducere.
Elastografia este o tehnică imagistică ce apreciază rigiditatea structurilor și care este complementară ultrasonografiei convenționale.
Metoda elastografică are în prezent o largă utilizare în evaluarea leziunilor mamare, tiroidiene și prostatice.
Scopul acestui studiu este de a evalua utilitatea elastografiei în timp real în analiza țesutului cervical normal, precum și a leziunilor preneoplazice și neoplazice ale colului uterin.
Materiale și metodă.
Au fost incluse în studiu 28 de paciente, repartizate în trei grupuri, după cum urmează: grupul A - fără leziuni ale colului uterin (n=10), grupul B - displazie col uterin (n=10), grupul C - neoplasm de col uterin (n=8), confirmate prin biopsie și analiză anatomopatologică.
Au fost realizate 28 de dispozitive identice din silicon de adiție, cu dimensiuni de 35/10/10 mm, care au fost considerate reper al rigidității în evaluarea colului uterin.
S-a realizat ecografie bidimensională cu sondă endovaginală pentru identificarea și reperarea colului uterin și a dispozitivului din silicon, poziționat în proximitatea colului, urmată de elastografie în timp real.
S-a calculat raportul de dislocare (Strain Ratio; SR) între colul uterin și dispozitivul din silicon.
Analiza datelor a fost realizată utilizând programul SPSS 16.0.
Au fost comparate rezultatele SR din cele trei grupuri.
Pentru fiecare pacientă, s-a considerat media a 10 determinări consecutive ale SR.
Rezultate şi concluzii.
Analiza datelor a indicat diferențe semnificative (p<0,05) ale SR între toate cele trei grupuri, cu cele mai mici valori ale SR în grupul A și cele mai mari valori pentru grupul C.
În concluzie, elastografia în timp real, realizată cu sonda endovaginală, utilizând un dispozitiv din silicon ca reper, este o tehnică utilă în evaluarea rigidității colului uterin.
Nodul adevărat de cordon ombilical poate fi găsit la 0,3-2,1% din totalul sarcinilor.
Această situație pare să se întâlnească mai frecvent în cazul multiparității, sarcinii gemelare monoamniotice, sexului bărbătesc, polihidramniosului, diabetului gestațional, fătului mic și al cordonului ombilical lung.
Însă aceleași situații determină mai des apariția circularelor de cordon.
Nodul adevărat de cordon pare să fie asociat cu o rată mai mare a mortalității fetale față de populația obstetricală generală și poate provoca un model de ritm cardiac anormal pe cardiotocogramă, care de multe ori duce la operație cezariană.
Este neobișnuit ca un nod să se strângă, mai ales înainte de debutul travaliului.
În prezent, echipamentele moderne de ultrasonografie permit identificarea unui nod adevărat de cordon, chiar dacă este posibil ca acesta să treacă neobservat la scanarea de rutină.
Circularele unice ale cordonului ombilical sunt întâlnite la 20-33% din sarcinile normale, mai rare fiind circularele duble (2,5-8,3%) sau multiple (0,5%).
Rezultatul nașterii nu este de obicei afectat, exceptând unele cazuri cu circulare multiple.
Având în vedere rezultatele nașterii, dar și frecvența crescută, circulara de cordon trebuie să fie considerată mai degrabă un eveniment fiziologic.
Prezența circularei sau circularelor de cordon nu este în mod uzual asociată cu alterări ale oxigenării fetale.
Tehnologia avansată oferă posibilitatea de a vizualiza tot mai detaliat structurile obstetricale.
Din punctul de vedere al beneficiului, există autori care s-au întrebat dacă în unele cazuri nu vedem totuși prea multe.
1.
2.
Volvulusul intestinal fetal reprezintă o patologie rară dar amenințătoare de viață, cu grade diferite de severitate și evoluție.
Prezentăm o revizuire a literaturii de specialitate cu privire la patogeneza și diagnosticul volvulusului fetal pornind de la cazul unei paciente cu sarcină de 35 de săptămâni care s-a prezentat la camera de gardă a Spitalul Universitar de Urgență din București pentru CUD și metroragie.
La evaluarea ecografică s-a evidențiat ascită fetală voluminoasă, izolată, iar nașterea s-a produs ulterior prin operație cezariană ST de urgență.
Puncția abdominală a relevat lichid brun-închis, iar nou-născutul a fost transferat într-un serviciu de chirurgie pediatrică și supus unei laparotomii exploratorii de urgență, cu rezecție intestinală secundară.
Introducere.
Cordonul ombilical reprezintă o componentă importantă a unității funcționale feto-placentare, cu rol major în oxigenarea fetală.
Diagnosticul prenatal al anomaliilor de cordon ombilical ajută la anticiparea unei suferințe fetale hipoxico-ischemice perinatale și poate ghida atitudinea privind continuarea sau terminarea sarcinii în funcție de gravitatea suferinței fetale.
Materiale.
Anomaliile cordonului ombilical sunt de două feluri: anomalii de inserție și anomalii morfologice.
Inserția velamentoasă de cordon ombilical se asociază frecvent cu placenta praevia și are risc crescut de dezlipire de placentă și chiar decese fetale.
Vasa praevia este asociată cu inserția velamentoasă de cordon ombilical.
Neidentificarea prenatală a acestei entități poate evolua fatal în peste 50% din cazuri.
Aceste anomalii pot fi diagnosticate ecografic.
De aceea, examinarea cordonului ombilical este o componentă importantă a sonografiei obstetricale.
Anomaliile cordonului ombilical pot fi izolate, dar uneori ele se asociază cu aneuploidii sau alte anomalii fetale.
De aceea, în cazul în care le decelăm, este indicată ecografia țintită pentru a evalua prezența anomaliilor fetale asociate.
Concluzii.
Patologia de cordon ombilical poate fi diagnosticată prin examinare ecografică în trimestrele doi și trei de sarcină.
Pe măsură ce structurile fetale și cele placentare se dezvoltă, rețeaua lor vasculară devine mai pronunțată.
Prin urmare, pe timpul sarcinii este posibilă observarea a trei unități separate și totuși unite: circulația maternă, placentară și fetală.
Partea maternă a circulației placentare este reprezentată de arterele uterine și de ramurile acestora, care se ramifică până la placa deciduală a placentei.
Cu ajutorul ecografiei Doppler se poate identifica și caracteriza, chiar din trimestrul I de sarcină, fluxul vascular de la nivelul arterei uterine, arterelor arcuate, radiale, precum și de la nivelul arterelor spiralate.
Placenta este organul unde se întâlnesc două sisteme circulatorii perfect distincte: unul deschis - matern și altul închis - fetal.
În nicio parte a placentei nu există o comunicare directă între sângele matern și cel fetal.
Aceste evenimente pot fi studiate cu acuratețe prin ecografia 2D, 3D color sau power Doppler.
Analiza Doppler pulsat arată două tipuri de unde obținute din spațiul intervilos: unda pulsatilă arterială și flux venos continuu.
Trimestrul I de sarcină permite evaluarea circulației fetale la diferite niveluri: circulația ombilicală, vasele arteriale periferice (aorta descendentă, vasele intracerebrale), cordul, structuri venoase (vena cavă inferioară, ductul venos).
Circulația ombilicală este prezentă începând de la șase săptămâni...
Ecografia fetală în trimestrul al doilea de sarcină
Echipa medicală a Secției Clinice Obstetrică Ginecologie I include medici primari și specialiști dedicați îngrijirii gravidelor și femeilor cu afecțiuni ginecologice.
Secția dispune de 71 de paturi, dintre care 51 pentru obstetrică și 20 pentru ginecologie, abordând atât sarcini fiziologice, cât și cazuri complexe de infertilitate.
Echipa medicală a Secției Clinice Obstetrică Ginecologie III, cu 74 de paturi (54 pentru obstetrică și 20 pentru ginecologie), oferă servicii medicale specializate pentru diagnostic prenatal, contracepție și managementul afecțiunilor ginecologice inflamatorii și neinflamatorii.
Andrei Cioată, absolvent al Facultății de Biologie „Alexandru Ioan Cuza” din Iași, cu specializarea Biochimie, și al unui master în Laborator Medical, a studiat și la Facultatea de Medicină și Farmacie „Grigore T. Popa” din Iași, specializarea Medicină Generală, optând ulterior pentru cercetare și înțelegerea științifică a fenomenelor biologice.
Scopul prezentării este de a readuce la suprafață aspectele predictive oferite de dozarea alfo-feto-proteinei (AFP).
Pornind de la piramida de screening prenatal, care cu ajutorul markerilor biochimici predictivi din trimestrul I oferă un traseu al evoluției sarcinii pe parcursul următoarelor două trimestre și în special pentru trimestrul al treilea, am încercat să cobor unul dintre markerii specifici trimestrului al doilea în trimestrul întâi și astfel să îi demonstrez utilitatea în predicția aneuploidiilor, a defectelor de tub neural, a restricției de creștere uterină, a nașterii premature și a morții fetale intrauterine.

Riscuri și Complicații în Sarcină
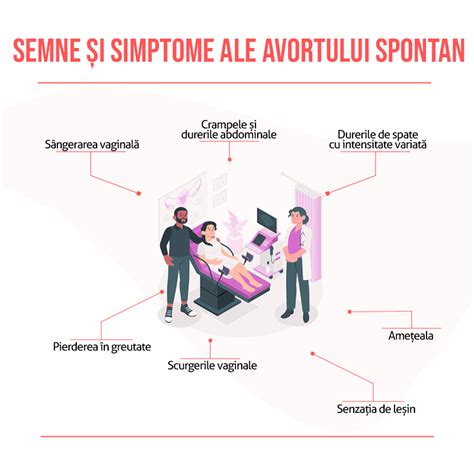
Avortul spontan definește pierderea sarcinii la mai puțin de 20 de săptămâni de gestație.
Datele epidemiologice indică faptul că un avort spontan reprezintă cea mai frecventă formă de pierdere a unei sarcini: se estimează că până la 26% dintre sarcini se termină cu un avort spontan, peste 10% din sarcinile recunoscute clinic având aceeași evoluție nedorită.
Riscurile de avort spontan scad după 12 săptămâni de gestație, iar 80% dintre pierderile timpurii ale unei sarcini au loc în primul trimestru.
Termenul de „avort spontan” este unul colocvial, pentru a se putea astfel evita asocierea cu „avortul provocat”.
Apariția unui avort spontan este deosebit de sensibilă pentru cuplurile care își doresc copii.
Mai mult decât pierderea sarcinii, poate fi vorba și despre probleme ulterioare de cuplu, cu creșterea riscului de a dezvolta tulburări psihice, depresie, anxietate și neînțelegeri între parteneri.
Însă, dincolo de factorii de risc care nu pot fi evitați sau gestionați, există și moduri viabile prin care se poate reduce riscul de avort spontan.
Un avort spontan definește pierderea intempestivă a unei sarcini.
Avort pierdut: există sângerare vaginală și o oarecare trecere de țesut sau produse rezultate în urma concepției.
Avorturile spontane sunt deosebit de frecvente, de fapt, dar ridică repercursiuni dintre cele mai greu de gestionat: sentimente de vinovăție, furie, teamă pentru viitoarele sarcini.
Este o situație traumatizantă pentru ambii parteneri, deseori fiind necesar ajutor de specialitate.
Semnele unui avort spontan variază și pot fi confundate cu complicații sau simptome obișnuite ale unei sarcini normale.
Ecografia reprezintă „standardul de aur” în ceea ce privește diagnosticarea unui avort spontan.
Cea mai importantă determinare atunci când se evaluează o pacientă care prezintă simptome și manifestări este dacă, într-adevăr, se poate vorbi despre o pierdere reală, o sarcină ectopică sau de o sarcină viabilă, însă cu complicații.
În ceea ce privește sfaturile de prevenție, cel mai important este evitarea factorilor de risc.
Dat fiind faptul că multe cazuri se datorează anomaliilor cromozomiale ale fătului, nu poate fi vorba de niciun fel de modalitate de prevenție.
Dacă manifestați simptomele specifice avortului spontan, nu ezitați să contactați medicul.
Este foarte important să se intervină în timp util, în special dacă produsul de concepție pare a fi încă la nivelul colului uterin.
Complicațiile unui avort spontan pot presupune: avort septic, retenția produselor de concepție, laceratie cervicală (ruperea colului uterin), hematometru (acumularea de sânge în cavitatea uterină), coagulare intravasculară diseminată.
Contrar unor speculații, activitățile de rutină, cum ar fi alergatul, practicarea exercițiilor fizice, întreținerea de raporturi sexuale și munca zilnică, însă cu condiția de a nu fi expusă la substanțe chimice sau radiații dăunătoare, nu cresc riscul de avort spontan.
Introducere.
Sarcina ectopică post-histerectomie reprezintă o situație extrem de rară, diagnosticul imagistic reprezentând o adevărată provocare în aceste cazuri atipice.
Materiale şi metodă.
Prezentăm experiența noastră în diagnosticul imagistic al unui caz atipic de sarcină ectopică post-histerectomie de hemostază efectuată în urmă cu opt ani, pacienta adresându-se serviciului nostru acuzând dureri pelviene și metroragii de aproximativ şapte zile.
Managementul diagnostic imagistic a cuprins explorare ecografică, rezonanţă magnetică și explorarea laparoscopică în corelație cu diagnosticul paraclinic.
Rezultate.
Managementul multidisciplinar a permis un diagnostic corect și la timp al acestui caz atipic, înaintea dezvoltării complicațiilor cu potenţial vital.
Concluzii.
Secția Clinica Obstetrică Ginecologie I - 71 paturi - acuțidin care:Obstetrică 51 paturiGinecologie 20 paturi
Secția Clinica Obstetrică Ginecologie III - 74 paturi - acuțidin care:Obstetrică 54 paturiGinecologie 20 paturi
| Secție | Total Paturi | Obstetrică | Ginecologie |
|---|---|---|---|
| Clinica Obstetrică Ginecologie I | 71 | 51 | 20 |
| Clinica Obstetrică Ginecologie III | 74 | 54 | 20 |
tags: #ioan #cuza #amniocenteza
