Cordonul ombilical reprezintă legătura între mamă și fătul în curs de dezvoltare. Una dintre caracteristicile definitorii ale tuturor mamiferelor este prezența cordonului ombilical. La om, cordonul ombilical este, în general, tăiat după naștere. Cu toate acestea, majoritatea mamiferelor, lipsite atât de echipament chirurgical, cât și de dexteritatea de a-l gestiona, au modalități alternative de a trata cordonul ombilical. Unele mamifere îl mestecă.
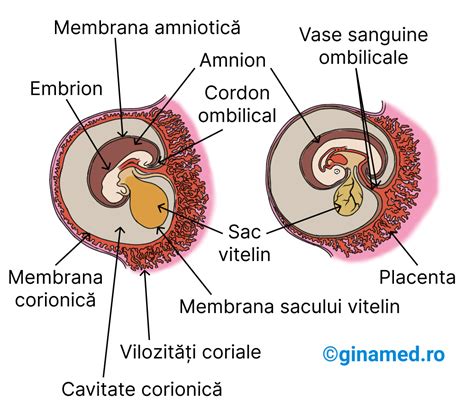
Cordonul ombilical apare în săptămâna a 5-a de sarcină. Cordonul ombilical crește odată cu înaintarea sarcinei și de obicei are aproximativ aceeași lungime ca și fătul, ajungând în luna a noua să măsoare în jur de 60 cm. Cordonul ombilical are o structură rigidă cu un strat exterior de mușchi neted și un strat interior care conține un fluid gelatinos numit gelatina Wharton. Cordonul ombilical ajunge la făt prin abdomen și se transformă în două ramuri: una se alătură venei porte hepatice în ficat, iar cealaltă se conectează la inimă prin vena cava inferioară.
Cordonul ombilical are trei funcții separate. În primul rând, servește ca sursă de sânge pentru nou-născut. Acest lucru este deosebit de important pentru că fătul este incapabil să respire (neavând nici plămâni funcționali, nici o sursă de oxigen) și astfel îi permite fătului să obțină oxigenul de care are nevoie pentru a trăi. Deoarece fătul nu are cum să consume alimente, cordonul ombilical servește și ca sursă de nutrienți, inclusiv calorii, proteine, grăsimi, precum și vitamine și minerale.
Cordonul ombilical este format din 3 vase de sânge : două artere ce duc sânge neoxigenat de la făt înspre placentă și o venă ce aduce sânge oxigenat la făt. Vena ombilicală merge până la ficatul fătului, unde se împarte în două. O parte a venei furnizează sânge către vena porală hepatică, care furnizează sânge către ficat. Sângele din cordonul ombilical, care poate fi extras odată ce placenta a fost expulzată, este bogat în celule stem care pot fi folosite pentru a trata multe tulburări de sânge și imunologice, precum și unele tipuri de cancer.
În timpul vieții intrauterine, copilul stă în uterul mamei. Acesta este conectat prin intermediul cordonului ombilical la placentă, care, la rândul ei, este atașată de peretele uterului. Placenta se formează între săptămâna a patra și luna a patra a sarcinii. Cordonul ombilical conține două artere și o venă. Prin intermediul acestuia copilul nu doar primește oxigen și nutrienți, ci și elimină "deșeurile", cum este dioxidul de carbon. Plămânii nu sunt folosiți pe perioada gestației, deși fătul, în apropierea nașterii, începe să exerseze mișcări specifice respirației. În timpul gravidității, atunci când mama respiră, oxigenul este extras de plămânii acesteia, este transmis în organism prin intermediul neobositei pompe care este inima, o parte din acesta ajungând la placentă. Circulația sanguină a copilului este independentă de cea a mamei. Singurul loc de intersectare este placenta.
Placenta este un organ temporar care face conexiunea între mama și copil. Placenta se dezvoltă în uter în timpul sarcinii, jucând un rol-cheie în hranirea și furnizarea de oxigen către făt, precum și în îndepărtarea reziduurilor. Acest organ este atașat de peretele uterului, din care iese cordonul ombilical al bebelușului. Placenta se formează după ce ovulul fertilizat se implantează în uter, în aproximativ 7 până la 10 zile după concepție. Placenta preia producția de hormoni până la sfârșitul primului trimestru de sarcină (primele 12 săptămâni de sarcină). Până atunci, corpul galben (corpul luteal) se ocupă în cea mai mare parte de producția de hormonilor.
Placenta este conectată la bebeluș printr-o structură de forma unui tub, care se numește cordon ombilical. Prin cordonul ombilical, placenta furnizează oxigen și substanțe nutritive fătului aflat în curs de dezvoltare. Placenta este atașată de peretele uterului. De cele mai multe ori, placenta se atașează de partea superioară, laterală, din față sau din spate a uterului. În rare cazuri, placenta se poate atașa în zona inferioară a uterului. Când se întâmplă acest lucru, placenta poate bloca pasajul care leagă uterul de vagin, numit colul uterin. Dacă placenta se află în apropierea deschiderii colului uterin, anomalia este cunoscută ca placenta joasă. Placenta se mișcă deoarece uterul se extinde pe măsură ce evoluează sarcina și fătul. Pentru a afla în ce loc se află placenta la nivelul uterului, furnizorul de asistență medicală efectuează o ecografie anatomică în jurul săptămânii 20 de sarcină. În timpul acestei ecografii, medicul determină dacă poziția acesteia poate cauza complicații.
Placenta arată ca un disc de țesut denivelat, bogat în vase de sânge. Cea mai mare parte a țesutului placentar matur este alcătuit din vase de sânge. Placenta cântărește între 500 și 600 de grame, având un diametru de 15 - 20 cm.
Placenta poate fi afectată de mai multe probleme medicale, dintre care unele pot stârni motive de îngrijorare printre medici. De cele mai multe ori, problema este cauzată de poziția acestui organ. Această afecțiune apare atunci când placenta se formează parțial sau total spre capătul inferior al uterului, cum ar fi colul uterin, și nu mai aproape de partea superioară a acestuia. În cazurile de placentă praevia completă, orificiul intern (adică deschiderea de la uter la vagin) este complet acoperit de placentă. Placenta praevia afectează aproximativ 1 din 200 până la 250 de sarcini, iar factorii de risc ai acestei probleme sunt fumatul, nașterea anterioară prin cezariană, avortul, alte intervenții chirurgicale de la nivelul uterului și vârsta mai înaintată a mamei, printre altele.
Placenta accreta apare atunci când placenta se dezvoltă prea adânc în peretele uterin, fără a pătrunde în mușchiul uterin (miometru), problema apărând de obicei în trimestrul trei de sarcină. Placenta accreta este o anomalie relativ rară - apare la 1 din 2.500 de sarcini. Această afecțiune este mai frecventă în rândul fumătoarelor și al celor cu vârsta maternă mai înaintată, precum și al celor cu antecedente de operații sau de nașteri prin cezariană. Placenta accreta poate apărea în același timp cu placenta praevia. În timpul nașterii, această afecțiune poate duce la complicații grave, cum ar fi hemoragia și șocul. În trecut, histerectomia (adică îndepărtarea uterului unei femei) a fost metoda tradițională de tratare a problemei.
Reprezentând 15% până la 17% dintre cazurile de placentă accreta, această afecțiune apare atunci când placenta se dezvoltă în peretele uterin și pătrunde în miometru. Nașterea este grav afectată în asemenea cazuri, deoarece această anomalie poate duce la hemoragie severă, din cauza reținerii placentei în organism. Placenta percreta, un alt tip de placentă accreta, este o anomalie în care placenta străpunge complet mușchiul uterin și poate să afecteze organele adiacente. Ba mai mult, poate începe să se dezvolte în organele din jur, cum ar fi vezica urinară sau colonul. Placenta percreta apare în 5% dintre cazurile de placentă accreta.
Dintr-o serie de motive, în acest caz, placenta nu poate oferi suficientă hrană fătului. Sângerarea vaginală reprezintă cel mai frecvent semn al unei probleme la nivelul placentei. Nu toate femeile însărcinate se confruntă cu sângerări, așa că este important ca acestea să discute despre semne și simptome cu furnizorul de asistență medicală.
După naștere, medicul va secționa cordonul ombilical. Bontul se va usca treptat și va cădea în maxim 3 săptămâni. După naștere medicul ligaturează (leagă provizoriu) și secționează cordonul la aproximativ 2 -2,5 cm de abdomenul copilului, aplicând o clemă sterilă. Astfel, fătul este separat de placentă. Ceea ce rămâne din cordonul ombilical, bontul (buricul), se usucă treptat și devine brun-negricios și dur. După secționare, bontul ombilical se lasă liber, nu se pansează, se șterge cu comprese sterile îmbibate în alcool sanitar (sau alcool alb de 70 grade). Toaleta ombilicală se face de câteva ori pe zi. Când bontul cade, în zona de unde s-a desprins rămâne o mică plagă roșiatică ce se vindecă în câteva zile. Uneori, zona e acoperită de o mică crustă, sau, local, poate să existe o secreție seroasă sau o sângerare redusă. Granulomul ombilical se întâlnește destul de des la nou-născuți. Granulomul arată ca un nodul mic, de culoare roz, neacoperit de piele, și apare din cauza cicatrizării deficitare după căderea bontului ombilical. Granuloamele persistente și cele care irită necesită tratament cu nitrat de argint. Bontul ombilical poate constitui o poartă de intrare a microbilor în organismul bebelușului.
La scurt timp după naștere, nou-născutul începe să respire și să își asigure singur oxigenul. După naștere, cordonul este tăiat.
Circulara de cordon ombilical este situația în care acest cordon este înfășurat o dată sau de mai multe ori fie la nivelul gâtului fătului, fie în alte părți ale corpului. Această situație poate fi periculoasă dacă este vorba despre o naștere nesupravegheată de medici specialiști. Circulara de cordon ombilical este destul de des întâlnită, în special în jurul gâtului. Aproximativ 25% din cazuri se confruntă cu această problemă.
Circulara de cordon ombilical, numită și circulară de cordon pericervicală, este fenomenul în care cordonul ombilical este înfășurat în jurul gâtului fătului. Cordonul ombilical este responsabil de furnizarea de oxigen și nutrienți de care fătul are nevoie pentru a se dezvolta în timpul sarcinii, precum și de îndepărtarea deșeurilor. Cordonul ombilical înfășurat în jurul gâtului copilului poate apărea în timpul sarcinii, travaliului sau al nașterii. Un cordon ombilical poate trece o dată sau de mai multe ori în jurul gâtului copilului, iar buclele pot fi libere sau strânse. Circulara de cordon ombilical este o situație destul de frecventă, cu aproximativ 1 din 3 copii născuți cu cordonul înfășurat în jurul gâtului.
S-a demonstrat faptul că mișcările pe care le face copilul înainte de a se naște sunt cea mai frecventă cauză a circularei de cordon ombilical. De asemenea, este mai probabil ca un cordon ombilical să fie înfășurat în jurul gâtului copilului în sarcina multiplă (gemeni, tripleți, etc.), dacă există lichid amniotic în exces sau/și cordonul ombilical este deosebit de lung. Cercetările au arătat, de asemenea, că, cu cât copilul rămâne mai mult în uter, cu atât este mai mare șansa ca acesta să se nască cu cordonul ombilical înfășurat în jurul gâtului. S-a observat și că bebelușii de sex masculin se nasc mai frecvent cu circulară de cordon ombilical în comparație cu bebelușii de sex feminin.
Cordonul ombilical sănătos este protejat în mod normal de gelatina Wharton, care îl menține fără noduri, astfel încât bebelușul să fie în siguranță, indiferent cât de mult se mișcă. În unele situații, această gelatină este insuficientă și poate crește riscul apariției de cordon ombilical în jurul gâtului.
Cauzele apariției circularei de cordon ombilical nu se știu cu exactitate, însă s-au identificat câțiva factori care favorizează această situație. Aceștia sunt: sarcina gemelară, fătul este așezat cu umărul spre canalul de naștere, în poziție transversală, picioarele fătului sunt spre canalul nașterii în perioada perinatală, lichid amniotic în exces, cordon ombilical prea mic, fătul este mai mare decât în mod obișnuit. Studiile arată că riscul de apariție a circularei de cordon este de aproximativ 12% în a 24-a săptămână de sarcină și ajunge până la 37% după încă două săptămâni.
Circulara de cordon se referă la înfășurarea acestuia în jurul gâtului fătului, o dată sau de mai multe ori, și în jurul mâinilor sau picioarelor. Dacă strangulația este gravă, se poate ajunge la hipoxie. Nou-născuții care au trecut prin circulară de cordon pot prezenta tonus muscular scăzut și dificultăți la alăptare. Se mai pot observa simptome de paloare sau cianoză. Deși cele mai multe dintre probleme sunt temporare, există posibilitatea să aibă repercusiuni pe termen lung. Esențial este să fie verificate funcțiile neurologice ale copilului pentru a vedea cât de severe sunt pe termen lung.
Circulara de cordon ombilical poate fi diagnosticată în unele cazuri cu ajutorul unei ecografii prenatale, dar este foarte greu de detectat. În plus, ecografia poate identifica doar prezența de cordon ombilical în jurul gâtului, dar nu poate determina dacă acesta prezintă vreun risc pentru copil. Cel mai frecvent însă, circulara de cordon ombilical este observată pentru prima dată la naștere. Dacă este diagnosticată o circulară de cordon la începutul sarcinii, este important ca viitoarea mamă să nu se panicheze, deoarece cordonul se poate desface singur înainte de naștere.
Diagnosticul de circulară de cordon se poate pune ecografic, înainte de naștere, însă nu se poate spune cât de strâns este înfășurat cordonul. Anumite semne impun monitorizarea atentă a fătului, cum ar fi mișcările diminuate, volumul mic al lichidului amniotic. La fel, apar probleme când există un deficit de creștere în uter sau sarcina se prelungește după 40-42 de săptămâni.
Din cauza faptului că nu există nici o modalitate de a preveni sau trata circulara de cordon ombilical, nu se poate face nimic până la momentul nașterii. Din momentul diagnosticului de circulară de cordon ombilical, medicul obstetrician va monitoriza pentru restul sarcinii fătul, prin efectuarea de ecografii prenatale regulate. Sarcina trebuie monitorizată cu regularitate.
În prezent, nu există opțiuni de tratament pentru un cordon ombilical înfășurat în jurul gâtului înainte de nașterea copilului. În general, bebelușii născuți cu circulară de cordon nu prezintă un risc crescut de a avea scoruri Apgar scăzute, probleme de creștere sau de dezvoltare ulterioară.
Circulara de cordon ombilical se rezolvă de la sine de cele mai multe ori, deci nu există probleme la o naștere naturală. Oricum, chiar dacă încă există această situație, se poate manevra cordonul chiar în timpul nașterii, fără ca fătul să aibă de suferit. Dacă totuși suspectăm că ar putea fi o naștere cu probleme, atunci decidem pentru o cezariană, astfel încât mama și copilul să fie bine.
În timpul nașterii, circulară de cordon pericervicală este, în mod normal, suficient de largă pentru ca medicul să o poată desface din jurul capului copilului și să-i elibereze gâtul. Dacă ritmul cardiac al bebelușului scade în timpul travaliului din cauza unei circulare de cordon ombilical, medicul obstetrician poate recomanda schimbarea poziției mamei pentru a elibera orice presiune suplimentară exercitată asupra cordonului ombilical. De asemenea se pot administra mamei lichide intravenos sau o mască cu oxigen suplimentar.
Dacă există risc de suferință fetală, medicul poate clampa sau tăia direct cordonul pentru a permite nașterea vaginală.
S1.Ep38: Cordonul ombilical | Cordonul după gât | Circulara de cordon pericervicală |Analiza Doppler
La nasterea naturala, se va incerca trecerea cordonului pe deasupra capului sau peste umerii copilului. De asemenea, se poate apela la manevra Somersault, care presupune rasucirea copilului pentru a nu fi afectat de stransura cordonului.
Torsiunile cordonului ombilical reprezintă o complicație a sarcinii, caracterizată prin răsucirea cordonului ombilical în jurul propriei axe. Această răsucire poate comprima vasele de sânge, reducând astfel fluxul de oxigen și nutrienți către făt. Severitatea afecțiunii variază, de la cazuri ușoare, care nu au un impact semnificativ asupra fătului, până la situații grave ce necesită intervenție medicală imediată.
Torsiunile cordonului ombilical sunt complicații rare, dar potențial grave, în timpul sarcinii. Deși cauzele precise sunt adesea necunoscute, există câțiva factori care pot contribui la apariția acestora. Unul dintre acești factori este mișcarea excesivă a fătului, care poate duce la învârtirea și răsucirea cordonului. Un cordon ombilical anormal de lung poate crește riscul de torsiune. Torsiunea cordonului ombilical este adesea asimptomatică pentru mamă, făcând dificilă detectarea acesteia fără monitorizare atentă. Cu toate acestea, există semne care pot indica prezența unei probleme și pot fi observate prin monitorizarea stării fătului.
Tratamentul pentru torsiunile cordonului ombilical variază în funcție de gravitatea situației și de stadiul sarcinii. În cazurile ușoare, se poate opta pentru monitorizare atentă, observând ritmul cardiac și mișcările fătului pentru a identifica rapid orice semne de stres sau complicații. În schimb, cazurile severe necesită adesea o intervenție mai drastică, cum ar fi nașterea prin cezariană, pentru a proteja sănătatea fătului. Decizia finală privind modul de gestionare a torsiunilor cordonului ombilical este influențată de starea generală a fătului și a mamei, precum și de săptămâna de sarcină. Colaborarea strânsă cu un medic obstetrician este esențială pentru a determina cea mai adecvată abordare terapeutică.
Patologia accidentală a cordonului ombilical cuprinde o serie de evenimente care pot cauza compresiunea vaselor ombilicale și, implicit, suferința fetală prin mecanisme complexe, cum ar fi hipoxia, hipovolemia și reflexul vagal. Iată principalele condiții care contribuie la aceste probleme: Circulara de cordon ombilical, Nodurile de cordon ombilical, Procidenta de cordon ombilical, Trombozele, Torsiunile cordonului, Stenoza cordonului.
Cele mai frecvente probleme ale cordonului ombilical sunt legate de lungimea cordonului și inserția lui. Cordonul scurt - Lungimea cordonului este sub 35 cm. Această lungime este necesară pentru a nu jena mecanismul de naștere. Cordonul lung - este situația în care lungimea cordonului depășește 70 cm, ajungând până la valori de 300 cm. Inserția cordonului se face în mod normal în centru sau în apropierea centrului placentei. Inserția excentrică este destul de frecventă și nu poate fi considerată anormală decât în cazurile inserției marginale. Problemele cordonului ombilical pot fi diagnosticate prin ecografie, medicul trebuie să examineze fătul din mai multe unghiuri.
Sănătatea copilului tău este cea mai importantă. Cum ar fi să i-o poți asigura și după naștere? Acest lucru este posibil prin recoltarea de celule stem la naștere. Celulele stem sunt celulele „primordiale” ale organismului uman, care se pot diferenția în alte tipuri de celule cu rol în regenerarea la nivel tisular.
tags: #la #ce #este #conectat #cordonul #ombilical
