Infecțiile genitale, atât la bărbați, cât și la femei, pot provoca leziuni funcționale permanente ale aparatului reproductiv, care pot duce la apariția infertilității. La bărbați, infertilitatea post-infecție este rară, în timp ce la femei, sechelele după boala inflamatorie pelviană (BIP) sunt cea mai comună cauză a infertilității dobândite. Obiectivul acestui studiu a fost de a evalua dacă laparoscopia poate îmbunătăţi prognosticul din punctul de vedere al fertilităţii la pacientele cu boală inflamatorie pelviană.
Boala inflamatorie pelviană (BIP) este o afecțiune comună a tractului reproducător, diagnosticată la peste un milion de femei anual în Statele Unite ale Americii, fiind una dintre cele mai greșit diagnosticate și inadecvat tratate boli care afectează femeile la nivel mondial. BIP este determinată de ascensiunea bacteriilor din vagin și colul uterin în sus, către uter, ovare sau trompele uterine. Poate duce la formarea unui abces în trompa uterină sau în ovar. Diagnosticul se bazează pe constatările clinice la orice femeie activă sexual care prezintă dureri abdominale hipogastrice, excluzând numeroasele alte cauze care pot duce la dureri abdominale inferioare la femei. BIP este, de obicei, tratată cu antibiotice împotriva unor patogeni precum Neisseria gonorrhoeae, Chlamydia trachomatis, bacterii asociate vaginitei rapide (Sneathia spp., Atopobium vaginae), Ureaplasma sau patogeni respiratori (Haemophilus influenza, Streptococcus pneumonia, Staphylococcus aureus) și patogeni intestinali (Escherichia coli, Bacteroides fragilis, Streptococii din grupul B) în 15% din cazuri.
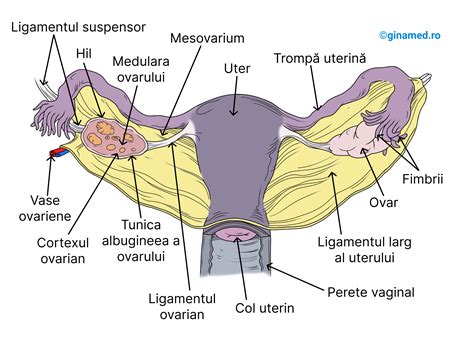
Am realizat un studiu descriptiv-retrospectiv de tip cohortă în clinica noastră (Maternitatea Bucur din Bucureşti) între 2016 şi 2018. Un număr de 267 de paciente cu BIP au fost internate în cei trei ani evaluaţi. Vârsta medie a pacientelor a fost de 29,3 ani (interval: 18-42 ani). Patruzeci și trei au suferit o intervenție chirurgicală, din care 18 au fost laparoscopice. Cinci paciente (28%) au suferit de infertilitate primară sau secundară înainte de operație. Aproape jumătate din laparoscopii au fost efectuate pentru sactosalpinx unilateral sau bilateral; au existat două cazuri de endometrioză și BIP, două cazuri de tumori anexiale, un caz de piosalpinx bilateral și un caz de hematosalpinx. Evoluția a fost favorabilă în toate cazurile. Pacientele au fost urmărite pentru o perioadă medie de 12 luni după intervenţia chirurgicală şi a fost efectuată histerosalpingografia pentru a evalua permeabilitatea tubară. Am întâlnit obstrucţia tubară în 60% din cazurile în care trompa a fost păstrată.
În 2005, Organizația Mondială a Sănătății (OMS) estima că aproximativ 448 de milioane de cazuri noi de BIP curabile apar anual la persoanele cu vârsta cuprinsă între 15 și 49 de ani. La nivel mondial, OMS a determinat că ITS (infecții cu transmitere sexuală) se situează în primele 5 categorii de boli pentru care adulții solicită îngrijiri medicale. Femeile din țările sărace, în special cele din Africa Subsahariană și Asia de Sud-Est, prezintă o rată crescută de complicații și sechele. În țările cu venituri ridicate, rata anuală este cea mai mare și atinge 10-20 la 1000 de femei de vârstă reproductivă.
În studiile pe oameni, evaluarea inflamației tubare este dificilă fără intervenție chirurgicală; prin urmare, multe studii utilizează endometrita ca marker pentru inflamația tubară, făcând biopsiile endometriale un instrument util în diagnosticarea BIP. Leziunile tubare sunt cel mai bine descrise în contextul infecției cu chlamydia și par să fie legate atât de un răspuns inflamator imun înnăscut inițiat de celulele epiteliale infectate de C. trachomatis, cât și de un răspuns adaptativ mediat de celule T. Componentele cheie ale examenului fizic includ: examenul abdominal, inclusiv palparea cadranului superior drept (sindromul Fitz-Hugh-Curtis), examenul vaginal cu specul, verificarea friabilității și leucoreei, examenul bimanual, evaluarea sensibilității cervicale, uterine sau anexiale, precum și mase pelvine și evaluarea microscopică a unei probe de secreție cervico-vaginală pentru a evalua T. vaginalis, vaginoza bacteriană și/sau leucoreea.
Deși semnele și simptomele prezentate de un abces tubo-ovarian (ATO) sunt similare cu cele ale salpingitei/endometritei, există adesea semne mai obiective de infecție și inflamație. O serie mare de paciente cu ATO confirmat ecografic sau chirurgical a constatat că 60% dintre ele aveau o temperatură >37,8°C, 68% aveau leucocitoză >10.000 celule/mL, 26% aveau greață și 19% aveau dureri abdomino-pelvine cronice. La femeile cu BIP, palparea unei mase anexiale la examenul fizic, durerea semnificativă care limitează evaluarea adecvată a anexelor, boala severă sau lipsa răspunsului clinic la terapia antimicrobiană ar trebui să determine efectuarea unor studii imagistice.
La femeile hemodinamic stabile cu un abces tubo-ovarian, se recomandă observarea timp de cel puțin 24 de ore, cu scopul de a observa semne precoce de sepsis sau potențială ruptură a abcesului. Explorarea chirurgicală la evaluarea inițială este indicată în cazul unui abdomen acut și a semnelor de sepsis sau instabilitate hemodinamică, în special dacă se suspectează un ATO rupt. Terapia antimicrobiană ar trebui să înceapă întotdeauna parenteral și să acopere anaerobii (clindamicină sau metronidazol). Terapia antimicrobiană singură, cu acoperire anaerobă adecvată și capacitatea de a penetra și funcționa în cavitățile abceselor, este eficientă la 70-84% dintre femei. Într-o cohortă de femei internate cu ATO, 60% dintre cele cu un abces mai mare de 10 cm au necesitat management chirurgical, comparativ cu 20% dintre cele cu abcese de 4-6 cm. Când nu se observă nicio ameliorare clinică în termen de 72 de ore de la inițierea antibioticelor, se poate recurge la drenajul minim invaziv al abcesului sau la management chirurgical; cu toate acestea, deteriorarea clinică semnificativă la orice moment indică, de obicei, necesitatea explorării chirurgicale. Un studiu de aspirație empirică ghidată ecografic transvaginal a ATO-urilor la momentul diagnosticului, în asociere cu terapia antimicrobiană, a relevat că procedura a fost sigură, bine tolerată și a evitat managementul chirurgical în 93% din cazuri.
Deși rare, femeile postmenopauză pot dezvolta BIP, prezentând cel mai frecvent dureri hipogastrice și sângerări postmenopauză, precum și febră, greață și modificări ale tranzitului intestinal. Aceste femei sunt considerabil mai predispuse să dezvolte ATO. În mai multe serii mici de cazuri, patologia specimenelor chirurgicale a relevat o malignitate ginecologică concomitentă (col uterin, endometru sau ovar) la 40-47% dintre paciente.
O revizuire a studiilor care evaluează BIP după inserarea unui DIU în prezența cervicitei cu Neisseria sau chlamydia a arătat un risc crescut, dar în general destul de scăzut (0-5%). Studii recente sugerează că screeningul pentru acești germeni la momentul inserției, spre deosebire de necesitatea unui test negativ înainte de procedură, nu crește semnificativ sechelele adverse. Nu pare să existe nicio diferență în riscul de BIP pentru DIU cu eliberare hormonală comparativ cu cele de cupru. Prezența unui dispozitiv intrauterin (DIU) la momentul diagnosticului de BIP acut nu modifică managementul, iar îndepărtarea empirică a DIU nu este indicată.
Diagnosticul diferențial al BIP include boli sau disfuncții ginecologice (complicații ale sarcinii, infecții acute, endometrioză, afecțiuni anexiale precum torsiunea ovariană și ruptura chistului ovarian, tulburări menstruale, sarcină ectopică), precum și cauze gastrointestinale (apendicită, gastroenterită, boli inflamatorii intestinale), genito-urinare (cistită, pielonefrită, litiază renală), musculo-scheletice și neurologice, precum și leziuni traumatice. Tehnica de diagnostic standard de aur pentru BIP este laparoscopia. Reprezintă singura metodă care poate descrie aspectul macroscopic al trompelor și stabilește diagnosticul de salpingită. Primele rapoarte despre BIP și laparoscopie s-au bazat pe 905 cazuri cu dureri pelvine cronice. Ulterior, au fost descrise și elementele standard pentru constatările laparoscopice. Acestea includ: edem al peretelui tubar, hiperemie extinsă a suprafeței tubare sau exudat pe suprafața tubară. În acest studiu, din 814 cazuri de suspiciune de BIP acută, 532 (65%) au avut salpingită acută confirmată în timpul laparoscopiei, 12% au avut dureri cauzate de alte afecțiuni, iar 23% nu au prezentat patologie. Au fost comparate constatările clinice, de laborator și laparoscopice pentru BIP acută. Cea mai importantă observație a fost lipsa corelației între constatările clinice, de laborator și laparoscopice. Severitatea simptomelor clinice nu a fost asociată cu ocluzia tubară. Chiar dacă laparoscopia este considerată standardul de aur pentru BIP, recenziile din literatură privind acuratețea sa sunt controversate.
Acuratețea diagnosticului clinic cu diagnosticul laparoscopic pentru BIP a fost raportată în diferite studii. Într-un studiu prospectiv caz-control, a fost investigată etiologia salpingitei la 158 de femei cu un diagnostic clinic de BIP acută, iar salpingita a fost confirmată prin laparoscopie în 142 de cazuri (90%). Alți autori au descris o corelație scăzută între aspectul clinic al BIP și observația laparoscopică a trompelor uterine cu edem, eritem și exudate purulente. Într-un studiu recent, sensibilitățile triadei laparoscopice de edem, eritem și exudate purulente pentru criteriile clinice de BIP au fost de 65%, în timp ce specificitatea a fost de 60%. Într-un alt studiu, autorii au găsit sensibilitatea laparoscopiei pentru BIP între 50% și 80%.
Impactul sechelelor infecțioase asupra reproducerii umane continuă să crească ca urmare a promiscuității sexuale, lipsei educației sexuale și popularității metodelor de contracepție non-bariera. Infecțiile cu C. trachomatis și gonoreea, precum și infecțiile mixte anaerobe, sunt cele mai frecvente cauze ale infecțiilor tractului genital superior care duc la boala inflamatorie pelviană. Vaginoza bacteriană, Trichomonas vaginalis și Candida albicans sunt cele mai frecvente cauze bacteriene, protozoare și fungice ale infecțiilor tractului genital inferior. Deși infecțiile gonoreice au fost în declin în ultimul deceniu, infecțiile cu chlamydia ale tractului genital masculin și feminin continuă să fie o problemă în creștere, iar C. trachomatis este principala cauză a infertilității de cauză tubară.
BIP continuă să fie o povară pentru serviciile de sănătate, având în vedere răspândirea largă la femeile de vârstă reproductivă. Majoritatea formelor de BIP pot beneficia de chirurgie minim invazivă ca instrument de diagnostic.
Prof. Dr. Liana Pleș: O Carieră Dedicată Sănătății Femeii
Prof. dr. Liana Pleș nu este doar medic primar în obstetrică-ginecologie. Este unul dintre medicii care pregătesc medici. A absolvit Facultatea de Medicină în 1988, trei ani mai târziu a devenit și cadru didactic la Universitatea de Medicină și Farmacie „Carol Davila”, iar după ceva timp, membru activ în Colegiul Medicilor din România, unde face parte din Comisia de Disciplină. După mai bine de 30 de ani de experiență în spitalele publice, acum a intrat în sistemul privat de sănătate și face parte din echipa MedLife, pentru că și-a dorit să aibă condiții de lucru mai bune.
Când se gândește la ideea de „medic bun”, dr. Liana Pleș folosește cuvinte precum: competent, onest și priceput. Când nu era Dr. Liana Pleș și era doar Liana, adică la grădiniță, îi plăcea să se joace cu păpușile și să le opereze, să le vindece. Dar îi plăcea și să le povestească tot felul de lucruri colegilor ei, atunci când educatoarea era ocupată cu alte lucruri și o punea pe ea responsabilă cu ordinea clasei. Mai târziu, medicina a venit firesc, așa că, atunci când a dat admitere la liceu, a ales unul despre care știa că pregătește viitori medici. „Am făcut Liceul de științe ale naturii «C.A. Rosetti», clasa de fizică-chimie, clasă care era, pe vremea aceea, o fabrică de medici. Din clasa mea, din 36 au intrat 30 la medicină. Cred că am avut o predestinare, nu s-a pus problema să fac altceva. Ideea legată de medicină a fost mereu acolo”, spune Dr.

Dacă, acum, la Universitatea de Medicină și Farmacie „Carol Davila” este o concurență de peste trei candidați pe un loc, în 1982, când Liana Pleș a dat admiterea, competiția se dădea între nouă persoane pentru un loc. Nu numai concurența era mult mai mare, ci și examenele - mult mai dificile, spune Dr.
Începând cu anul acesta, studenții de la Facultatea de Medicină vor avea, pentru prima dată în istorie, cursuri de comunicare medic-pacient. Până acum, comunicarea nu se învăța într-un mod structurat, ci era o abilitate care se fura de la mentorii cu care studentul și, mai târziu, medicul debutant, rezona mai bine. „Eu am făcut facultatea pe vremea comuniștilor. După aceea, a urmat degringolada cu Revoluția, apoi am intrat în rezidențiat. Pe vremea aceea, nimeni nu te învăța să comunici cu un pacient. Nimeni nu te învăța noțiuni de etică, de comunicare, de morală, nu mai spun că psihologia era un subiect tabu. Nu era voie să vorbești decât într-un anumit context. Nu aveai niciun fel de posibilitate să înveți sistematic și instituționalizat. Practic, noi învățam prin mimetism”, spune Dr.
Înainte de 1989, absolvenții de medicină nu dădeau direct examen de rezidențiat, cum se întâmplă acum, ci făceau, mai întâi, o stagiatură care dura trei ani. „Pe vremea aceea, nu se dădeau examene pentru posturi, pentru că nu existau specialități scoase la concurs și majoritatea medicilor trebuia să meargă la țară. Dar sistemul nu-i trimitea la țară decât după ce-i pregătea trei ani, câte șase luni, în cele mai importante specialități, ca să se poată descurca să facă absolut tot. Asta însemna 6 luni de chirurgie, 6 luni de ginecologie, 6 luni de medicină internă, 6 luni infecțioase, 6 luni pediatrie și 6 luni policlinică. Aceasta era rațiunea”, explică Dr.
După ce a petrecut 6 luni la Spitalul Județean din Sibiu și 6 luni la Spitalul Colentina, Revoluția din 1989 a prins-o în anul al doilea de stagiură, la Spitalul Titan, unde urma stagiul de ginecologie. Drept consecință, a rămas la Spitalul Titan până când acesta s-a desființat. În 1990, după mai mulți ani în care nu se scoseseră posturi la concurs pentru specializare, s-a organizat examen de rezidențiat. Iar Dr. Liana Pleș și alți colegi de-ai săi au putut să susțină și ei acest examen, deși nu terminaseră încă stagiatura: „A fost, practic, primul an când s-a dat rezidențiatul după - cred - în jur de 20 de ani. A fost prima și singura dată când părinții ei, care nu aveau vreo legătură cu medicina, au încercat să îi influențeze alegerea. Tatăl ei ar fi vrut să se specializeze în neurochirurgie, iar mama, în chirurgie reparatorie și estetică. „Dar nu am avut niciodată un profil prea compliant și am ales ginecologia”, spune Dr.
Cum a ajuns la ginecologie? În primul rând, a știut dintotdeauna că vrea să facă o specialitate cu profil chirurgical. „Sunt o persoană de acțiune, îmi place să iau decizii, să fac lucruri manual, iar chirurgia - oricare dintre ele - ar fi fost un profil care mi se potrivea. Mi-a plăcut foarte mult la Spitalul Titan, unde m-a prins ultimul an de stagiură, studiind ginecologia. Acolo, clinica era condusă de profesorul academician Vasile Luca, o personalitate de prim rang a ginecologiei și obstetricii din România, un mare formator de școală, și am fost îndrumată de Prof. Dr. Onciul Dimitrie Pelinescu. Și mi-a plăcut foarte mult, am avut șansa să lucrez cu niște profesioniști desăvârșiți, deci am ales această specialitate”, spune Dr.
Să înveți să comunici cu un pacient și să alegi stilul care ți se potrivește pentru a face asta presupune un parcurs. Dr. Liana Pleș își amintește primele interacțiuni pe care le-a avut cu pacienții de una singură, fără să fie sub supravegherea unui coordonator. Era în perioada de stagiură, la Sibiu, unde era repartizată pe secția de infecțioase - copii. Dr. Liana Pleș își amintește și prima naștere la care a asistat, mai târziu, ca medic stagiar la Spitalul Titan. „Mi-aduc aminte că am asistat la nașterea unei fetițe, iar fetița respectivă, acum vreo trei ani, a născut și ea un băiețel, tot cu mine. Vechii obstetricieni spuneau că nașterea e ceva despre care știi întotdeauna cum începe, dar nu știi niciodată cum se termină. Deși, în cei 35 de ani de experiență a asistat la nenumărate nașteri, Dr. „O naștere nu poate fi ceva de rutină niciodată. Cred că multe acte medicale nu pot fi tratate ca o rutină, dar nașterea cu atât mai puțin.
Cele mai impresionante și mai dificile cazuri, în ceea ce privește nașterile, sunt cele în care apar hemoragii. „Deși am atâția ani de experiență, hemoragiile care apar la naștere sunt, pentru mine, încă, cea mai mare sursă de angoasă și de stres.
Liana Pleș îndeplinește în prezent trei roluri: de medic, de profesor universitar și de membru al comisiei de disciplină din cadrul Colegiului Medicilor din București, după ce a absolvit și Facultatea de Drept. „Activitatea medicală și faptul că ai pus un diagnostic corect, că ai făcut o operație care a reușit, un copil care s-a născut bine, astea sunt niște satisfacții pe care nu le poți compara cu satisfacția pe care o ai în fața cursanților, când știi că oamenii pe care i-ai pregătit sau cărora le-ai predat un curs sunt foarte mulțumiți și cer să se mai țină cursul respectiv sau îi vezi că au succes la examene. Pe partea cealaltă, este o mare satisfacție să poți să contribui să-ți ajuți colegii în fața unor situații care sunt foarte dificile de foarte multe ori, să discuți cu pacienții aspecte pe care - să recunoaștem cinstit - nu le discută nimeni. Sunt satisfacții care, în mod individual, sunt inegalabile.
Dacă ar fi să se gândească la ce înseamnă victoria în cariera ei de medic, Dr. Liana Pleș separă obstetrica de ginecologie. În obstetrică victoria e, desigur, când ține în brațe un copil sănătos, a cărui mamă e și ea bine. Există, însă, și pierdere în medicină, chiar dacă nu vorbim atât de des despre ea. Iar Dr. „În ginecologie, cele mai mari pierderi le-am resimțit găsind paciente cu stadii avansate de cancer. De foarte multe ori, asemenea situații le percep ca pe niște dureri personale, niște necazuri personale. În obstetrică, pierderea pornește de la un făt malformat despre care știi că nu are nicio șansă și cuplul trebuie să ia o decizie în sensul continuării sau nu a sarcinii, până la un copil care nu iese bine din varii motive, iar aici este o pierdere care este mult mai evidentă și cu implicații pe termen lung”, spune Dr.
Trecerea la Sistemul Privat de Sănătate
Din 2022, Dr. Liana Pleș a făcut trecerea către sistemul privat de sănătate, iar acum face parte din echipa MedLife. Sunt diferențe importante între sistemul public și cel privat, spune medicul, atât în ceea ce privește colectivul medical, cât și mentalitatea pacienților. „În sistemul privat este mai multă atenție pentru pacienți, pentru că sunt și mai puțini. În plus, lipsurile sunt mai mici. În spitalele de stat știm cu toții că există lipsuri”, spune Dr.
Pentru medic, lucrul în sistemul privat de sănătate e mai confortabil decât în sistemul de stat, mai ales din punct de vedere organizatoric. „Este mult mai liniștitor că nu trebuie să te ocupi personal de programări, ca la spital, că, atunci când stabilești o intervenție chirurgicală, nu trebuie să-ți bați capul să vezi când e loc să programezi pacientul, să alergi după anestezist, să cauți ajutoare și așa mai departe”, mai spune Dr.
Dr. Liana Pleș a obținut mai multe atestate și competențe internaționale în medicină, pe unele dintre ele ca urmare a unor stagii făcute în străinătate. „M-a impresionat cât de detașați și de liniștiți sunt ei. Aveau ce voiau, oricând, tot ce le trebuia. Nu exista niciodată o discuție în care medicul să spună am nevoie de fire de sutură X și să i se spună nu avem. Plus că acolo regulile erau foarte clare, aveai un program care se respecta. Veneai la 8.00, plecai la 5.00, dar după aceea nu te mai chema nimeni de acasă, nu te suna nimeni, timpul tău liber era respectat”, își amintește Dr.
Condițiile de lucru peste cele pe care le experimentase în România au făcut-o să cocheteze, pentru scurt timp, cu ideea de a pleca din țară. Chiar a primit câteva oferte de a lucra în Franța. „Deja eram într-o poziție mult prea stabilă și prea înaltă aici, iar plecatul din țară ar fi însemnat beneficii numai din punctul de vedere al condițiilor de lucru. Dar eu eram deja conferențiar la momentul acela și eram deja medic primar. Dacă aș fi plecat, doar pentru condițiile de lucru aș fi putut să o fac. Dar am considerat că, dacă am nevoie, pot să găsesc și aici, în privat, aceleași condiții de lucru”, spune dr.
Rămasă în țară, Prof. Dr. Liana Pleș și-a dedicat aproape tot timpul carierei. Fiica ei este plecată în Statele Unite de 15 ani, așa că își vede nepoții doar în vacanțe și pe Facetime. Dar pentru că o pasionează ceea ce face, Dr. Pleș lucrează zilnic până târziu și încearcă să își încarce bateriile mai ales la final de săptămână, când merge la concerte de muzică clasică, în special la Ateneul Român sau la Opera Română.
„Cu viața personală este greu și nu cred că poate cineva să spună că are o carieră de succes și o viață personală extrem de lină și împlinită.
Ce înseamnă un medic bun? Dr. Liana Pleș este, uneori, la rândul ei, pacient. De aceea, când se gândește la ce înseamnă un medic bun, are ambele perspective. „Cred că un medic bun este cel care îți dă încredere, pe care îl simți că este sigur pe el și vine pregătit, care este onest cu tine și îți oferă soluțiile optime pentru problemele tale, care te ascultă și care încearcă să rezolve niște lucruri, nu neapărat un medic care să fie prietenos. Cred că medicul bun este cel care știe ce are de făcut și să străduiește să o facă pentru tine. Eu, personal, nu vreau să mă împrietenesc cu medicul meu sau să fie foarte mieros, ci vreau să fie competent, onest și priceput. Adică să respecți principiile hipocratice și, dacă poți să faci bine, să faci, dar măcar să nu faci rău”, spune Dr.
Totuși, răspunderea nu este numai de partea medicului, ci și a pacientului. E esențial ca, în orice act medical, pacientul să aibă încredere în medicul său.
Ginecologie, obstetrică și AI | dr. Anda Pescariu & dr. Marilena Pirtea | Podcast VocEA #20
Articolul face parte din campania “Știi un medic bun”, un demers MedLife care își propune să portretizeze medicii care fac zi de zi România bine, construind un mâine mai bun. Medicii MedLife nu sunt doar buni profesioniști, ci și oameni buni, cărora le pasă și care iubesc, la rândul lor, oamenii.
Prof. Dr. Liana Pleș este una dintre cele mai respectate personalități din domeniul obstetricii și ginecologiei din România, cu peste trei decenii de experiență în practica medicală, activitatea universitară și cercetarea științifică. De-a lungul carierei, Dr. Pleș s-a specializat în medicină materno-fetală, tratamentul infertilității, chirurgia ginecologică minim invazivă și gineco-oncologie. Este o personalitate recunoscută în mediul medical și academic, cu o contribuție semnificativă la formarea generațiilor tinere de medici și la cercetarea clinică în diagnosticul prenatal și patologia ginecologică.

tags: #liana #ples #maternitatea #bucur
