Avortul, definit ca întreruperea sarcinii înainte ca fătul să fie viabil (de obicei înainte de 20-24 de săptămâni de gestație), este o procedură medicală complexă, cu implicații fizice, emoționale și etice semnificative. Se estimează că aproximativ 1 din 4 sarcini se termină cu un avort anual la nivel mondial. Indiferent dacă este vorba de o pierdere spontană a sarcinii sau de o întrerupere voluntară, înțelegerea profundă a acestui proces este esențială.
Ce este avortul?
Definiția avortului variază în funcție de modul în care a survenit. Astfel, avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna 20 de gestație (avort spontan), fie renunțarea în mod voit la aceasta, prin intermediul medicamentelor sau chirurgical (avort provocat sau indus).
Avortul presupune terminarea sau întreruperea unei sarcini, printr-o procedură efectuată în spitale sau clinici, care golește uterul, îndepărtând astfel embrionul sau fătul.
În mod normal, aproximativ 10-20% din sarcini se termină cu avort spontan. Totuși, numărul real este mai mare, multe avorturi apărând devreme în sarcină, când femeia încă nu a realizat că este însărcinată.
Tipuri de avort
Avortul poate fi clasificat în funcție de modul în care a avut loc:
Avortul Spontan (Pierderea Sarcinii)
Avortul spontan reprezintă întreruperea spontană a sarcinii (printr-o cauză naturală, fără o intervenție din afara) înainte de săptămâna 20 de gestație. Pierderea produsului de concepție după săptămâna 20 poartă denumirea de pierdere spontană în stadiul avansat al dezvoltării sarcinii.
Avorturile spontane au loc relativ frecvent: 1 din 4 femei gravide pierd sarcina. Pierderea produsului de concepție în primul trimestru și începutul celui de-al doilea trimestru reprezintă 15-25% din totalul sarcinilor diagnosticate clinic.
Cauzele avortului spontan în primul trimestru sunt aproape întotdeauna anomalii cromozomiale survenite pe parcursul gametogenezei (formării oului) sau fecundatiei. De obicei, avortul spontan determinat de o anomalie genetică/cromozomială este un eveniment unic; nu este vorba de o anomalie ereditară care poate...
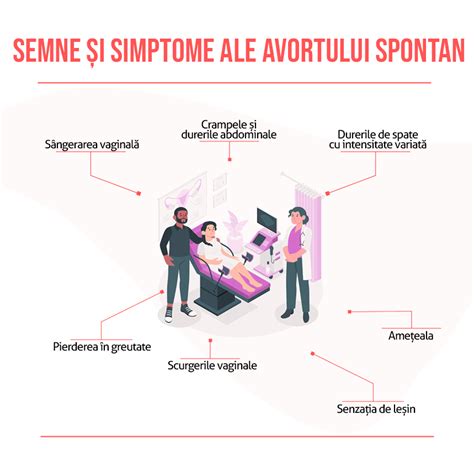
Simptomele avortului spontan pot include sângerare vaginală (abundentă sau doar câteva picături de sânge), durere sau crampe abdominale, durere la nivelul spatelui, scurgeri vaginale de consistență diferită.
Printre cauzele avortului spontan se numără:
- Anomalii la nivelul genelor sau cromozomilor: acestea apar întâmplător, pe măsură ce embrionul se divide și crește, și nu sunt anomalii moștenite de la părinți.
- Afecțiuni ale mamei: diabet zaharat (necontrolat), diferite infecții, probleme hormonale, probleme la nivelul uterului sau colului uterin, afecțiuni tiroidiene.
Activitățile de rutină precum practicarea de exerciții fizice, raporturile sexuale sau activitatea profesională (cu condiția să nu existe expunere la noxe sau radiații) nu determină apariția avortului spontan.
Stadiile avortului spontan includ: amenințarea de avort (sângerări vaginale, col uterin închis), avortul inevitabil (dilatare sau ștergere a colului uterin, contracții), avortul incomplet (eliminarea parțială a țesutului embrionar), avortul complet (eliminarea totală a țesutului embrionar) și avortul pierdut (moartea embrionului, fără expulzie).
Avortul Provocat / Indux (Întreruperea de Sarcină)
Avortul provocat este o procedură medicală realizată intenționat pentru a întrerupe sarcina.
Avortul Medicamentos
Avortul medicamentos este o metodă nechirurgicală de întrerupere a sarcinii nedorite, recomandată de Organizația Mondială a Sănătății ca fiind eficientă și fără riscuri. Se efectuează prin administrarea a două medicamente sub formă de pastile. Prima este pentru pierderea propriu-zisă a sarcinii, iar cea de-a doua, administrată 72 de ore mai târziu, provoacă expulzia conținutului intrauterin.
Această metodă poate fi folosită pentru sarcinile aflate în maximum săptămâna a 9-a (unele surse menționează până la 10 săptămâni) și are o eficacitate de 95-98%.
Comparativ cu avortul chirurgical, cel medicamentos prezintă riscuri semnificativ mai mici, iar simptomele la care te poți aștepta după administrarea pastilelor includ: crampe în josul abdomenului (ca la menstruație), hemoragie asemănătoare cu menstruația (uneori mai abundentă) asociată cu eliminarea sacului gestațional, scurgeri de sânge care pot dura de la câteva zile până la 1-3 săptămâni. Printre efectele secundare se numără greața, voma, dureri de cap, amețeală, diaree, slăbiciune, febră, frisoane, toate acestea de scurtă durată.
Riscurile avortului medicamentos sunt scăzute, dar pot include necesitatea unei proceduri suplimentare pentru îndepărtarea fragmentelor rămase în uter sau complicații mai severe precum sângerările abundente, probleme ale uterului sau septicemie, în cazuri rare.
Avortul medicamentos nu are o influență negativă asupra capacității femeii de a deveni gravidă cât și asupra sănătății ei în general. Sarcina după avortul medicamentos poate surveni peste 10-11 zile după procedură, de aceea este bine să se ia o decizie despre contracepție deja la prima vizită la medic.

Avortul Chirurgical (Chiuretaj)
Avortul chirurgical, cunoscut și sub numele de chiuretaj, este de două feluri: cel prin aspirație și cel prin dilatație și evacuare. Femeile care au o sarcină până în săptămâna 14-16 de evoluție pot fi supuse unui avort prin aspirație, în timp ce avorturile prin dilatație și evacuare sunt, de regulă, efectuate la 14-16 săptămâni de sarcină sau după acest interval.
Ambele proceduri durează mai puțin de 30 de minute. Reacțiile adverse cele mai frecvent experimentate de femei includ crampele, greața, transpirații și senzație de leșin. Riscurile sunt mai mari ca în cazul avortului medicamentos și pot include sângerări abundente, cheaguri de sânge, leziuni ale colului uterin sau perforarea lui.
Riscurile avortului chirurgical diferă în funcție de vârsta sarcinii. Până în săptămâna 14, riscurile sunt similare cu cele ale procedurii medicamentoase. După primele 14 săptămâni, cele mai importante riscuri sunt necesitatea unei alte proceduri pentru îndepărtarea fragmentelor rămase în uter, sângerările abundente, sau infecții și leziuni ale uterului sau ale cervixului (foarte rar).
Avortul Provocat la Termen Avansat
Avortul indus în trimestrul al doilea de sarcină sau după săptămâna 24 poate fi realizat prin inducerea travaliului cu ajutorul medicamentelor sau prin alte metode chirurgicale.
La 5 luni de sarcină, riscurile unui avort provocat implică sângerări abundente, complicații provocate de anestezie, leziuni cervicale sau infecții. Totuși, chiar și la o astfel de vârstă gestațională, pot exista motive pentru care să fie necesară provocarea unei pierderi de sarcină, precum probleme de sănătate ale mamei sau anomalii ale fătului.
Riscuri și Contraindicații
Deși avortul este o procedură medicală comună, există riscuri asociate, care variază în funcție de metoda aleasă și de vârsta sarcinii.
Avortul medicamentos este contraindicat în cazul sarcinilor extrauterine (sau dacă există o astfel de suspiciune) și pacientelor care au sterilet, au alergie la ingredientele din pastilele pentru avort sau urmează un tratament cu medicamente steroide.
În ceea ce privește contraindicațiile pentru avortul chirurgical, acestea nu prea există atâta timp cât procedura este efectuată corect, de către un medic specialist. Totuși, coagulopatiile sau alte tulburări de sângerare nu sunt considerate contraindicații pentru avortul chirurgical.
Riscurile avortului la 3 luni pot include infecții, sângerări abundente, dureri de stomac și de spate, posibilitatea unui avort incomplet, hemoragie și leziuni ale uterului sau vezicii.
Factori de Risc pentru Avortul Spontan
Numerosi factori pot crește riscul de apariție a avortului spontan:
- Vârsta maternă înaintată: Femeile cu vârsta peste 35 de ani au un risc mai mare de avort spontan. La 35 de ani, riscul este de aproximativ 20%, crescând până aproape de 80% la 45 de ani.
- Istoricul de avorturi spontane: Femeile care au avut două sau mai multe avorturi consecutive au un risc mai mare pentru încă un avort.
- Afecțiuni cronice: Diabetul necontrolat, hipertensiunea, tulburările tiroidiene și bolile autoimune sunt asociate cu un risc crescut.
- Anomalii structurale ale uterului sau colului uterin: Anumite malformații uterine, col uterin incompetent.
- Infecții: Infecții genitale sau boli infecțioase (citomegalovirus, rubeola sau listerioza).
- Stil de viață nesănătos: Fumatul, consumul de alcool și droguri cresc riscul.
- Greutatea corporală: Atât greutatea mai mică decât cea normală, cât și obezitatea.
- Expunerea la substanțe toxice: Substanțe chimice periculoase.
- Testele prenatale invazive: Anumite teste prenatale genetice, cum ar fi amniocenteza sau biopsia de vilozități coriale prezintă un risc de producere a avortului.
De asemenea, bolile transmise de alimente, cum ar fi listeria, sunt asociate cu un risc crescut de avort spontan.
Avortul în România
În România, întreruperea de sarcină (avortul la cerere) este permisă prin lege, cu anumite condiții. Sarcina nu trebuie să depășească 14 săptămâni, iar consimțământul femeii gravide este obligatoriu.
Medicul poate să întrerupă și o sarcină mai avansată de 14 săptămâni în anumite condiții, dacă această decizie este impusă de sănătatea mamei sau a fătului (avort terapeutic).
Prețul unui avort în România variază în funcție de spital (public sau privat) și de facilitățile oferite, situându-se între 500 și 3000 de lei.
Pregătirea înainte de avort implică discuții cu medicul specialist pentru a înțelege procedura, riscurile asociate și pentru a stabili metoda potrivită.
Avortul la 20 de Săptămâni
Marea majoritate a avorturilor spontane se petrec până în săptămâna 20 de sarcină. Totuși, riscul unui avort spontan există chiar și atunci.
Foarte puține sarcini sunt pierdute după săptămâna 20 (în jur de 2-3%). Cel mai adesea, acest lucru se întâmplă ca urmare a unor malformații ale fătului, a stilului de viață nesănătos al mamei sau din cauza unor infecții sau traumatisme la nivel uterin (avortul terapeutic).
Dacă vorbim despre un avort la cerere după săptămâna 20 de sarcină, de cele mai multe ori un medic ginecolog va accepta să-l facă doar chirurgical și doar în cazul în care se observă malformații ale fătului sau există riscul ca sănătatea femeii să fie pusă în pericol.
Recuperarea după Avort
Recuperarea fizică după un avort este esențială pentru restabilirea sănătății și reducerea riscului de complicații. Timpul de recuperare variază în funcție de tipul de avort, între câteva zile și două săptămâni.
Este recomandat să se evite activitățile fizice intense și ridicarea greutăților în primele zile post-avort. Igiena intimă atentă este importantă pentru a preveni infecțiile. Se recomandă evitarea băilor fierbinți și a contactului sexual timp de aproximativ două săptămâni sau până când medicul confirmă recuperarea completă.
Este esențial un control medical de urmărire la aproximativ două săptămâni după procedură.
Vindecarea emoțională poate dura mai mult decât cea fizică. Avortul poate fi resimțit ca o pierdere chinuitoare, iar acordarea timpului pentru a procesa pierderea sarcinii este esențială.
Sarcinile Viitoare după Avort
Sarcinile următoare după un avort pot necesita o atenție specială. Medicii recomandă, în general, să se aștepte între două și șase luni înainte de a încerca să se conceapă din nou, pentru a permite corpului să se recupereze.
Înainte de a planifica o nouă sarcină, este recomandat un control medical pentru a evalua starea generală de sănătate. Începerea unui regim de suplimentare cu acid folic este esențială pentru prevenirea defectelor de tub neural la făt.
Majoritatea femeilor vor avea sarcini cu decurs normal după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive și numai 1% vor avea trei sau mai multe avorturi consecutive.

CE ESTE AVORTUL RECURENT? DR. NATALIA BUINOIU - MEDIC GINECOLOG
tags: #madalitati #de #diminuare #a #avortului
