Sarcina reprezintă o stare fiziologică în cursul căreia sunt antrenate modificări la nivelul întregului corp. Acestea interesează atât principalele metabolisme (glucidic, lipidic, protidic, hidroelectrolitic), cât și funcțiile organismului (cardiacă, respiratorie, digestivă, renală, endocrinologică etc.).
Atunci când apar primele semne care indică că ai putea fi însărcinată, trebuie să știi că există metode sigure care te pot ajuta să obții răspunsul mult așteptat și să stabilești următorii pași importanți în această perioadă. De cele mai multe ori, corpul unei femei începe să dea semne timpurii asociate cu o sarcină incipientă chiar înainte de a face un test de sarcină.
Confirmarea sarcinii: Metode și analize
Cea mai populară metodă de confirmare a unei sarcini la domiciliu este testul de sarcină care detectează în urină hormonul HCG, care este produs imediat după implantarea ovulului fertilizat în mucoasa uterină. Nivelul acestui hormon poate fi identificat abia după câteva zile de la întârzierea menstruației. Un alt mod de a confirma sarcina este printr-un test care detectează hormonul beta HCG în sânge. Testul de sarcină din sânge poate confirma mai devreme sarcina, din primele zile după implantarea în uter a ovulului fertilizat.
Ecografia este un mod sigur și precis de a confirma o sarcină și de a verifica dezvoltarea fătului.
Rolul medicului de familie în monitorizarea sarcinii
Medicul de familie este primul la care te prezinți atunci când ai luat decizia să ai un copil. În cele mai multe cazuri, consecutiv unui examen clinic şi instrumental (acesta îți va lua tensiunea arterială, frecvenţa cardiacă, temperatura, saturaţia în oxigen) și te va îndruma către medicul ginecolog, către medicul stomatolog și va recomanda analize de sânge şi urină (cel mai frecvent - hemoleucograma, care va evalua riscului de anemie, trombocitopenie, alte anomalii ale liniilor celulare sangvine, examenul biochimic, în special glicemia, sumarul de urină).
Medicul de familie este cel care asigură și coordonează asistența medicală personală, primară și continuă asiguratului. Persoanele asigurate, depistate cu probleme de sănătate care nu pot fi tratate de medicul de familie, sunt îndrumate la cabinetele de specialitate.
În asistența medicală primară se acordă consultații de monitorizare a evoluției sarcinii şi lăuziei. Astfel, femeia gravidă este luată în evidență de medicul de familie încă din primul trimestru al sarcinii și, în cazul în care sarcina evoluează normal, fără complicații, din luna a treia până în luna a șaptea se efectuează lunar câte o consultație de supraveghere. Din luna a șaptea până în luna a noua aceste consultații sunt bilunare.
Medicul de familie ar trebui să fie prima instanță care ia contact cu gravida și care menține o legătură activă cu aceasta pe tot parcursul sarcinii, mai ales în contextul evidenței anterioare a femeii în ceea ce privește starea sa de sănătate. Din păcate, în practică, de cele mai multe ori gravidele se adresează direct specialistului și ajung la medicul de familie târziu, pentru a obține investigații, tratamente compensate sau concedii medicale.
În sarcină, medicului de familie îi revine mai ales supravegherea aspectelor legate de sănătatea generală a femeii, de igienă și regim alimentar la sarcinile cu evoluție normală.
Analize medicale recomandate înainte de sarcină și în timpul sarcinii
Este important, de asemenea, ca medicul să aibă rezultatele de la analiza secrețiilor vaginale. Ulterior, dacă este cazul, va trebui să mergi la consult și la alte specialități medicale, în funcție de rezultatele analizelor (cardiolog, pneumolog, nutriționist, endocrinolog).
Unele afecțiuni pot fi identificate în urma analizelor care se fac înainte de sarcină. Organismele părinților trebuie să fie pregătite înainte de conceperea bebelușului pentru ca, astfel, să se reducă unele riscuri care ar putea exista. Este posibil ca partenerii să sufere de afecțiuni despre care nu știu, dar care pot avea un impact important asupra sănătății copilului. Toate aceste infecții pot afecta sarcina dacă nu sunt depistate și tratate la timp. De aceea, partenerii trebuie să ajungă la medicul ginecolog înainte de conceperea copilului, pentru a face, fiecare, o serie de analize specifice.
În cazul în care femeia are unele patologii cunoscute sau un istoric medical, specialistul poate să recomande analize suplimentare.
Trombofilia
Trombofilia este afecțiunea care se caracterizează prin deficiențe în coagularea sângelui, cu instalarea stărilor predispozante pentru coagularea sângelui şi apariţia de tromboze. Afecțiunea duce la formarea de cheaguri de sânge care nu se dizolvă ci ajung în fluxul sanguin, putând declanșa tromboze venoase, embolism pulmonar, atac de cord sau accident vascular cerebral. Dacă nu este identificată și tratată, trombofilia poate duce la complicații în sarcină. Tratamentul trombofiliei nu diferă foarte mult dacă afecțiunea este depistată înainte sau în timpul sarcinii. Cu toate acestea, cel mai important este ca afecțiunea să fie identificată înainte de sarcină sau în primele săptămâni ale sarcinii. Femeile care sunt diagnosticate cu trombofilie prezintă un risc mai mare de pierdere a sarcinii și, de asemenea, boala poate încetini dezvoltarea intrauterină a fătului.
Medicul recomandă analize pentru a vedea dacă femeia are sau nu trombofilie. Nu există un singur test care poate identifica această afecțiune, este nevoie de o serie de teste de laborator.
Fierul în sarcină
În timpul sarcinii, necesarul de fier al gravidei crește, pentru că fierul este necesar pentru dezvoltarea masei eritrocitare a mamei, a placentei, a fătului. Fierul este necesar și pentru producerea hemoglobinei (celulele roșii), care joacă un rol important în transportul oxigenului către celulele corpului. Fierul din organism scade ca urmare a unor perioade mai dificile prin care trece organismul femeii. Medicul poate recomanda efectuarea de teste de sânge ori de câte ori este nevoie.
Analize specifice și investigații
Există o serie de analize care trebuie efectuate înainte de sarcină. De asemenea, medicul va face un examen fizic al femeii, adică va analiza organele genitale externe pentru a identifica, în special, o posibilă infecție, dar şi alte anomalii congenitale sau dobândite ale organelor genitale.
Cariotipul
Cariotipul este un test care poate identifica și evalua forma, mărimea și numărul cromozomilor dintr-o celulă. Molecula de ADN este înconjurată de cromozomi. Anomaliile cromozomiale cantitative sau calitative cresc, de obicei, riscul de afecțiuni. Acest test se face pentru a determina dacă cromozomii părinților suferă o modificare care s-ar putea transmite copilului, dacă ar putea împiedica femeia să rămână însărcinată, sau ar crește riscul de avort. Cariotipul se poate realiza din orice celulă ori țesut al corpului.
Hemoleucograma
Leucocitele (globulele albe) au rolul principal de a proteja organismul împotriva infecțiilor. Rolul lor este acela de a identifica agenții patogeni care pătrund în organism (viruși, bacterii, paraziți) și de a-i distruge. Așa se explică de ce, atunci când o persoană are o infecție, numărul de leucocite crește foarte rapid. Pentru a afla numărul sau tipurile de leucocite care există în organism, este nevoie de o analiză simplă, numită hemoleucogramă.
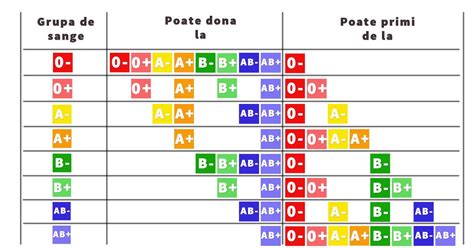
Grupajul sanguin și Rh-ul
Există mai multe tipuri de sânge, grupele sanguine fiind împărțite pe baza unor antigene care se găsesc pe suprafața eritrocitelor. De asemenea, testul Rh verifică prezența antigenului Rhesus (factor Rh) pe eritrocite. Dacă eritrocitele au pe suprafața lor antigen Rh, sângele este Rh pozitiv. Dacă nu au acest antigen atunci sângele este Rh negativ. Antigenul Rh este foarte important.
Testul Babeș-Papanicolau
Testul Babes-Papanicolau reprezintă un examen citologic (de analiză a celulelor) din colul uterin pentru depistarea anumitor anomalii structurale la nivelul acestui țesut și prin care se realizează posibilitatea depistării atât a cancerului de col uterin, cât și a prezenței unei infecții la acest nivel: bacteriană, virală (HPV) ori parazitară sau fungică. Testul Babeș-Papanicolau sau citologia cervico-vaginală ori PAP test reprezintă un test de screening ce ar trebui efectuat o dată pe an, sau la orice indicație a medicului specialist obstetrician (ori de câte ori acesta îl recomandă), în special la femeile între 35-50 de ani, dar recomandarea face referire la orice femeie care are o viață sexuală activă și nu înseamnă că după instalarea menopauzei nu ar trebui să se efectueze în continuare acest tip de testare.
Analize în funcție de trimestrul de sarcină
Primul trimestru
În primul trimestru, analizele îți oferă primul tablou complet al sarcinii și sunt importante pentru siguranța ta și a bebelușului. Aceste analize oferă o imagine completă asupra stării tale de sănătate.
- Hemoleucograma - arată dacă ai anemie sau infecții, două probleme frecvente în sarcină.
- Glicemia - pentru a depista din timp o predispoziție către diabet gestațional.
- Funcția hepatică (ALT, AST, AgHBs, anti HCV) este importantă, deoarece ficatul procesează multe dintre schimbările hormonale din sarcină.
- TSH (tiroida) - recomandat de ACOG (Colegiul American de Obstetrică-Ginecologie), deoarece disfuncția tiroidană poate influența dezvoltarea fetală și energia mamei.
- PlGF - evaluarea timpurie a riscului de preeclampsie.
- Profilul TORCH - acronimul pentru un grup de boli infecțioase (Toxoplasmoza, Others - alte infecții, Rubeola, Citomegalovirus, Herpes Simplex).
- Dublul test - combină rezultatele a 2 biomarkeri efectuați din sânge - PAPP-A și free beta - HCG, cu măsurători ecografice (translucență nucală). Ajută la estimarea riscului pentru sindromul Down, Edwards și Patau.
- ADN fetal liber circulant (NIPT) - recomandat de tot mai multe organizații internaționale. Este un test neinvaziv, care analizează ADN-ul bebelușului prezent în sângele mamei și oferă o evaluare foarte precisă a riscului pentru aneuploidii cromozomiale și microdeleții.
Al doilea trimestru
În trimestrul al doilea, medicul urmărește să se asigure că bebelușul crește armonios și că sarcina evoluează în siguranță. Unul dintre testele esențiale este testul de toleranță la glucoză, folosit pentru depistarea precoce a diabetului gestațional, o afecțiune ce poate apărea doar în sarcină. Un alt moment-cheie este morfologia fetală de trimestrul II, o ecografie detaliată care evaluează organele bebelușului, dezvoltarea sistemelor vitale și eventualele malformații.
În anumite situații - cum ar fi istoric personal sau familial de complicații - medicul poate recomanda analize de coagulare sau testarea pentru identificarea trombofiliilor, pentru a verifica dacă există riscuri de formare a cheagurilor de sânge. De asemenea, dacă în primul trimestru nu ai avut imunitate pentru vreunul dintre microorganismele testate în cadrul profilul TORCH, este recomandat ca aceste analize să fie repetate în trimestrul al doilea, astfel încât medicul să se asigure că nu a apărut o infecție pe parcursul sarcinii.
Al treilea trimestru
În ultimul trimestru al sarcinii, medicul va realiza ecografia fetală cu biometrie, pentru evaluarea dimensiunilor și greutății fătului, prezentației și placentei. Morfologia de trimestru 3 (săpt. 32-34) poate depista în plus anomalii cardiace minore și unele anomalii ale sistemului nervos central sau musculo-scheletal. O altă investigație este examenul Doppler, prin care se măsoară fluxul sangvin în anumite regiuni anatomice ale fătului.
Analize obligatorii pentru acest trimestru sunt examenul de urină, examenul bacteriologic de secreție vaginală, repetarea unor examene medicale precedente, în funcție de valorile obținute anterior. Repetarea hemogramei și a analizelor de urină - aceste teste permit să verifici dacă anemia, infecțiile sau eventualele dezechilibre s-au remediat sau nu, dar și să depistezi precoce infecții urinare asimptomatice sau alte modificări importante. Screening pentru Streptococul de grup B - între săptămânile 35-37 se recoltează din secreție vaginală și tampon rectal pentru a depista prezența bacteriei.
Rolul ecografiilor în sarcină. Ce trebuie să știi
Interpretarea rezultatelor analizelor medicale
Analizele medicale au valori ce se încadrează în anumite limite normale. Creșterea acestor valori sau scăderea lor sub limitele normalului sunt considerate anormale sau patologice. Sunt frecvent întâlnite situațiile, exceptând boala în sine, care pot modifica valorile normale ale analizelor. Cunoașterea acestor cauze în scopul eliminării lor sunt de ajutor atât pacientului, cât și medicului care execută sau interpretează analizele.
Valorile normale ale analizelor trebuie interpretate și în raport de condițiile locale, de obiceiurile alimentare, de factori climatici și geografici și chiar în raport cu factorii genetici. Este foarte important de subliniat că în majoritatea cazurilor analizele medicale singure nu pot servi la stabilirea unui diagnostic. Acestea sunt doar un instrument ajutător la îndemâna medicului care corelat cu alte investigații conduce la stabilirea diagnosticului.
Interpretarea corectă a rezultatelor analizelor medicale este esențială pentru diagnosticul și tratamentul adecvat al pacientului. În funcție de vârsta și de sexul pacientului, valorile normale ale unor analize pot varia. Este important să se cunoască valorile de referință pentru a putea interpreta corect rezultatele analizelor medicale.
Unele analize pot avea rezultate fals pozitive sau fals negative, iar acest lucru poate fi influențat de diferiți factori precum medicamentele administrate sau alte afecțiuni existente. Este important ca medicul să ia în considerare astfel de aspecte atunci când interpretează rezultatele analizelor.
Interpretarea rezultatelor analizelor medicale trebuie făcută întotdeauna în contextul istoricului medical al pacientului și a altor simptome sau semne clinice prezente. Uneori, chiar dacă valorile analizelor sunt în limite...
Prevenirea complicațiilor prin analize
Analizele medicale din perioada prenatală sunt “busola” care îi permite medicului să urmărească sănătatea ta și dezvoltarea copilului. Investigațiile prenatale sunt recomandate pentru că permit medicului să urmărească atât sănătatea mamei, cât și dezvoltarea fătului într-un mod planificat și informat. Astfel, prin teste de rutină efectuate la începutul sarcinii se pot identifica: anemia, infecții urinare sau sistemice, incompatibilități de Rh, imunitatea la anumite virusuri specifice. Testele prenatale nu sunt doar o formalitate - ele reprezintă unul dintre cele mai importante instrumente prin care medicii pot preveni complicații serioase atât pentru mamă, cât și pentru copil.
Analizele de sânge efectuate la începutul sarcinii, precum determinarea grupei sanguine și a factorului Rh, pot depista situații în care există risc de incompatibilitate între sângele tău și al bebelușului. Dacă mama este Rh-negativ și fătul Rh-pozitiv, pot apărea anticorpi care afectează globulele roșii ale copilului. Screeningul din primul și al doilea trimestru de sarcină joacă un rol esențial în evaluarea riscului pentru anomalii cromozomiale, precum sindromul Down. Analiza urinei este un alt test aparent simplu, dar extrem de valoros.
Factori care influențează rezultatele analizelor
Este important să discutăm cu medicul despre orice medicamente sau suplimente pe care le luăm înainte de a face analizele medicale, deoarece acestea pot influența rezultatele. Pentru a asigura acuratețea rezultatelor, este recomandat să respectăm orice instrucțiuni specifice ale medicului sau ale asistentului medical care recoltează probele.
În cazul copiilor mici sau al persoanelor cu anxietate sau teamă de ace, putem solicita ajutorul medicului sau al asistentului medical, pentru a reduce stresul și disconfortul asociate cu prelevarea de sânge.
Sarcina și stilul de viață
O dietă care nu este sănătoasă nu numai că poate aduce kilograme în plus, dar poate afecta și fertilitatea. În plus, greșelile de alimentație se pot răsfrânge asupra fătului. Este recomandat ca femeia care intenționează să aibă un copil să consume fructe, legume și să renunțe la alimentele gen fast-food. Este indicat ca femeia să nu aibă kilograme în plus sau în minus, pentru a nu îngreuna procesul concepției.
Alcoolul dăunează dezvoltării fătului. Este recomandat ca femeia să nu consume alcool între ovulație și menstruație. De asemenea, dacă o fumătoare dorește să aibă copii, este mai bine să renunțe la fumat înainte de conceperea copilului.
Este mai ușor să apară sarcina dacă greutatea femeii este normală, pentru că un indice de masă corporală prea mare sau prea mic afectează capacitatea de a concepe.
În timpul sarcinii, modificările prin care trece organismul pot duce la anumite afecțiuni ale gingiilor (gingii roșii, inflamate, sensibile). Tocmai de aceea, este recomandat un control stomatologic înainte de conceperea copilului.

tags: #medicul #de #familie #poate #interpreta #analizele
