Avortul, fie el spontan sau programat, este un subiect sensibil, care poate avea un impact emoțional uriaș. Articolul de față are scop pur informativ și nu poate înlocui sub nicio formă indicațiile oferite de specialiști și diagnosticul plasat de aceștia. Dacă ești însărcinată și brusc prezinți manifestări îngrijorătoare sau ai nevoie de sfaturi cu privire la o eventuală sarcină nedorită, nu ezita să mergi imediat la medic!
Avortul reprezintă pierderea sau întreruperea sarcinii. Se consideră avort spontan atunci când sarcina este pierdută (nu a fost dorită terminarea acesteia) și întrerupere de sarcină sau avort programat atunci când procedura este aleasă în mod voit și/sau este necesară.
În România zilelor noastre, la fiecare 100 de nașteri au loc aproximativ 30 de întreruperi de sarcină. Întreruperea de sarcină este o alegere pe care femeia însărcinată este îndreptățită să o ia, ținând cont de starea sa de sănătate, situația sa economică, starea civilă, vârstă, etnie, apartenență socială și așa mai departe.
Ce este avortul și tipurile sale
Definiția avortului diferă în funcție de modul în care acesta s-a produs. Astfel, avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna 20 de gestație, fie renunțarea în mod voit la aceasta, prin intermediul medicamentelor sau chirurgical.
În mod normal, aproximativ 10-20% din sarcini se termină cu avort spontan. Totuși, numărul real este mai mare, multe din avorturi apărând devreme în sarcină, când femeia încă nu a realizat că este însărcinată. Majoritatea avorturilor spontane au loc înainte de săptămâna 12 de sarcină.
Pe lângă clasificarea avortului în funcție de optarea sau nu pentru acesta, există o clasificare suplimentară, în funcție de stadiul clinic al acestuia:
- Amenințarea de avort - apare atunci când există sângerare vaginală, însă colul uterin nu s-a dilatat, rămânând complet închis; aceste sarcini decurg fără probleme, astfel că adesea, aceste sângerări sunt rezultatul implantării ovulului fecundat în peretele uterin;
- Avortul inevitabil - apare atunci când există o dilatare sau o ștergere a colului uterin, cu contracția sesizabilă a acestuia;
- Avortul incomplet - când s-a eliminat doar o parte din țesutul embrionar și placentar, restul rămânând intrauterin, atunci se poate vorbi despre avort incomplet; sângerările și crampele pot fi prezente și persistente;
- Avortul complet - când s-a eliminat tot țesutul embrionar sau placentar, avortul este considerat complet; acest tip de avort apare frecvent înainte de săptămâna 12 de sarcină; sângerarea ar trebui să înceteze rapid, la fel și durerile de spate și crampele; un avort complet poate fi confirmat ecografic sau prin intermediul chiuretajului chirurgical;
- Avortul pierdut - apare atunci când s-a produs moartea embrionului, dar nu a avut loc expulzia acestuia sau a țesutului placentar; semne ale acestui tip de avort spontan pot fi reprezentate prin dispariția manifestărilor de sarcină și absența ritmului cardiac fetal.
Avortul spontan reprezintă pierderea unei sarcini în primele 23 de săptămâni. Acesta un moment dificil atât pentru mamă, pentru familia acesteia, cât și pentru medicul ce monitorizează sarcina.
Avortul medicamentos
Avortul medicamentos reprezintă o procedură care implică administrarea unor pastile cu efect abortiv în scopul întreruperii unei sarcini. Spre deosebire de chiuretaj, în acest caz nu este necesară anestezia și nici utilizarea unor instrumente obstetricale, însă procedura se poate efectua numai sub supraveghere medicală, în prezența unui medic ginecolog.
Pastilele pentru întreruperea de sarcină necesită o prescripție medicală și trebuie să fie administrate conform recomandărilor medicului. După începerea procedurii, care va dura câteva zile, pacienta trebuie să se prezinte, la intervalele de timp stabilite, pentru control ginecologic, urmat de o ecografie endovaginală.
Avortul medicamentos poate fi realizat numai în cazul unor sarcini incipiente (până la 8-9 săptămâni) și se poate efectua din mai multe motive: fie pentru a finaliza un avort spontan, fie pentru a pune capăt unei sarcini neplanificate sau din cauza unei afecțiuni care impune întreruperea sarcinii.
După consultația ginecologică, medicul îi va explica pacientei care sunt pașii necesari pentru procedură, ce riscuri există și ce trebuie să facă dacă apar anumite complicații.
Administrarea unei pastile care blochează acțiunea progesteronului - hormonul care ajută la menținerea sarcinii. În lipsa progesteronului, endometrul se subțiază, iar embrionul se va desprinde și va fi expulzat.
După 24-48 de ore, pacienta va lua a doua pastilă, iar la câteva ore de la administrarea acesteia, vor începe contracțiile și sângerarea vaginală, semn că avortul se produce.
Riscul de infecție este mai mic în cazul avortului medicamentos, comparativ cu avortul chirurgical, iar pacienta nu va trebui să suporte o anestezie.
Posibilele riscuri ale unui avort medicamentos cuprind, în primul rând, avortul incomplet, urmat de cele mai multe ori de un avort chirurgical (chiuretaj) ori o sarcină în evoluție în cazul în care procedura eșuează.

După aproximativ o săptămână de la administrarea ultimei pastile, pacienta se va prezenta din nou la medicul ginecolog, pentru o consultație care să confirme că avortul a fost complet și nu există riscuri.
Medicul va evalua starea uterului, tipul și cantitatea de sânge eliminat, astfel încât poate observa din timp o posibilă infecție.
Este normal ca avortul medicamentos să provoace contracții destul de dureroase și o sângerare mai abundentă, dar, dacă apar semne care pot indica posibile complicații, pacienta trebuie să ia imediat legătura cu medicul care o supraveghează.
Menstruația va reveni după 4-6 săptămâni de la avort, iar o nouă sarcină poate să apară oricând. De aceea, pacientele care nu doresc să mai rămână însărcinate, trebuie să discute cu medicul ginecolog despre alegerea unei metode eficiente de contracepție: sterilet, pastile anticoncepționale sau o altă soluție.
Avortul medicamentos este recomandat doar în primele săptămâni de sarcină și presupune eliminarea sarcinii printr-un proces asemănător menstruației abundente. Rata de succes a avortului medicamentos este ridicată, variind între 94% și 98% pentru sarcinile sub 9 săptămâni.
La sarcini mai avansate, eficiența poate scădea ușor, ajungând la aproximativ 87-93% în jurul săptămânii 12. În cazurile în care procedura nu are succes complet, poate fi necesară o intervenție chirurgicală suplimentară pentru a finaliza avortul și pentru a preveni complicațiile.
Riscurile implicate în avortul medicamentos sunt relativ scăzute și includ efecte secundare comune, cum ar fi crampele abdominale, sângerările vaginale mai intense, greața și ocazional febra sau frisoanele. În cazuri rare, pot apărea complicații precum infecțiile, retenția produsului de concepție sau sângerările severe care necesită îngrijire medicală de urgență.
Sângerările vaginale și crampele sunt cele mai comune efecte secundare ale avortului medicamentos. Alte reacții adverse presupun: greață și vărsături; febră; frisoane; diaree; migrene.
În cele mai multe cazuri, pacientele se refac rapid după un avort medicamentos, însă gradul de durere experimentat sau cantitatea de sânge pierdută variază de la o situație la alta.
Sângerările ușoare, moderate sau abundente în timpul unui avort medicamentos sunt normale, iar cheagurile de sânge apar în majoritatea situațiilor. Cu toate acestea, sângerarea trebuie monitorizată, deoarece anumite situații pot prezenta un risc: sângerarea nu este prezentă; sângerarea este foarte redusă; sângerarea este abundentă.
Atunci când sângerările nu sunt așa cum a explicat medicul, pacienta trebuie să ceară sprijin specializat pentru a se asigura că nu au apărut complicații.
La aproximativ 2-3 săptămâni după întreruperea sarcinii prin avort medicamentos pacienta trebuie să revină la un control ginecologic pentru un examen clinic și ecografic pelvin și pentru discuții legate de metode de contracepție.
Timpul de recuperare necesar după un avort medicamentos diferă de la o pacientă la alta, însă, ca regulă generală, trebuie evitate activitățile fizice intense sau orice alte activități care provoacă durere și disconfort.
În general, se recomandă ca pacienta să apeleze la sprijin de specialitate, pentru a evita tulburările de sănătate mintală ce pot apărea în urma unui astfel de eveniment.
Contactul sexual după avortul medicamentos nu este interzis, însă medicii recomandă ca pacienta să aștepte cel puțin 2 săptămâni pentru a evita orice complicație. De asemenea, trebuie evitată o perioadă folosirea tampoanelor pentru a reduce riscul apariției unei infecții.
În ceea ce privește o sarcină viitoare, prima menstruație după avortul medicamentos apare în mod normal după 4-6 săptămâni, însă aceasta poate să fie neregulată din cauza modificărilor hormonale.
Avortul chirurgical
Avortul chirurgical se poate realiza prin două tehnici. Prima presupune aspirarea cu vacuum realizată cu un tub, între săptămânile 5 și 12 de sarcină, iar cea de-a doua utilizează o combinație a mai multor tehnici: aspirație, dilatare și chiuretaj, între săptămânile 12 și 14 de sarcină. Nu se realizează avorturi după această perioadă.
Avortul prin aspiratie reprezintă o metodă sigură de întrerupere a unei sarcini. La fel ca majoritatea procedurilor chirurgicale, există un risc foarte scăzut de infecție, însă medicul îl va limita recomandând un tratament de urmat după intervenție.
Cealaltă tehnică de avort chirurgical este asociată cu un risc foarte scăzut de apariție a complicațiilor sau de avort incomplet. Totuși, anumite complicații sunt posibile, dar apar foarte rar. Ele includ infecții, perforări sau hemoragii intense.
În principiu, nu există contraindicații asociate cu avortul chirurgical.
Avortul chirurgical (chiuretaj prin aspiratie) - reprezintă avortul prin aspirație până în săptămâna 14 de sarcină, ce presupune aspirarea conținutului intrauterin.
Decizia de a opta pentru o variantă de avort în favoarea celeilalte se face în funcție de vârsta gestațională și doar la sfaturile și indicațiile medicului ginecolog.
Avortul chirurgical se realizează cu anestezie locală sau analgosedare (pacienta va dormi). Un anestezic va fi injectat în colul uterin, iar pacienta va primi, de asemenea, medicamente pentru inducerea travaliului și calmante. La analgosedare pacienta va primi intravenos un cocktail de substanțe și va dormi pe toată durata intervenției.
În funcție de vârsta sarcinii și de complicațiile apărute, avortul chirurgical poate să dureze între 10 minute și de 30 de minute.
Pacienta poate fi supravegheată câteva ore la clinică, însă nu este necesară spitalizarea acesteia.
Efectele secundare ale avortului chirurgical sunt: crampele abdominale; greața; transpirația; senzația de leșin; sângerări moderate, prelungite sau abundente.
Riscurile avortului chirurgical sunt: hemoragia; leziuni ale colului uterin; perforarea uterului; infecții.
Toate aceste riscuri sunt eliminate dacă pacienta alege o clinică avizată și se adresează unui medic specialist, cu o vastă experiență în domeniu.
Dacă efectele secundare persistă sau se agravează, pacienta trebuie să se adreseze imediat medicului specialist.
Până la ce limită de sarcină se poate face avortul?
Întreruperea sarcinii - medicamentos, instrumental sau aspirativ - este legal permisă voluntar, sau la cerere înainte de 13 - 14 săptămâni gestaționale, adică în primul trimestru de sarcină.
Probabilitatea de apariție a complicațiilor crește după primul trimestru și include perforația uterului cu instrumentele, leziuni importante ale colului uterin, hemoragie importantă, îndepartarea incompletă a fătului sau placentei și infecții postoperatorii.
După finalul primului trimestru, întreruperea sarcinii este permisă doar în scop terapeutic.
Întreruperea sarcinii în primul trimestru poate fi efectuată atât în regim de ambulatoriu cât și în regim de spitalizare.
În România, conform reglementărilor legislative, o întrerupere de sarcină (avort la cerere) poate fi făcută doar în anumite condiții. Una dintre acestea este ca vârsta gestațională, când se optează pentru avort, să nu depășească 14 săptămâni.
Pentru ca o astfel ce procedură medicală să poată avea loc, este necesar și consimțământul scris al femeii.
Totuși, în anumite condiții, medicul ar putea să intervină și asupra unei sarcini cu vârstă gestațională mai mare de 14 săptămâni: dacă sarcina ridică risc de complicații și probleme de sănătate pentru mamă sau făt.
O întrerupere de sarcină poate să aibă loc legal peste acest termen dacă este în scop terapeutic și diferă în funcție de durata sarcinii. Dacă sarcina are sub 6 luni, atunci se poate întrerupe pentru a proteja sănătatea sau viața femeii însărcinate, iar dacă sarcina depășește 6 luni, medicii pot produce avortul pentru a salva viața mamei, a fătului sau pentru a provoca o naștere prematură.
Avortul medicamentos (intrerupere sarcina medicamentos, cu pastila abortiva) - metoda folosita pentru sarcinile aflate in maximum saptamana a 9-a.
Avortul chirurgical (chiuretaj prin aspiratie) - reprezinta avortul prin aspiratie pana in saptamana 14 de sarcina.
Până la câte săptămâni se poate face avortul? În cazul sarcinilor nedorite avortul medicamentos se poate face la 9 săptămâni de sarcină. Întreruperea de sarcină mai mare de 9 săptămâni se poate face pe cale chirurgicală până la 12 săptămâni și nu mai târziu.
Prin urmare, refuzul pe considerente morale nu este absolut, alin. (2) instituind în sarcina medicului condițiile care trebuie respectate în ipoteza alin. De asemenea, această practică nu este conformă nici cu standardele europene prevăzute în jurisprudența CEDO.
Avortul medicamentos în România: ce este permis și ce nu
Cauzele și factorii de risc ai avortului spontan
Cele mai multe avorturi se produc din cauza că fătul nu se dezvoltă normal. Dat fiind faptul că aceste anomalii sunt rar identificate, adeseori este dificil să se determine care a fost cauza avorturilor. Există, totuși, anumite cauze care pot oferi informații referitoare la ce provoacă avortul spontan.
Anomalii la nivelul genelor sau cromozomilor
Cele mai multe avorturi apar din cauza că fătul nu se dezvoltă normal. Anomaliile genetice sau cromozomiale apar întâmplător, pe măsură ce embrionul se divide și crește. Acestea nu sunt anomalii moștenite de la părinți.
Afectiuni ale mamei
Într-un număr redus de cazuri, anumite afecțiuni ale mamei pot cauza avort:
- Diabet zaharat (necontrolat);
- Diferite infecții;
- Probleme hormonale;
- Probleme la nivelul uterului sau colului uterin;
- Afecțiuni tiroidiene.
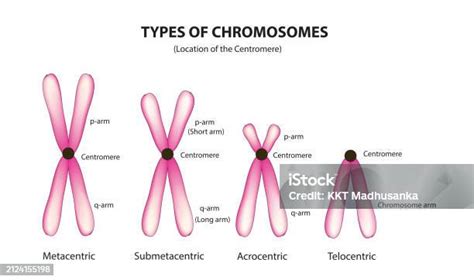
Ce nu determină apariția avortului
Activitățile de rutină, ca cele de mai jos, nu reprezintă cauze pentru producerea avortului:
- Practicarea de exerciții fizice;
- Rapoartele sexuale;
- Activitatea profesională (cu condiția să nu existe expunere la noxe sau radiații).
Factori de risc în avortul spontan
Numeroși factori pot crește riscul de apariție a avortului. Printre acești factori se află:
- Vârsta - femeile cu vârsta peste 35 ani au un risc mai mare decât cele tinere; la 35 de ani, riscul de avort este de aproximativ 20%, la 45 ani crescând până aproape de 80%;
- Avortul în antecedente - femeile care au avut două sau mai multe avorturi consecutive au un risc mai mare pentru încă un avort;
- Afecțiunile cronice - femeile cu boli cronice (ex: diabetul zaharat);
- Patologiile la nivelul colului uterin sau uterului - anumite malformații uterine, col uterin incompetent;
- Fumatul, alcoolul și drogurile - astfel, stilul de viață nesănătos este un alt factor ce poate provoca avortul;
- Greutatea - atât greutatea mai mică decât cea normală, cât și obezitatea;
- Testele prenatale invazive - anumite teste prenatale genetice, cum ar fi amniocenteza sau biopsia de vilozități coriale prezintă risc de producere a avortului.
Fumatul în sarcină, consumul de alcool și menținerea unei greutăți normale sunt aspecte importante de luat în considerare pentru reducerea riscurilor asociate.
De multe ori, avortul spontan poate fi dificil de prevenit.
Recuperarea și sănătatea pe termen lung
Perioadele menstruale normale se reiau, de obicei, într-o lună sau două după avort. Reluarea activității sexuale este permisă odată ce sângerarea s-a oprit. De asemenea este permisă obținerea unei sarcini fără a fi necesară o perioadă de pauză după avort.
În cele mai multe cazuri, refacerea fizică durează de la câteva ore până la câteva zile. Menstruația va reveni după aproximativ 4-6 săptămâni. Imediat după avort, deși se poate folosi orice metodă de contracepție, se recomandă ca cel puțin în primele două săptămâni să se evite contactul sexual.
Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Totuși, este esențială stabilizarea fizică și emoțională, înainte de o încercare viitoare a unei sarcini. Medicul ginecolog poate oferi consiliere în acest scop.
Frecvent, avortul se produce dintr-o cauză tranzitorie. Majoritatea femeilor vor avea sarcini cu decurs normal, după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive și numai 1% vor avea trei sau mai multe avorturi consecutive.
Dacă au fost prezente avorturi multiple, în special mai mult de trei consecutive, este important să fie întrebat medicul ginecolog despre efectuarea unor teste pentru identificarea posibilelor cauze, cum ar fi anomaliile uterine, tulburările de coagulare sau anomaliile cromozomiale.
Vindecarea emoțională poate dura mai mult decât cea fizică. Avortul poate fi resimțit ca o pierdere chinuitoare, pe care cei din jur nu o pot înțelege complet. Emoțiile resimțite pot fi de furie, vină sau disperare. Acordarea timpului pentru a procesa pierderea sarcinii este, astfel, esențială.
În general, se recomandă ca pacienta să apeleze la sprijin de specialitate, pentru a evita tulburările de sănătate mintală ce pot apărea în urma unui astfel de eveniment.
tags: #pana #la #ce #luna #se #poate
