Sarcina timpurie este o perioadă delicată, marcată de procese complexe care asigură dezvoltarea embrionului. Un element crucial în acest stadiu este vezicula vitelină (VV), o structură temporară esențială pentru nutriția embrionului înainte ca placenta să preia acest rol. Evaluarea dimensiunii și aspectului veziculei viteline, alături de alți parametri ultrasonografici, poate oferi informații valoroase despre prognosticul sarcinii.
Etiologia decesului embrionar este multifactorială, anomaliile cromozomiale fiind cele mai frecvente (40%). Într-o sarcină normală, un ovul fertilizat se divizează și se transformă în blastocist, care la aproximativ patru săptămâni se implantează în peretele uterului, dezvoltând un sac gestational și un embrion. În cazul unei sarcini cu ou clar, sacul gestational continuă să se dezvolte, dar embrionul fie nu se dezvoltă deloc, fie se oprește foarte devreme din evoluție și se resoarbe, rezultând într-un sac embrionar gol. Astfel, chiar dacă testul de sarcină poate fi pozitiv și simptomele inițiale ale sarcinii pot fi prezente, lipsa embrionului face ca sarcina să nu fie viabilă.
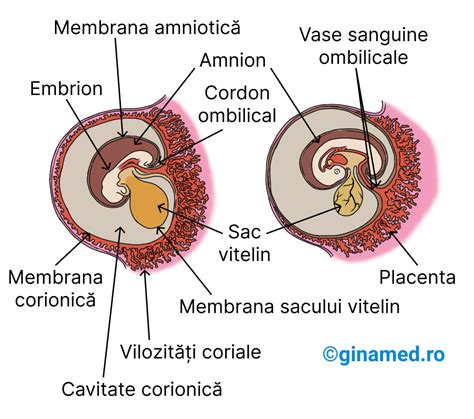
Sacul gestațional este unul dintre primele semne ecografice ale sarcinii. Acesta se află în uter, înconjoară embrionul aflat în dezvoltare și conține lichid amniotic. Este vizibil la ecografia transvaginală între vârsta gestațională de 3 și 5 săptămâni. Vizualizarea sacului gestațional confirmă sarcina, dar nu garantează că aceasta este una sănătoasă sau că va evolua normal. Următorul semn favorabil al sarcinii, după vizualizarea sacului gestațional, este apariția sacului vitelin, care se dezvoltă în interiorul acestuia. Sacul vitelin va asigura hrănirea embrionului până când această funcție va fi preluată de placentă. El devine, de obicei, vizibil la o ecografie transvaginală între cinci săptămâni și jumătate și șase săptămâni de sarcină. Un diametru al veziculei viteline sub 2 mm sau peste 6 mm poate sugera un prognostic nefavorabil (avort spontan, anomalii genetice).
Embrionul apare sub forma unei îngroșări pe marginea veziculei viteline și poate fi depistat ca o structură de sine stătătoare la o lungime de 2-3 mm (5 săptămâni și 3-4 zile de sarcină). Lungimea embrionului, de la vârful capului până în josul coloanei vertebrale (lungime cranio-caudală/LCC), este cel mai bun element de stabilire a vârstei sarcinii și a datei probabile a nașterii. În primul trimestru, datarea sarcinii bazată pe LCC comportă o eroare de mai puțin de 5 zile. La 6 săptămâni și 3-4 zile de sarcină, putem urmări deja activitatea cardiacă. Ecografic, se evidențiază un punct ce pulsează în interiorul embrionului.
În stadiile incipiente de dezvoltare embrionară, embrionul este imediat adiacent veziculei viteline, iar "tulpina vitelină" nu este încă dezvoltată. Separarea embrionului de vezicula vitelină este cauzată de dezvoltarea ambelor structuri. Astfel, distanța dintre embrion și vezicula vitelină crește datorită creșterii tulpinii viteline. Pentru embrionii cu o lungime cranio-caudală (CRL) de 5 mm sau mai mică, nu ar trebui să existe separare între vezicula vitelină și embrion. Când embrionul ajunge la 5 mm, apare o separare fiziologică între embrion și vezicula vitelină datorită dezvoltării tulpinii viteline. Absența separării embrionului de vezicula vitelină, atunci când CRL depășește 5 mm și embrionul are activitate cardiacă, este considerată un factor prognostic nefavorabil.
Studiile sugerează că distanța dintre vezicula vitelină și embrion (DVVE) este un parametru ultrasonografic valoros în anticiparea unei evoluții nefavorabile a sarcinii, fie utilizat singur, fie în combinație cu alte elemente anormale. În absența semnelor ultrasonografice specifice de prognostic nefavorabil al sarcinii de trimestru I, cum ar fi sacul gestațional hipoton, dimensiunea crescută a veziculei viteline și bradicardia embrionară, identificarea unei DVVE < 3 mm într-un stadiu incipient al sarcinii ar putea crește acuratețea diagnosticului.
Scopul acestui studiu este de a evalua asocierea dintre un biomarker seric, inhibina A, şi un parametru ultrasonografic, distanța dintre vezicula vitelină (VV) şi embrion (DVVE), în evaluarea prognosticului evolutiv al sarcinii de trimestrul întâi. Studiul este o analiză prospectivă de tip caz-control care include două grupe de paciente: 81 de paciente cu sarcină de trimestrul întâi în evoluție și 89 de paciente cu sarcină oprită în evoluție, amenoreea fiind cuprinsă între 6 și 11 săptămâni. În ceea ce privește DVVE în grupul de caz, s-au observat valori mai scăzute comparativ cu grupul de control, diferența fiind semnificativă din punct de vedere statistic. În analiza statistică a valorilor inhibinei serice A, s-au observat diferențe semnificative statistic între cele două grupuri (p<0,05). Concluziile studiului indică faptul că DVVE are o valoare predictivă pozitivă mare în identificarea sarcinilor cu evolutivitate potențial rezervată, demonstrând că o DVVE < 3 mm poate conduce la o evoluție nefavorabilă a sarcinii.
Inhibinele sunt hormoni glicoproteici, cunoscuți pentru efectul lor de feedback negativ asupra secreției de hormon foliculostimulant hipofizar. Unitătea fetoplacentară produce inhibină pe tot parcursul sarcinii. Inhibina A este forma moleculară predominantă de inhibină în circulația maternă începând cu săptămâna a patra de gestație. Deși funcția biologică precisă a inhibinei A în sarcină nu este clară, studiile recente sugerează că inhibina A ar putea fi un marker mai bun al funcției placentare decât gonadotropina corionică umană, datorită timpului său de înjumătățire mai scurt. Aplicațiile clinice posibile pentru măsurarea inhibinei A în sarcina timpurie includ predicția avortului spontan, a sindromului Down, a preeclampsiei și a restricției de creștere fetală în primul și/sau al doilea trimestru, înainte de apariția simptomelor clinice.
Studiul a confirmat că nivelurile de inhibină A în cazurile de deces embrionar au fost semnificativ mai scăzute decât la controalele sănătoase. Prin urmare, evaluarea nivelurilor de inhibină A poate fi utilă în managementul problemelor sarcinii timpurii. Există studii care au demonstrat că concentrațiile serice de inhibină A au fost cu 70% mai mici la femeile cu simptome clinice de avort spontan sporadic, comparativ cu grupurile de control potrivite pentru vârsta gestațională. Aceste observații sugerează că nivelurile circulante de inhibină A în caz de avort spontan ar putea fi scăzute din cauza masei placentare reduse și/sau a secreției scăzute de către trofoblaste în circulație și/sau a funcției luteale reduse, mai degrabă decât a unor modificări ale expresiei genice sau ale producției de proteine în placentă.
Pentru o acuratețe diagnostică mai mare, este important ca acest parametru (DVVE) să fie corelat cu un marker seric. Valoarea clinică a rezultatelor studiului constă în posibilitatea utilizării acestor markeri pentru stabilirea unui management în stadii foarte incipiente ale sarcinii, pentru pacientele cu parametri ultrasonografici considerați de prognostic nefavorabil. DVVE are o valoare predictivă pozitivă ridicată în identificarea sarcinilor cu evolutivitate potențial rezervată, acest studiu demonstrând că o DVVE < 3 mm conduce la o evoluție nefavorabilă a sarcinii.
Ce este sacul vitelin de sarcină
Prima consultație prenatală cuprinde o serie de elemente extrem de importante: anamneza completă a părinților, consultație ginecologică și o ecografie. După stabilirea, în urma examenului ecografic, a numărului de embrioni, a situării lui/lor intrauterine și a viabilității produsului de concepție, se fac măsurători exacte care stabilesc cu maximă acuratețe vârsta gestațională și prognosticul sarcinii. Ideal ar fi ca prima ecografie să aibă loc între 5 și 8 săptămâni de sarcină, pentru a evita posibilele complicații legate de oprirea în evoluție, iminența de avort, avort spontan sau chiar sarcină extrauterină.
Structura uterului va fi evaluată pentru a exclude malformații uterine sau fibroame, chisturi sau tumori ovariene. În această perioadă, unul dintre ovare prezintă un „chist” normal în sarcină (corpul galben, cu rol important în producerea de hormoni). Ulterior, această funcție va fi preluată de placentă.
După confirmarea sarcinii, medicul va calcula data probabilă a nașterii, vă va informa asupra riscurilor posibile, va detalia planul de urmărire a sarcinii și vă va prescrie analizele necesare. Veți primi sfaturi generale și alimentare și veți fi consiliată și pregătită pentru etapele următoare.
O sarcină fără embrion, numită sarcină anembrionară, constă într-un ovul fertilizat care se implantează în uter, din care se formează placenta și sacul embrionar, dar embrionul nu. Astfel, se dezvoltă un sac gestațional fără embrion, care poartă și denumirea de sarcină cu ou clar sau molă nehidatiformă. O sarcină la 6 săptămâni fără embrion provoacă avort spontan în primul trimestru de sarcină, acesta reprezentând cauza a aproximativ jumătate dintre toate avorturile spontane din primul trimestru. În acest caz, pot apărea crampe abdominale sau sângerări vaginale în sarcină.
Diagnosticul unei sarcini fără embrion implică mai multe etape esențiale: anamneza și examenul clinic, testul de sarcină și ecografia. Ecografia este o investigație foarte importantă și se poate efectua transabdominal sau transvaginal. Pentru un diagnostic precis, se preferă ecografia transvaginală. Sarcina anembrionară se diagnostichează în primul trimestru, între săptămânile șapte și nouă, când, în absența unui embrion vizibil, sacul gestațional are un diametru mediu de cel puțin 25 mm.
Tratamentul sarcinii cu ou clar presupune întreruperea și eliminarea sarcinii. Acest lucru se poate realiza prin diferite metode, însă trebuie luate în considerare durata sarcinii, istoricul medical și starea emoțională a pacientei pentru cea mai potrivită recomandare. După eliminarea sarcinii, trebuie efectuat un control la 4-6 săptămâni, cu repetarea unei ecografii, pentru a confirma că uterul este gol și a căuta posibile infecții sau alte complicații.
Placenta se dezvoltă în interiorul uterului, fiind atașată de pereții acestuia și are rolul de a furniza oxigen și substanțe nutritive copilului care crește și de a elimina produșii de degradare din sângele acestuia. De la nivelul placentei se formează cordonul ombilical al copilului. În cele mai multe cazuri, placenta este localizată în partea superioară sau laterală a uterului.
Factorii care pot afecta sănătatea placentei includ: vârsta mamei, ruptura prematură a membranelor, hipertensiunea arterială, sarcina multiplă, tulburări de coagulare a sângelui, istoric de afecțiuni placentare, intervenții anterioare la nivelul uterului, consumul de droguri și traumatismul abdominal.
Cele mai frecvente probleme la nivelul placentei sunt: placenta previa, placenta abruption și placenta accreta, fiecare dintre acestea având un risc crescut de sângerare vaginală masivă. După naștere, uneori poate apărea retenția placentei în uter.
Mergi la o consultație la medicul tău obstetrician dacă în timpul sarcinii ai: sângerare vaginală, durere abdominală, durere de spate severă, contracții uterine frecvente.
Multe din afecțiunile placentei nu pot fi prevenite în mod direct. Totuși, sfaturile pentru o sarcină sănătoasă includ: mersul regulat la control, controlul tensiunii arteriale dacă există boli cronice, evitarea fumatului și a drogurilor, evitarea operației cezariene dacă nu este indicată și discuția cu medicul despre măsurile de prevenție în cazul unui istoric de probleme placentare.
Dacă vei naște pe cale vaginală, și placenta va fi expulzată vaginal - în timpul celei de-a treia faze a travaliului. După ce vei naște, vei continua să ai contracții ușoare ale uterului. Medicul poate masa ușor partea inferioară a abdomenului tău pentru a stimula uterul să se contracte și să expulzeze placenta. Ti se va cere să impingi încă o dată pentru eliminarea placentei, care se produce împreună cu o cantitate mică de sânge. Expulzia placentei durează în mod normal aproape 5 minute. În unele cazuri, poate dura până la 30 minute. Dacă ai născut prin operație cezariană, medicul va îndepărta placenta în timpul intervenției.
La începutul sarcinii (primele 13 săptămâni), ovulul fertilizat se implantează și demarează procesul de formare a organelor fătului. Embrionul ajunge în primele săptămâni la dimensiunea unei semințe de susan, iar inima începe să bată în jurul săptămânii a 7-a. Medicii recomandă prima vizită la medic, analize pentru sânge, grup și Rh, ecografia transvaginală între săptămânile 6 și 8, care clarifică locația sarcinii și prezența cordului fetal, și ecografia morfologică în intervalul 10-13 săptămâni. Tot acum se recomandă și primele teste de screening prenatal.
Alimentația în perioada sarcinii este fundamentală pentru sănătatea mamei și dezvoltarea armonioasă a fătului. Nutrienți esențiali includ acidul folic, fierul, calciul, vitamina D, omega-3, proteinele și iodul. Sunt recomandate legumele și fructele proaspete, carnea slabă, ouăle, peștele bogat în omega-3, lactatele pasteurizate, leguminoasele și cerealele integrale. Este important consumul de pește de două ori pe săptămână, cu preferință pentru speciile sărace în mercur.
Activitatea fizică în timpul sarcinii este recomandată pentru majoritatea femeilor și reprezintă un pilon important în menținerea sănătății materne și în evoluția armonioasă a sarcinii. Exercițiile regulate contribuie nu doar la întărirea musculaturii și îmbunătățirea circulației, ci și la o gestionare mai bună a greutății și a disconforturilor frecvente ale sarcinii. Printre activitățile recomandate se numără mersul pe jos, înotul, aqua gym-ul, yoga prenatală, pilatesul adaptat, bicicleta staționară și exercițiile ușoare de tonifiere.
Durata sarcinii se calculează de la prima zi a ultimei menstruații și se întinde, în medie, pe 40 de săptămâni. Această perioadă este împărțită în trei trimestre, fiecare cu caracteristici și riscuri specifice. Confirmarea medicală se face prin test de sarcină urinar sau sânge, urmată de prima ecografie, care stabilește vârsta sarcinii și confirmă implantarea normală a embrionului.
Hipertensiunea gestațională, diabetul gestațional, placenta previa, dezlipirea de placentă și nașterea prematură sunt complicații posibile. Semnele de alarmă includ sângerări vaginale, dureri abdominale intense, scăderea mișcărilor fetale sau contracții regulate înainte de termen. În aceste situații, trebuie consultat imediat medicul.
tags: #vezicula #vitelina #cand #este #inlocuita #de
