Anestezia, în esența sa, înseamnă „pierderea senzației”. Este o metodă terapeutică prin care se obține o pierdere temporară a sensibilității dureroase, permițând pacientului să nu perceapă stimulul dureros. Medicamentele utilizate, numite anestezice, acționează prin blocarea semnalelor nervoase transmise către creier. Anestezia este aplicată într-o gamă largă de proceduri chirurgicale, de la intervenții majore la proceduri minore. Există patru tipuri principale de anestezie: locală, regională, generală și sedare.
Alegerea tipului de anestezie depinde de mai mulți factori, inclusiv de natura intervenției chirurgicale, starea de sănătate a pacientului, durata procedurii și preferințele medicului anestezist sau chirurgului. Cu excepția anesteziei locale, care poate fi administrată și de alți medici specialiști, anesteziile regionale și generale sunt efectuate exclusiv de medicul anestezist, un profesionist cu pregătire specializată.
Rolul Medicului Anestezist
Medicul anestezist este un medic cu o pregătire de cel puțin cinci ani de rezidențiat în Anestezie și Terapie Intensivă (ATI) după absolvirea facultății de medicină. Acești medici sunt competenți în administrarea diverselor tipuri de anestezie și sunt responsabili pentru monitorizarea și gestionarea funcțiilor vitale ale pacientului (respirație, ritm cardiac, tensiune arterială) pe parcursul intervenției chirurgicale. De asemenea, ei diagnostichează și tratează orice problemă medicală severă care ar putea apărea în timpul sau imediat după operație, intervenind în situații de urgență. Medicul anestezist colaborează cu pacientul în cadrul consultului preanestezic pentru a stabili cel mai potrivit plan anestezic, luând în considerare starea generală de sănătate și istoricul medical al acestuia.
Consultul Preanestezic și Evaluarea Riscului
Înainte de orice intervenție chirurgicală, medicul anestezist efectuează un consult preanestezic pentru a evalua starea medicală a pacientului și a elabora un plan anestezic personalizat. Acest consult este esențial pentru buna desfășurare a operației. Medicul ia în considerare factori precum vârsta, greutatea, indicele de masă corporală, istoricul medical și chirurgical, alergiile, tratamentele cronice și suplimentele alimentare. Pacientul este informat despre ce să se aștepte în timpul operației și despre opțiunile de anestezie disponibile. De asemenea, sunt oferite recomandări esențiale privind medicamentele care trebuie oprite sau continuate, precum și restricțiile alimentare preoperatorii. Reevaluarea pacientului în dimineața operației asigură respectarea acestor recomandări.
În prezența unor factori de risc, medicul anestezist calculează riscul anesteziologic, utilizând diverse scoruri, cel mai cunoscut fiind scala ASA (Societatea Americană a Anesteziștilor). Riscurile sunt clasificate de la 1 la 6, în funcție de bolile asociate și de stadiul acestora. Factorii majori de risc includ afecțiuni cardiace, pulmonare, renale, diabet și boli neurologice. Este crucial ca aceste afecțiuni să fie cât mai bine controlate înainte de operație. Tipul și durata intervenției chirurgicale influențează, de asemenea, stabilirea riscului.
Următoarele condiții medicale pot crește riscul de complicații, deși acestea sunt adesea mai legate de operație decât de anestezie:
- Fumatul
- Obezitatea
- Convulsii, epilepsie
- Sindrom de apnee în somn de tip obstructiv
- Boli cronice pulmonare (astm, BPOC)
- Hipertensiune arterială
- Boala arterială coronariană
- Accident vascular cerebral
- Diabet
- Boala cronică de rinichi
- Anumite medicamente (ex. aspirina, care poate crește riscul de sângerare)
- Istoric de consum la risc de alcool
- Alergii la medicamente
- Antecedente de reacții adverse la anestezice (șoc anafilactic, hipertermie malignă)
- Istoric familial de hipertermie malignă
- Vârsta înaintată
Întrebări Esențiale pentru Medicul Anestezist
Pacienții sunt încurajați să adreseze medicului anestezist o serie de întrebări pentru a fi pe deplin informați:
- Ce tip de anestezie voi primi? Există și alte opțiuni?
- Trebuie să încetez să iau vreunul dintre medicamentele mele înainte de anestezie?
- Trebuie să fac ceva special înainte de anestezie?
- Voi fi treaz sau conștient de ce se întâmplă în timpul operației?
- Voi simți durere?
- În cât timp mă voi trezi după anestezie?
- Voi avea efecte secundare de la medicamentele folosite? Cum pot fi tratate?
- Cât timp va trebui să stau în spital după aceea?
Consimțământul Informat
În multe țări, inclusiv în România, medicul anestezist are obligația de a informa pacientul cu privire la riscurile anesteziei și ale operației. Această discuție include posibilitatea alegerii metodei de anestezie, acolo unde este cazul, și informații despre riscurile și beneficiile asociate. După primirea acestor informații, pacientul semnează un document scris - consimțământul informat.
Factori care Influentează Alegerea Tipului de Anestezie
Alegerea tipului de anestezie este influențată de:
- Tipul operației: Anumite intervenții chirurgicale, precum cele pentru îndepărtarea vezicii biliare, necesită anestezie generală. Pentru altele, se poate discuta despre anestezie locală, regională sau generală, sau o combinație a acestora (ex. artroscopia genunchiului).
- Experiența și preferința medicului anestezist.
- Preferința pacientului: Mulți pacienți preferă să nu fie conștienți în timpul operațiilor majore. Gravidele, de exemplu, pot prefera să nu fie supuse anesteziei generale pentru cezariană.
Tipuri de Anestezie
Există patru tipuri principale de anestezie:
Anestezia Locală
Anestezicul local acționează într-o zonă restrânsă a corpului, blocând nervii care transmit semnalele de durere. Se utilizează sub formă de cremă, picături, spray sau injecție. Pacientul rămâne conștient, dar fără durere. Poate fi de contact (creme) sau prin infiltrare (injecții locale). Este folosită pentru intervenții minore, cum ar fi extracția unui dinte sau biopsii cutanate.
Anestezia Regională
Aceasta vizează zone mai extinse sau mai profunde ale corpului, prin injectarea anestezicului local în apropierea nervilor sau a plexurilor nervoase. Blochează transmiterea durerii pe un anumit segment al corpului, fără a afecta starea de conștiență.
Rahianestezia (Anestezia Spinală sau Rahidiană)
Constă în injectarea unui anestezic local în spațiul subarahnoidian, unde se află lichidul cefalorahidian, aproape de măduva spinării. Efectul se instalează rapid, amorțind nervii de la nivelul abdomenului inferior, șoldurilor, feselor și membrelor inferioare. Pacientul rămâne treaz, dar nu simte durere de la brâu în jos. Este o alternativă la anestezia generală pentru operații sub nivelul ombilicului, inclusiv operația cezariană, cura herniilor inghinale și femurale, și chirurgia vasculară a membrelor inferioare.
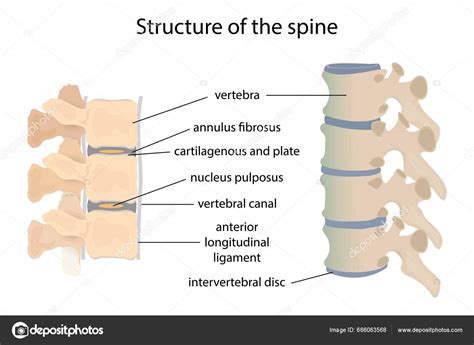
Anestezia Epidurală (sau Peridurală)
Anestezicul este injectat în spațiul epidural, în exteriorul meningelui care protejează măduva spinării. Permite introducerea unui cateter pentru administrare continuă sau repetată a anestezicului. Efectul se instalează în aproximativ 15 minute. Este frecvent utilizată în timpul travaliului și nașterii, precum și pentru chirurgia membrelor inferioare.
Blocurile de Nervi Periferici/Plex Nervos
Aceste blocuri determină dispariția durerii într-o regiune deservită de un nerv periferic sau un plex nervos, fiind utilizate pentru operații la nivelul membrelor.
Anestezia Generală
Este cea mai complexă formă de anestezie, inducând o stare de inconștiență controlată, analgezie și relaxare musculară. Necesită adesea intubație oro-traheală pentru suport respirator. Pacientul nu își amintește nimic din perioada anesteziei. Este esențială pentru operații majore (inimă, abdomen superior, torace, cap și gât) sau când există contraindicații pentru anestezia regională. Se administrează prin injecții intravenoase sau prin inhalare de gaze/vapori.
Sedarea
Include administrarea de medicamente pentru a induce o stare de relaxare și somnolență, reducând disconfortul în timpul procedurilor medicale. Poate induce amnezie.
Efectele Secundare ale Anestezicelor
Anestezicele pot provoca reacții adverse, care sunt de obicei temporare (maxim 24 de ore) și pot fi gestionate medical. Cele mai frecvente efecte secundare includ:
- Greață și vărsături
- Amețeală sau senzație de leșin
- Senzație de frig, frisoane
- Durere de cap
- Mâncărime (prurit)
- Echimoze și durere la locul de injectare
- Dificultate la urinare
- Durere la nivelul gâtului
Riscuri și Complicații ale Anesteziei
Anestezia modernă este o procedură foarte sigură, datorită progreselor în pregătirea personalului, calitatea medicamentelor și echipamentelor de monitorizare. Cu toate acestea, ca în orice procedură medicală, există un risc potențial de complicații, deși cele grave sunt rare:
- Afectare neurologică permanentă: Foarte rară, poate determina tulburări de sensibilitate sau paralizie.
- Reacție alergică severă la anestezic: Rară, dar tratabilă imediat de medicul anestezist.
- Deces: Extrem de rar la pacienții sănătoși, cu intervenții chirurgicale programate.
- Disfuncție cognitivă postoperatorie: Tulburări de memorie și învățare, mai ales la vârstnici, care pot fi însoțite de delir.
- Hipertermie malignă: Reacție severă, rară, la anestezic, manifestată prin febră rapidă și contracții musculare.
Este important să solicitați asistență medicală de urgență dacă experimentați dificultăți de respirație, mâncărime severă, umflături, amorțeală sau paralizie, vorbire neclară sau dificultate la înghițire după anestezie.
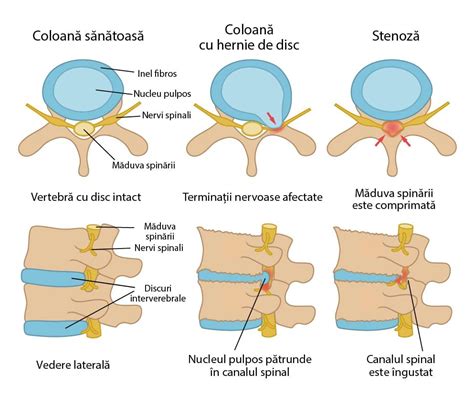
Hernia de Disc și Opțiunile Anestezice
Hernia de disc apare atunci când nucleul pulpos al unui disc intervertebral depășește limita inelului fibros, putând comprima rădăcinile nervoase. În regiunea lombară, aceasta cauzează frecvent sciatică. Incidenta maximă este între 30 și 40 de ani, afectând 1-3% din cazuri. Simptomele includ dureri acute, arsuri, iradiere pe membru. Imbatranirea discului, pierderea elasticității și a capacității de a reține apă contribuie la apariția herniei. Simptomele pot fi exacerbate de efort, frig sau umezeală.
Diagnosticul se bazează pe examenul clinic și anamneză, fiind confirmat de RMN. Tratamentul de primă intenție este conservator (non-chirurgical), vizând ameliorarea durerii, prevenirea recurenței și revenirea rapidă la activitățile zilnice. Proceduri chirurgicale minim-invazive, precum nucleoplastia percutană, se pot efectua sub anestezie locală.
Intervențiile chirurgicale pentru hernia de disc, cum ar fi laminotomia, laminectomia, discectomia (inclusiv microdiscectomia), sau înlocuirea discului cu proteze, se efectuează, în general, sub anestezie generală. Fuziunea spinală, o procedură prin care se conectează permanent două sau mai multe vertebre, este, de asemenea, realizată sub anestezie generală.
Recuperarea după intervenția chirurgicală poate fi accelerată prin kinetoterapie, esențială pentru controlul durerii și reluarea mobilității.
Anestezia Spinală și Epidurală la Gravide cu Hernie de Disc
În contextul sarcinii, hernia de disc poate reprezenta o provocare suplimentară. Anestezia spinală și epidurală sunt adesea preferate în locul anesteziei generale pentru procedurile chirurgicale la nivelul abdomenului inferior sau al membrelor inferioare, inclusiv în cazul operației cezariene sau pentru ameliorarea durerii în travaliu. Aceste tehnici permit pacientei să rămână conștientă, facilitând o mai bună cooperare și o recuperare postoperatorie mai rapidă.
Anestezia epidurală, în special, oferă o ameliorare eficientă a durerii prin blocarea semnalelor nervoase în jumătatea inferioară a corpului. Aceasta este o procedură des utilizată în maternitățile moderne, oferind avantaje precum:
- Relaxare completă în timpul contracțiilor.
- Lipsa durerii în travaliu.
- Luciditatea pacientei pe parcursul nașterii.
- Amorțirea abdomenului inferior și a membrelor inferioare.
- Siguranța procedurii.
- Posibilitatea ca pacienta să doarmă în timpul unui travaliu lung pentru a-și recăpăta forțele.
Cu toate acestea, anestezia epidurală poate avea reacții adverse, cum ar fi scăderea tensiunii arteriale, dureri de cap (în cazuri rare de perforare a meningelui), greață, vărsături, dificultate la urinare, mâncărime și dureri de spate localizate. Aceste efecte sunt, în general, gestionabile.
Diferența principală între anestezia epidurală și cea spinală constă în modul de administrare și debutul acțiunii. Rahianestezia implică o singură injecție direct în lichidul cefalorahidian, cu efect imediat și profund, durând 1-3 ore. Anestezia epidurală utilizează un cateter pentru administrare continuă, permițând controlul duratei anesteziei și un debut mai lent al acțiunii. Rahianestezia este potrivită pentru proceduri mai scurte, în timp ce epidurala este ideală pentru travaliu și naștere, precum și pentru intervenții chirurgicale de lungă durată la nivelul pelvisului și picioarelor.
În cazul unei hernii de disc la o femeie însărcinată, decizia privind tipul de anestezie pentru o eventuală intervenție chirurgicală va fi luată în colaborare strânsă între medicul chirurg, medicul anestezist și, desigur, luând în considerare starea gravidei.
Anestezie spinală epidurală - Animație de Dr. Cal Shipley, MD
tags: #anestezia #spinala #la #gravide #cu #hernie
