Infertilitatea masculină este o problemă complexă și tot mai frecventă, afectând aproximativ jumătate din cuplurile care nu pot concepe. Contrar percepției comune, cauzele sunt adesea legate de calitatea spermei-număr redus, mișcare lentă sau forme anormale ale spermatozoizilor-mai degrabă decât de potența masculină. Factori precum stilul de viață, poluarea și anumite afecțiuni medicale contribuie la o scădere alarmantă a fertilității la nivel global.
Infertilitatea masculină este o afecțiune a sistemului reproducător care împiedică un bărbat să producă o sarcină cu o parteneră fertilă. Definiția clinică se referă la incapacitatea de a concepe după un an de contacte sexuale regulate și neprotejate. Această problemă este mult mai răspândită decât se crede. Conform Organizației Mondiale a Sănătății (OMS), aproximativ 1 din 6 persoane la vârstă reproductivă se confruntă cu infertilitate la nivel global. Infertilitatea masculină joacă un rol în aproximativ 50% din cazurile de infertilitate de cuplu.
Adesea, infertilitatea masculină este “tăcută”, nefiind însoțită de semne sau simptome evidente. Principalul “simptom” este incapacitatea cuplului de a obține o sarcină. Rezultate anormale la spermogramă: Acesta este un test de laborator, nu un simptom fizic, dar este principala metodă de detectare.
Infertilitatea masculină nu este doar o problemă de reproducere. Studii recente arată că poate fi un semnal de alarmă pentru alte boli sistemice. Între 1-6% dintre bărbații infertili sunt ulterior diagnosticați cu afecțiuni grave, precum cancer (în special testicular), boli endocrine sau cardiovasculare.
Ce determină infertilitatea la bărbat?
Infertilitatea masculină este rezultatul unor probleme care afectează fie producția spermatozoizilor, fie transportul acestora. Problemele legate de calitatea și cantitatea spermei sunt cele mai frecvente.
- Număr scăzut de spermatozoizi în spermă (sub 15 mil./ml).
- Absența totală a spermatozoizilor în lichidul ejaculat. Afectează 10-15% dintre bărbații infertili.
- Motilitate redusă a spermatozoizilor.
Contrar unor opinii, studii recente din SUA (Cleveland Clinic) sugerează că, deși calitatea spermei scade la bărbații care se adresează clinicilor de fertilitate, la populația generală de bărbați fertili, numărul de spermatozoizi a rămas relativ stabil.
Diagnosticul corect al infertilității masculine este esențial pentru a stabili cel mai bun plan de tratament. Spermograma, sau analiza spermei, este un test de laborator care evaluează calitatea și cantitatea spermei și a spermei unui bărbat. Este “standardul de aur” în diagnostic. Analizează volumul, concentrația, motilitatea și morfologia spermatozoizilor.
Ce crește riscul de infertilitate la bărbat?
- Vârsta. Deși vârsta avansată deține un rol-cheie în anunțarea infertilității feminine, și cuplurile în care partenerul masculin are peste 40 de ani raportează dificultăți de concepere.
- Excesul ponderal sau obezitatea.
- Fumatul.
- Consumul excesiv de alcool.
- Folosirea de droguri recreaționale (ex. marijuana).
- Folosirea de steroizi anabolizanți pentru a stimula forța și creșterea masei musculare.
- Epunerea la radiații.
- Expunerea frecventă a testiculelor la temperaturi mari - statul în șezut pentru perioade lungi (ex. șoferi) sau pentru bărbații care fac saună/băi fierbinți.
- Expunerea la anumume medicamente precum flutamida, ciproteron, bicalutamida, spironolactona, ketoconazol sau cimetidina.
- Expunerea la toxine din mediu, inclusiv expunerea la pesticide, plumb, cadmiu sau mercur.
Experții estimează că prevalența infertilității masculine va continua să crească, în special în regiuni puternic industrializate și poluate precum Asia de Sud și Africa. În țările dezvoltate, rata ar putea să se stabilizeze la bărbații fertili, dar va rămâne o problemă majoră pentru cuplurile care caută tratament.
Spermograma: Un pas esențial în diagnostic
Spermograma este o analiză medicală de laborator utilizată pentru a evalua sănătatea și fertilitatea masculină. Spermograma poate indica diverse afecțiuni sau probleme legate de sănătatea și fertilitatea masculină.
Analiza spermei în cadrul unei spermograme implică mai multe tehnici specifice pentru evaluarea diferitelor caracteristici ale spermei:
- Volumul: Volumul normal de spermă în timpul unei spermograme este de obicei între 1.5 și 5 mililitri per ejaculare. Un volum mai mic de 1.5 mililitri (hipospermia) poate sugera probleme cu glandele sexuale, sau obstrucții ale tractului ejaculator.
- Concentrația: Concentrația normală de spermatozoizi în timpul unei spermograme este considerată a fi de cel puțin 15 milioane de spermatozoizi per mililitru de spermă, conform standardelor stabilite de Organizația Mondială a Sănătății (OMS). Dacă concentrația este sub acest prag, este considerată oligospermie și poate indica probleme cu fertilitatea. Concentrațiile foarte scăzute sau absența spermatozoizilor (azoospermia) necesită investigații suplimentare pentru a determina cauza acestei condiții și pentru a oferi un tratament adecvat.
- Motilitatea: Motilitatea spermatozoizilor se referă la capacitatea lor de a se mișca eficient, lucru necesar pentru a ajunge la și fertiliza ovulul. Spermatozoizii care se mișcă rapid într-o direcție liniară sau lent, dar totuși înaintează. Pentru a fi considerată normală, proporția totală a spermatozoizilor motili (tip A, B și C) ar trebui să fie de cel puțin 40% din totalul spermatozoizilor evaluați.
- Morfologia: Morfologia spermatozoizilor reprezintă analiza formei și structurii acestora și este un indicator în evaluarea spermei, deoarece anomaliile morfologice pot afecta capacitatea spermatozoizilor de a fertiliza un ovul. În ceea ce privește procentajul, OMS recomandă ca cel puțin 4% dintre spermatozoizi să prezinte o morfologie normală conform criteriilor stricte (criterii Kruger).
- Vitalitatea: Vitalitatea spermatozoizilor se referă la proporția de spermatozoizi vii dintr-o mostră de spermă. Conform standardelor stabilite de Organizația Mondială a Sănătății (OMS), vitalitatea normală a spermei este considerată atunci când cel puțin 58% dintre spermatozoizi sunt vii. O proporție mare de spermatozoizi morți (necrozoospermie) este un factor de risc major pentru infertilitate.
- pH-ul: pH-ul normal al spermei este considerat a fi între 7,2 și 8,0. Un pH sub 7,2 poate indica o posibilă aciditate a spermei, care poate fi cauzată de o infecție a tractului genital masculin sau de alte probleme de sănătate.
Spermograma este recomandată în mai multe situații, în special când sunt implicate preocupări legate de fertilitatea masculină.
Ce crește riscul de infertilitate la femei?
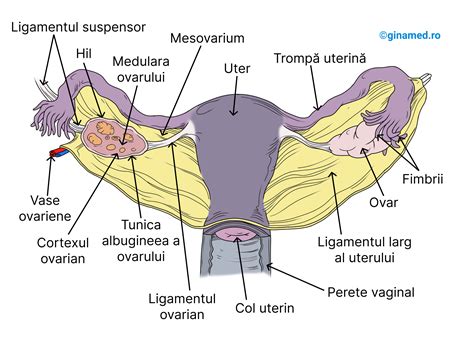
Femeile au nevoie de ovare, trompe uterine și uter funcționale pentru a rămâne însărcinate. Bolile care afectează unul din aceste organe contribuie la infertilitatea feminină. Unele dintre aceste afecțiuni sunt prezentate mai jos și pot fi evaluate în urma unor investigații.
- Perturbarea funcției ovariene (prezența sau absența ovulației (anovulație) și efectele “vârstei” ovariene). Ciclul menstrual al unei femei are o durată, în medie, de 28 de zile. Ziua 1 este definită ca prima zi de “flux plin”. Menstrele predictibile regulate care se produc la fiecare 24-32 de zile reflectă ovulația. O femeie cu menstre neregulate probabil că nu ovulează.
- Obstrucția trompelor uterine. Factorii de risc includ istoricul de infecție pelvină, afecțiuni ale apendicelui, istoricul de gonoree sau chlamydia, endometrioza, sau istoricul de intervenție chirurgicală abdominală.
- Contur uterin anormal (caracteristici fizice ale uterului). În funcție de simptomele femeii, uterul poate fi evaluat prin ecografie transvaginală, investigație care presupune urmărirea fibroamelor sau a altor probleme anatomice.
Ce crește riscul de infertilitate la femei?
Se știe că fertilitatea feminină scade în următoarele condiții:
- Vârsta. Din ce în ce mai multe femei așteaptă până trec de 30-40 de ani pentru a avea copii. În Statele Unite, aproximativ 20% dintre femei au primul copil după 35 de ani. În România, vârsta medie a mamei la prima naștere în anul 2018 a fost de 27,3 ani (față de 22,3 ani înregistrată în anul 1990), conform datelor de la Institutul Național de Statistică. În jur de o treime dintre cuplurile în care femeia are peste 35 de ani au probleme de fertilitate. Înaintarea în vârstă nu doar că reduce șansele femeii de a avea un copil, ci și crește posibilitatea de avort spontan sau de a aduce pe lume un copil cu malformații genetice.
- Fumatul.
- Consumul excesiv de alcool.
- Slăbire extremă sau îngrășare extremă.
- Stres fizic sau emoțional excesiv care determină amenoree (lipsa menstrelor).
Înaintarea în vârstă scade șansele de a avea un copil în felul următor:
- Femeia are un număr mai redus de ovule rămase.
- Ovulele rămase nu mai sunt la fel de sănătoase.
- Este mult mai probabil să aibă probleme de sănătate care să îi determine probleme de fertilitate.
- Are mai multe probabilități să sufere un avort spontan.
Când să consulți un medic?
Majoritatea specialiștilor sugerează 1 an pentru femeile sub 35 de ani și 6 luni pentru femeile peste 35 de ani. Șansele unei femei de a face un copil scad rapid cu fiecare an după 30 de ani.
Anumite probleme de sănătate cresc, de asemenea, riscul de infertilitate. Prin urmare, cuplurile care prezintă următoarele semne sau simptome nu ar trebui să amâne vizita la medic dacă doresc să aibă un copil:
- Menstruații neregulate sau lipsa menstrelor.
- Menstre foarte dureroase.
- Endometrioza.
- Boala inflamatorie pelvină.
- Mai mult de 1 avort spontan.
- Factori masculini (de exemplu, istoric de traumatism testicular, operație de hernie, chimioterapie, infertilitate cu un alt partener).
Femeia și partenerul ar trebui să consulte medicul înainte să încerce să conceapă. Specialistul te poate ajuta să îți pregătești corpul pentru a avea un bebeluș sănătos și, de asemenea, vă poate răspunde la întrebările legate de fertilitate și vă poate oferi sfaturi de concepție.
Ce crește riscul de infertilitate la bărbat?
Varsta avansata detine un rol-cheie in anuntarea infertilitatii feminine si cuplurile in care partenerul masculin are peste 40 de ani raporteaza dificultati de concepere. Excesul ponderal sau obezitatea. Fumatul. Consumul excesiv de alcool. Folosirea de droguri recreationale (ex. marijuana). Folosirea de steroizi anabolizanti pentru a stimula forta si cresterea masei musculare. Epunerea la radiatii. Expunerea frecventa a testiculelor la temperaturi mari - statul in sezut pentru perioade lungi (ex. soferi) sau pentru barbatii care fac sauna/bai fierbinti. Expunerea la anumite medicamente precum flutamida, ciproteron, bicalutamida, spironolactona, ketoconazol sau cimetidina. Expunerea la toxine din mediu, inclusiv expunerea la pesticide, plumb, cadmiu sau mercur.
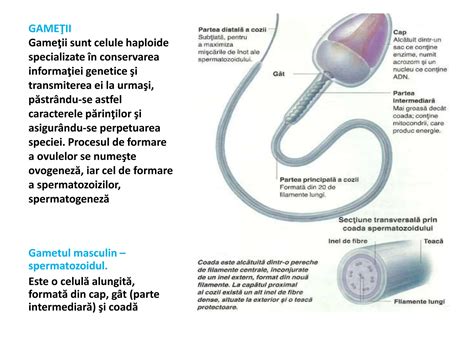
Nu exista o limita de spermatozoizi pe care un barbat ii produce. Sexul si masturbarea in exces nu scad proprietatile spermei. Prin ejaculare se elimina circa 3 ml de lichid care contine 300 de milioane de spermatozoizi. Atât de lung și anevoios este traseul, fapt pentru care nu toți spermatozoizii ajung la „destinație”.
Cum află medicul că femeia sau bărbatul au probleme de fertilitate?
Medicul adună informații de la ambii parteneri - privind istoricul medical și reproductiv. Evaluarea inițială include:
- Examenul fizic complet, incluzând testul Papanicolau, testare pentru infecții.
- Ecografia pentru a aprecia organele genitale interne și rezerva ovariană (numărul de foliculi antrali - formațiuni lichidiene care conțin ovocite).
- Profilul hormonal (Estradiol și FSH) în ziua a 3-a a ciclului menstrual, poate oferi informații prognostice privind rezerva ovariană, la care se adaugă AMH (hormonul anti-mullerian), considerat un indicator la fel de fidel al rezervei ovariene. Profilul hormonal se va completa cu determinări hormonale în funcție de particularitățile clinice.
- Testarea permeabilității trompelor uterine.
- Testarea partenerului: efectuarea spermogramei.
Care este tratamentul infertilității?
Infertilitatea poate fi tratată prin medicamente, intervenție chirurgicală, inseminare intrauterină sau tehnici de reproducere asistată. Adeseori, medicamentele și inseminarea intrauterină sunt folosite simultan. Medicii recomandă tratamente specifice pentru infertilitate în baza următoarelor aspecte:
- Vârsta femeii.
- Durata infertilității.
- Factorii care contribuie la infertilitate.
- Preferința cuplului pentru tratament după consilierea în legătură cu ratele de succes, riscurile și beneficiile fiecărei variante de tratament.
Care este tratamentul specific pentru infertilitatea masculină?
Infertilitatea masculină poate fi tratată medical, chirurgical sau prin tehnica de reproducere asistată, în funcție de cauza preexistentă. Terapiile medicale și chirurgicale sunt gestionate de obicei de către un medic urolog specializat în infertilitate. Un medic specializat în infertilitate poate consilia cuplul în vederea efectuării inseminărilor intrauterine sau fertilizare in-vitro pentru a ameliora factorul de infertilitate masculină.
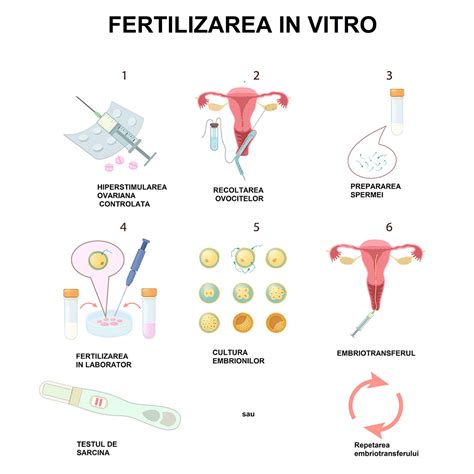
Vestea bună este că multe forme de infertilitate masculină pot fi tratate. Recuperarea chirurgicală a spermei (TESE/MESA): În cazurile de azoospermie, spermatozoizii pot fi extrași direct din testicul sau epididim pentru a fi folosiți în tehnici de reproducere asistată. Fertilizarea in Vitro (FIV): Ovulele și spermatozoizii sunt combinați într-un laborator. Rata de succes variază (aprox. Injectarea intracitoplasmatică a spermatozoizilor (ICSI): Metoda revoluționară pentru infertilitatea masculină severă. Un singur spermatozoid este selectat și injectat direct într-un ovul. Inseminare intrauterină (IIU): Sperma este preparată și plasată direct în uterul partenerei în timpul ovulației.
Ce este inseminarea intrauterină?
Inseminarea intrauterină este un tratament de infertilitate denumit deseori inseminare artificială. În cadrul acestei proceduri, sperma special preparată este introdusă în uterul femeii. Uneori, femeia primește tratament cu medicamente pentru a stimula ovulația înainte de inseminarea artificială. Inseminarea artificială este deseori folosită pentru a trata:
- Infertilitatea masculină moderată.
- Cuplurile cu infertilitate inexplicabilă.
Ce este tehnica de reproducere asistată (ART)?
Aceasta include toate tratamentele de fertilitate în care atât ovulele cât și embrionii sunt... Infertilitatea masculină este o problemă complexă și tot mai frecventă, afectând aproximativ jumătate din cuplurile care nu pot concepe. Contrar percepției comune, cauzele sunt adesea legate de calitatea spermei-număr redus, mișcare lentă sau forme anormale ale spermatozoizilor-mai degrabă decât de potența masculină. Factori precum stilul de viață, poluarea și anumite afecțiuni medicale contribuie la o scădere alarmantă a fertilității la nivel global.
Stilul de viață și dieta
Experții în sănătatea reproductivă recomandă includerea bananelor, nucilor, rodiei și usturoiului în dieta dumneavoastră. Alimentele care ajută la creșterea fertilității și, de asemenea, cele ce conțin mult zinc inclusiv carnea roșie, spanacul, leguminoasele și ciupercile.
Fiecare bărbat are controlul asupra câtorva lucruri care pot influența calitatea spermei:
- Vitamina B12. Aceasta vitamina se găsește în carne, pește și lapte, având efecte pozitive asupra întregului organism.
- Vitamina C.
- Nucile. Acestea au fost asociate mult timp cu beneficiile sănătății sexuale.
- Licopenul. Poate fi găsit în alimente precum roșii și pepeni cu miez roșu. Licopenul poate reduce speciile reactive de oxigen din organism, acestea fiind vinovate de deteriorarea ADN-ului și alterarea spermei.
Chiar și exercițiile ușoare pot crește cantitatea, motilitatea și morfologia spermei. Supraponderabilitatea și obezitatea contribuie direct la o calitate slabă a materialului seminal. Exercițiile fizice și pierderea în greutate pot crește calitatea spermei în doar câteva săptămâni. Cu toate acestea, efortul în exces, exercițiile cu intensitate foarte crescută, în special ciclismul, jogging-ul și alpinismul sunt legate de o calitate scăzută a materialului seminal. Acest lucru poate fi cauzat de vătămarea scrotului și a testiculelor de șaua bicicletei. Un studiu din 2018 a constatat că bărbații care au purtat boxeri au avut cu 17% mai multă spermă decât bărbații care au purtat chiloti clasici. S-a demonstrat că băuturile acidulate și cafeaua pot deteriora ADN-ul spermatozoizilor și reduce numărul acestora. Cu cât consumul este mai mare, cu atât efectele sunt mai crescute.
Nimic din toate acestea nu este dificil de înțeles și aplicat. În același timp, toate acestea sunt aspecte ce țin de stilul de viață care trebuie modificate deoarece afectează sănătatea reproducerii masculine.
Cum să optimizezi fertilitatea | Dr. Andrew Huberman | Emisiunea lui Tim Ferriss
tags: #ce #nu #stiati #despre #spermatogeneza
