Nașterea prin cezariană reprezintă o intervenție chirurgicală prin care copilul este extras din uterul mamei prin incizia peretelui abdominal și a celui uterin. Aceasta metodă de naștere, deși frecventă, este utilizată doar în situații medicale specifice, atunci când nașterea pe cale vaginală ar prezenta riscuri inacceptabile pentru mamă sau făt.
Ce Este Operația Cezariană?
Atunci când un copil se naște cu ajutorul unei operații chirurgicale ce presupune o incizie în abdomenul mamei și alta în uter, vorbim despre cezariană. Aproape o treime din bebelușii din Statele Unite ale Americii sunt născuți prin cezariană, iar asta ne arată cât de sigură și comună a devenit această intervenție. De obicei, se recomandă ca orice naștere, inclusiv prin cezariană, să aibă loc după vârsta de 39 de săptămâni a fătului, astfel încât acesta să se poată dezvolta adecvat în uter. Cu toate acestea, cezariana se face de cele mai multe ori în situații de urgență, iar acestea pot apărea și înainte de 30 de săptămâni.
Termenul de operație cezariană definește intervenția chirurgicală folosită pentru nașterea unui copil, aceasta realizându-se prin incizia abdomenului și a uterului. În funcție de circumstanțele în care este efectuată, operația de cezariană poate fi planificată sau realizată în urgență. Operația cezariană este nasterea chirurgicala a unui copil printr-o incizie la nivelul abdomenului si uterului mamei.
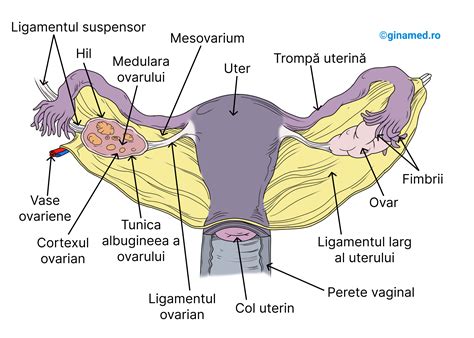
Tipuri de Anestezie pentru Cezariană
Deoarece operația de cezariană reprezintă o incizie în abdomen și uter, este nevoie de anestezie, iar pacientele pot alege dintre două variante:
- Anestezia totală: După administrarea acesteia, pacienta va rămâne complet inconștientă pe toată durata operației de cezariană și puțin timp după aceea.
- Anestezie locală: Aceasta va amorți partea inferioară a corpului, de la talie până la vârful degetelor de la picioare. Avantajul este că pacienta este trează pe toată durata operației și poate vedea copilul imediat după ce este scos din uter.
Anestezia locală se împarte în două tipuri:
- Epidurală: Anestezicul este introdus în corp prin spațiul epidural, localizat în măduva spinării, în regiunile toracice sau lombare ale coloanei vertebrale. Acest tip de anestezie își va face efectul după 10-20 de minute de la injectare.
- Spinală: Aceasta este cunoscută și sub numele de blocaj spinal, iar anestezicul este introdus cât mai aproape de măduva spinării. Este o anestezie care își face efectul mult mai repede decât epidurala, fiind nevoie de o cantitate mai mică de substanță.
Pentru operațiile cezariene planificate cât și pentru cele care nu constituie o urgență extremă se practică rahianestezia sau anestezia peridurală (anestezicul se injectează în coloana vertebrală având astfel ca rezultat dispariția senzației de durere de la nivelul ombilicului în jos). Simțul tactil este păstrat. Anestezia generală (adormirea pacientei) este utilizată rar atunci când există o situație de extremă urgență sau atunci când din diverse motive anestezia rahidiană sau anestezia peridurală nu se pot realiza.
Când Este Indicată Operația Cezariană?
Deși nu este recomandat ca operația de cezariană să fie făcută la cerere, aceasta variantă este posibilă în majoritatea țărilor. Pe de altă parte, există câteva condiții medicale care recomandă mai degrabă efectuarea unei cezariene decât o naștere naturală:
- Ritmul cardiac fetal anormal;
- Poziția anormală a fătului la declanșarea nașterii;
- Cezariene anterioare;
- Travaliu prelungit;
- Dimensiunea copilului;
- Placenta previa;
- Afecțiuni ale mamei, printre care: diabet, hipertensiune arterială, infecția cu HIV sau herpes;
- Anomalii ale placentei (placenta jos inserată, cu varianta sa placenta previa; suspiciunea de placenta aderentă anormal de peretele uterin care va împiedica desprinderea sa la naștere producând hemoragie severă; decolarea prematură de placenta înainte de nașterea fătului), boli ale uterului (fibroame mari ale segmentului uterin; malformații uterine; intervenții chirurgicale pe uter- miomectomii cu deschiderea cavității uterine; operații cezariene), anticiparea sau constatarea în cursul travaliului a unei disproporții între mărimea fătului și bazinul matern, lipsa de progresiune a dilatației colului uterin (distocie de dilatație), riscul de transmitere a unor boli infecțioase (HIV, herpes genital în faza eruptivă; Nu sunt indicații clare, susținute de dovezi medicale, pentru hepatita virală C și mai ales B), afecțiuni posttraumatice ale bazinului sau coloanei vertebrale, boli neurologice.
- Obezitatea extremă poate duce adesea la nașterea prin operație cezariană, dar riscurile operatorii sunt mari pentru mama. Diabetul zaharat preexistent sau gestațional se poate însoți de o incidență crescută a operației cezariene datorită macrosomiei fetale. Hipertensiunea arterială necontrolată medicamentos sau complicată cu preeclampsie/eclampsie poate avea indicație de naștere prin operație cezariană de urgență numai atunci când nașterea vaginală nu poate fi realizată în timp util.
- O cezariană în antecedente nu constituie o indicație absolută pentru o a doua operație cezariană. Dacă nu există contraindicații medicale și pacienta dorește să nască vaginal, va primi suportul medical necesar.
- Operația cezariană poate fi solicitată de gravide care se tem de actul nașterii vaginale (tocofobie). Cezariana la cerere nu este acceptabilă ca indicație medicală în practica obstetricală. Aceste gravide vor fi consiliate de moașe, medici obstetricieni și psihologi. În cazul în care nu vor fi convinse să nască natural, frica de naștere persistând, li se va oferi operația cezariană.
- Dintre indicațiile fetale menționăm: sarcina multiplă (gemelară), exceptând situația în care ambii feți sunt în prezentatie cefalică, când nașterea vaginală este recomandată; prezentatia pelviană; sarcina gemelară cu al doilea fat în altă poziție decât cefalică; sarcinile multiple după procedee de reproducere asistată (tripleți); prolabarea cordonului ombilical; prematuritatea (nu este o indicație absolută și trebuie individualizată); restricția de creștere intrauterină (nu este o indicație absolută și trebuie individualizată); suferința fetală (statusul fetal incert, care definește o situație de risc potențial pentru fat care reclamă nașterea de urgență).
Medicul decide când se face cezariană, de cele mai multe ori motivele fiind complicațiile din timpul naşterii care ar putea pune în pericol atât viaţa fătului, cât şi a mamei. Astfel, operaţia de cezariană se efectuează atunci când:
- Există intervenții chirurgicale uterine în trecut sau o altă cezariană;
- Se constată probleme cu placenta care provoacă sângerări anormale în timpul nașterii vaginale;
- Există o infecție HIV (în anumite situaţii) sau herpes genital;
- Este prezentă o afecțiune care poate face nașterea vaginală riscantă (diabet / hipertensiune arterială);
- Urmează să se nască gemeni, tripleți sau mai mulți copii.
În afară de motivele care țin de starea mamei, există și motive care țin de făt şi ar putea determina cezariana, cum ar fi:
- Travaliul nu progresează;
- Bebelușul este mare;
- Fătul nu este în poziția normală pentru naștere;
- Prolaps de cordon ombilical;
- Copilul nu primește suficient oxigen sau prezintă bătăi neregulate ale inimii;
- Defecte congenitale.
Travaliul nu evoluează conform așteptărilor - această problemă este una dintre cele mai frecvente indicații ale operației de cezariene; se petrece fie atunci când colul uterin nu se dilată suficient în ciuda contracțiilor puternice de-a lungul mai multor ore, fie atunci când capul copilului este de dimensiuni prea mari pentru a putea trece prin canalul de naștere; Copilul nu primește suficient oxigen - dacă medicul este preocupat de cantitatea de oxigen pe care o primește copilul sau dacă au apărut modificări ale bătăilor cordului fetal; Copilul se află într-o poziție anormală - cezariana poate fi cea mai sigură metodă de naștere atunci când copilul se află în prezentație pelviană (cu zona fesieră sau brațele în canalul de naștere) sau prezentație transversală (copilul este poziționat lateral sau cu umărul înainte); Sarcina multiplă - în acest caz, este frecvent ca unul dintre copii să se afle într-o prezentație anormală, astfel că nașterea pe cale vaginală nu este adecvată; Există o problemă la nivelul placentei - dacă placenta se detașează de peretele uterin înainte de naștere (placenta abruptio) sau dacă placenta acoperă colul uterin (placenta praevia); Există o problemă la nivelul cordonului ombilical - operația cezariană ar putea fi indicată atunci când o parte din cordonul ombilical a alunecat în vagin în fața copilului sau atunci când acesta este comprimat de uter în timpul contracțiilor; Există o problemă de sănătate a mamei - medicul obstetrician va recomanda operația cezariană atunci când este prezentă o problemă de sănătate a mamei, care ar putea face travaliul prea dificil, cum ar fi o afecțiune cardiovasculară (ex: hipertensiune arterială); pot exista, de asemenea, patologii infecțioase, cum ar fi herpesul genital sau statusul de purtător HIV; Există o problemă de sănătate a copilului - uneori, nașterea cezariană este mai sigură atunci când copilul are o malformație congenitală, precum hidrocefalia (acumulare în exces de lichid cefalorahidian la nivel cerebral); Nașterea/nașterile precedente au fost tot prin cezariană - în funcție de tipul de incizie uterină, precum și de alți factori, frecvent este posibil să se încerce o naștere vaginală după cezariană; totuși, în anumite cazuri, medicul va alege tot operație cezariană.
Cum se Desfășoară Operația de Cezariană?
Deoarece este o procedură care urmează un protocol strict, în cazul în care nu apar complicații, cezariana poate dura aproximativ 45 de minute. Chirurgul va face o incizie prin abdomen și una prin uter, pentru a scoate copilul. Imediat după aceea, medicul va tăia cordonul ombilical, va îndepărta placenta din uter și va coase incizia. În timpul operației de cezariană, sunt deschise individual șase straturi separate ale peretelui abdominal și ale uterului.
În timp ce te vei afla pe masa de operație, un ecran despărțitor va fi plasat pe corp, astfel încât să nu poți vedea ce se întâmplă. Incizia din abdomen va avea între 10 și 20 de cm, în funcție de cât estimează medicul că este nevoie pentru a scoate copilul. Incizia pe abdomen poate fi realizată în două moduri, astfel:
- Vertical: se extinde de la buric până la linia părului pubian;
- Orizontal: deasupra liniei părului pubian și este metoda cel mai des utilizată, deoarece se vindecă mai repede.
Medicul face o tăietură în zona inferioară a abdomenului, de obicei deasupra liniei bikinilor. Există două tipuri principale de incizii: Incizia transversală (Pfannenstiel): este cea mai frecventă, deoarece vindecarea este mai rapidă, iar cicatricea este mai estetică. Incizia verticală: este rar utilizată și necesară doar în cazuri de urgență, când accesul rapid la uter este vital. După deschiderea abdomenului, medicul va face o tăietură în peretele uterului: Uterul este deschis transversal, aproape de baza sa. Aceasta permite un acces rapid și sigur la copil. Medicii vor ghida copilul prin deschiderea uterului, iar odată ce capul și umerii sunt scoși, restul corpului este extras rapid. Acest proces durează câteva minute, iar imediat ce copilul este scos, cordonul ombilical este tăiat.

Pregătirea pentru Operația de Cezariană
Operația de cezariană este o intervenție chirurgicală majoră care necesită o pregătire temeinică atât din partea echipei medicale, cât și din partea gravidei. Înainte de operație, există mai mulți pași și analize esențiale care trebuie efectuate pentru a asigura siguranța mamei și a copilului.
Cezariana programată se efectuează, de obicei, în jurul săptămânii 39 de sarcină, pentru a reduce riscurile asociate prematurității. Totuși, dacă există complicații sau urgențe medicale (de exemplu, preeclampsie, suferință fetală), aceasta poate fi efectuată mai devreme, conform indicațiilor medicului.
Înainte de operația de cezariană, medicul va solicita o serie de analize și investigații pentru a evalua starea de sănătate a mamei și a copilului. Acestea includ: Hemoleucogramă completă, Grup sanguin și Rh, Test de coagulare, Glicemie, Exsudat nazal și vaginal, Analize de urină, Electrocardiogramă (EKG), Ecografie fetală.
Există mai multe aspecte pe care trebuie să le ai în vedere înaintea intervenției. Medicul îți va oferi informațiile necesare, personalizate pentru situația ta, dar în linii mari iată la ce trebuie să te aștepți:
- Discuție detaliată cu medicul obstetrician: este important ca gravida să înțeleagă motivele pentru care se recomandă cezariana și ce implică procedura. Medicul va explica riscurile și beneficiile operației.
- Regimul alimentar înainte de cezariană: în noaptea dinaintea operației, este recomandat să nu consumi alimente solide cu cel puțin 6-8 ore înainte de intervenție. De asemenea, este posibil să fie interzis consumul de lichide în ultimele ore.
- Evacuarea intestinală: uneori, se recomandă utilizarea unui laxativ sau a unei clisme pentru golirea intestinului înainte de operație.
- Igiena personală: se recomandă un duș înainte de internare, utilizând un săpun antibacterian pentru a reduce riscul de infecții. Unghiile trebuie să fie curate și scurte, fără ojă, iar gravidele nu trebuie să poarte bijuterii în ziua operației.
- Medicația preoperatorie: dacă urmezi un tratament medicamentos, discută cu medicul ce medicamente trebuie întrerupte sau continuate înainte de operație. De exemplu, tratamentele anticoagulante trebuie oprite cu câteva zile înainte.
- Pregătirea emoțională: operația de cezariană poate fi o sursă de anxietate, mai ales pentru femeile aflate la prima experiență. Sprijinul partenerului sau al familiei, precum și discuțiile cu medicul pot ajuta la reducerea temerilor.
În ziua operației vei fi internată în spital cu câteva ore înainte de procedură. Echipa medicală va verifica din nou semnele vitale, starea fătului și rezultatele analizelor. O asistentă medicală îți va monta un cateter urinar și o linie intravenoasă pentru administrarea de fluide și medicamente. Înainte de intervenție, vei discuta cu anestezistul despre tipul de anestezie (spinală, epidurală sau generală).
Recuperarea După Cezariană
Nașterea prin cezariană este o intervenție chirurgicală majoră, iar recuperarea necesită timp și atenție. Procesul de vindecare diferă de la o mamă la alta, dar, în general, respectarea indicațiilor medicale poate preveni complicațiile și grăbi refacerea.
Perioada imediată postoperatorie (primele 24 de ore): În primele ore după operație, mama este monitorizată în secția de terapie intensivă sau de supraveghere postoperatorie. În această etapă te poți aștepta la durere în zona inciziei, care poate fi mai accentuată în timpul mișcărilor bruște, al tusei sau al râsului. Incizia este monitorizată pentru semne de infecție, iar pansamentele sunt schimbate conform recomandărilor medicului. Alăptarea necesită o poziționare corectă pentru a evita presiunea asupra abdomenului.
Primele săptămâni de recuperare (2-6 săptămâni): Această perioadă este crucială pentru vindecarea completă. Este important să fie urmate cu strictețe sfaturile medicului: mișcarea ușoară este benefică, dar trebuie evitat efortul intens. Plimbările zilnice ajută la îmbunătățirea circulației și la prevenirea constipației. În primele 6 săptămâni, este recomandat să nu se ridice mai mult decât greutatea copilului (aproximativ 3-5 kg). Durerea se reduce treptat și, în mod normal, dispare complet după 2-3 săptămâni. Totuși, unele femei pot simți sensibilitate la nivelul inciziei timp de câteva luni. După aproximativ 6 săptămâni, este necesar un consult medical pentru a verifica vindecarea inciziei și sănătatea generală a mamei.
Restricții după cezariană: Pentru o recuperare optimă, este esențial să respecți anumite restricții: nu ridica greutăți mai mari de 3-5 kg în primele 6 săptămâni. Evită sporturile solicitante, exercițiile abdominale sau alergarea până când medicul îți permite. Activitatea fizică intensă poate încetini vindecarea. În general, nu este recomandat să conduci timp de 2-4 săptămâni, deoarece mișcările bruște pot cauza durere sau pot afecta reflexele.
Cu siguranță, după ce îți vei reveni din anestezia de la operația cezariană, medicul tău îți va face câteva recomandări în legătură cu procesul de recuperare. Printre acestea, cele mai importante sunt:
- Minim 2-4 zile, vei rămâne internată în spital pentru supraveghere medicală;
- Consum ridicat de lichide, pentru a compensa cantitatea pierdută în timpul operației;
- Administrarea de analgezice dacă este nevoie;
- Nu ridica greutate, exceptând bebelușul;
- Evita urcarea și coborârea scărilor;
- Odihnă prelungită, în special în primele 6 săptămâni după cezariană;
- Dormi de fiecare dată când doarme și bebe;
- Păstrează toate obiectele necesare pentru îngrijirea bebelușului lângă tine, astfel încât să nu fie nevoie să te deplasezi prea mult, cel puțin în primele zile;
- Dacă simți nevoia să tușești ori să strănuți, susține abdomenul în zona inciziei, cu mâinile;
- Evitarea contactului sexual pentru 6 săptămâni;
- Implică familia și prietenii în rezolvarea treburilor casnice și chiar în îngrijirea celui mic;
Ultima recomandare se referă la plimbările alături de bebe care vă vor oferi momente minunate împreună, în timp ce mișcarea fizică va fi un factor important în recuperarea ta cât mai rapidă după operația de cezariană.
Un ghid pentru durerea și recuperarea prin cezariană
Riscurile Operatiei de Cezariana
Chiar dacă este o procedură devenită uzuală, operația de cezariană nu este complet lipsită de complicații. Deoarece este recomandată, în special, în cazuri de urgență, pot apărea unele riscuri, printre care:
- Probleme de respirație ale bebelușului;
- Leziuni accidentale pe pielea bebelușului, cauzate de inciziile efectuate de medic;
- Sângerări abundente ale mamei;
- Infecții dezvoltate de mama, în special în zona inciziei, dar și în mucoasa uterului;
- Reacții adverse la anestezie;
- Apariția unor cheaguri de sânge;
- Posibilitatea de creștere a riscurilor și complicațiilor pentru sarcinile ulterioare.
Riscul pentru viața și sănătatea femeii este de 12 ori mai mare în operația cezariană decât în nașterea spontană pe calea vaginală. Prin urmare, ca orice altă intervenție chirurgicală, efectuarea operației cezariene are indicații stricte.
Întrebări Frecvente despre Cezariană
La câte săptămâni se face o cezariană?
Exceptând urgențele, operația de cezariană este planificată la 39 de săptămâni de sarcină. În mod normal, o sarcină durează 40 de săptămâni, iar când ajunge la termen se declanșează și travaliul, iar operația de cezariană trebuie să aibă loc înainte de acest moment.
După cât timp de la cezariană poți face baie?
În timp ce dușul este permis imediat după ce te simți destul de bine pentru a sta în picioare, pentru o baie cu vană plină va trebui să aștepți cel puțin 2 săptămâni. Scufundarea în apă nesterilă poate crește riscul de infecție al inciziei. În plus, stratul de piele se poate vindeca mai greu dacă este ținut mai mult timp în umezeală.
Cât timp doare operația de cezariană?
După operația de cezariană, cele mai dificile sunt primele 24 de ore. Locul inciziei poate fi dureros, iar unele femei pot avea crampe, similare cu crampele menstruale, dar mai puternice. Acestea sunt cauzate de procesul natural de micșorare a uterului. Cezariana este o operație majoră, astfel încât este normal să simți durere, însă nimic nu va fi insuportabil, deoarece medicul îți va prescrie medicamente analgezice, atâta timp cât vei avea nevoie.
În cât timp se vindecă operația de cezariană?
Deoarece este vorba despre o intervenție chirurgicală, recuperarea după cezariană poate dura până la 6 săptămâni. Este foarte important să îți protejezi corpul, să nu faci efort și să nu ridici greutăți în toată această perioadă.
În cât timp se retrage uterul după cezariană?
Retragerea uterului durează aproximativ 6 săptămâni, indiferent dacă este vorba despre o naștere naturală sau una prin cezariană. Așezarea unei comprese calde pe abdomen (dar nu pe tăietură) poate ajuta în acest proces.
Care sunt simptomele desprinderii operației de cezariană?
Una dintre complicațiile care pot apărea după o naștere prin cezariană este dezlipirea inciziei. Acest lucru se poate întâmpla dacă una sau mai multe dintre cusături s-au desfăcut, în special din cauza unei presiuni mari în zona respectivă. Incizia este roșie, arată ca o rană și pot apărea chiar sângerări. Dacă nu se intervine la timp, incizia se poate infecta, determinând apariția inflamațiilor și chiar a scurgerilor de limfă sau puroi. Nu în ultimul rând, dacă zona inciziei este decolorată, galbenă sau chiar neagră, emanând un miros urât, este foarte posibil să fie vorba despre necroză, o complicație foarte gravă care duce la moartea țesuturilor afectate. Întotdeauna, incizia unde a fost făcută cezariana trebuie să aibă o culoare roz deschis ori să fie de culoarea pielii. Supravegherea unui nou-născut este o sarcină copleșitoare care te poate acapara cu totul. Există riscul foarte mare să ajungi să te neglijezi, inclusiv în ceea ce privește îngrijirea cezarienei pe care ai suferit-o. Nu uita, însă, că dacă mama nu este bine, nici pruncul nu este bine. Așa că ai grijă să îți faci timp și pentru tine, să te odihnești și să îi oferi corpului tău toate condițiile necesare pentru se vindeca. Nu uita să mănânci, deoarece este important nu doar pentru tine ci și pentru dezvoltarea celui mic. O dietă sănătoasă este ideală pentru amândoi.

tags: #cezariana #obstetrica #referat
