Luxația sau dislocarea articulară reprezintă un traumatism ligamentar insotit de deplasarea capetelor distale al oaselor unei articulatii, cu pierderea raportului anatomic normal al suprafetelor articulare. Locul in care doua sau mai multe oase din corp se unesc se numeste articulatie. O luxatie apare atunci cand oasele dintr-o articulatie ies din pozitiile lor obisnuite. Orice articulatie a corpului se poate disloca.
In timpul sarcinii, corpul trece prin niste schimbari foarte mari, schimbari care afecteaza temporar functionarea intregului organism. Din cauza acestor schimbari hormonale si a presiunii exercitate de uter asupra muschilor si articulatiilor, pot aparea implicit afectiuni ortopedice. Sarcina este o perioada pe cat de minunata, pe atat de solicitanta pentru viitoarea mamica. Acest lucru se intampla deoarece, pe parcursul sarcinii, apar numeroase modificari anatomice si de natura biochimica, in vederea sustinerii gestatiei. Drept urmare, foarte multe femei se confrunta de exemplu cu dureri de solduri in sarcina. Aceasta problema tinde sa apara in special in cel de-al doilea si al treilea trimestru de sarcina, din cauza modificarilor anatomice, hormonale si biomecanice care au loc in acea perioada.
Principala cauza a acestor modificări o reprezintă modificările hormonale, care duc la creșterea flexibilității și a relaxării ligamentelor. În timpul sarcinii se secreta o cantitate crescuta de relaxina, un hormon care are rolul de a relaxa ligamentele si articulatiile pelviene, pentru a pregati corpul in vederea nasterii. Concentratia de relaxina atinge valori maxime pe la sfarsitul primului trimestru de sarcina. Studiile arata o corelatie directa intre nivelul crescut de relaxina si aparitia de dureri de solduri in sarcina. Cresterea in greutate este si ea un factor declansator pentru durerile de oase. Pe masura ce sarcina evolueaza, greutatea creste, cu pana la 20% mai mult decat cea normala. Cresterea in greutate contribuie, de asemenea, la incarcarea suplimentara a articulatiei soldurilor, accentuand disconfortul indus de dureri de solduri in sarcina.
Pe masura ce sarcina progreseaza, centrul de greutate al femeii gravide se deplaseaza usor spre inainte, ceea ce poate cauza modificari posturale si ale mecanicii corpului. O astfel de ajustare a centrului de greutate solicita suplimentar muschii lombari si pe cei ai pelvisului, ceea ce creste riscul de dureri de solduri in sarcina, dar si de dureri de spate. Majoritatea femeilor insarcinate sunt predispuse catre a dezvolta dureri de spate, in special in a doua jumatate a sarcinii. Acest lucru este normal si se intampla din cauza modificarii centrului de greutate al corpului.
In timpul sarcinii, uterul in crestere poate duce la comprimarea nervilor de la nivelul pelvisului si soldurilor, cum ar fi nervul sciatic. Compresia nervului sciatic poate cauza dureri de solduri in sarcina, care iradiaza spre coapse si fese. Aceasta afectiune, cunoscuta drept sciatica, duce la un disconfort sever. Este cunoscut faptul ca sarcina este un factor de risc in dezvoltarea sciaticii.
Diastaza simfizei pubiene este o afectiune in care articulatia cartilaginoasa a simfizei pubiene se separa mai mult decat ar trebui, ceea ce duce la dureri de sold in sarcina si la disconfort sever. In mod obisnuit, diastaza simfizei pubiene apare dupa nastere sau in timpul acesteia, cu o incidenta ce variaza de la aproximativ 1 la 300 si pana la 1 la 30.000 de nasteri vaginale.
Simptomele Luxației
Luxațiile pot fi foarte dureroase si pot face ca zona articulara afectata sa fie instabila sau imobila (incapabila de miscare). Luxația se manifestă printr-un tablou clinic zgomotos, care apare imediat după traumatism și variază în intensitate în funcție de articulația afectată, de gradul de deplasare și de existența unor leziuni asociate (fracturi, leziuni vasculo-nervoase).
Durerea intensă
Durerea apare brusc, imediat după accident, și este descrisă ca fiind acută, puternică și greu de suportat. Ea se accentuează la încercarea de a mobiliza articulația și poate fi însoțită de o senzație de „pocnet” în momentul producerii luxației. Pacienții acuză o senzație de "pocnitură" a articulației șoldului , urmată imediat de o durere intensă.
Deformarea articulației
Una dintre caracteristicile principale ale luxației este modificarea evidentă a conturului articular. Articulația apare deplasată sau „scoasă din loc”, cu o poziție anormală a membrului. În cazul umărului luxat, de exemplu, se observă aspectul „în baionetă” sau „umeri pătrați”. La nivelul șoldului, membrul afectat poate fi scurtat și rotat în afară sau înăuntru, în funcție de tipul luxației. Această deformare, împreună cu durerea severă și inflamația, face ca pacientul să prezinte dificultăți la mers.
Impotența funcțională (imposibilitatea mișcării) totală locală
Pacientul nu își poate mișca voluntar articulația afectată, iar orice încercare de mobilizare este extrem de dureroasă. Chiar și mișcările pasive, efectuate de examinator, sunt blocate. Alte manifestări frecvente în luxația de șold includ imobilitatea șoldului și reducerea amplitudinii de mișcare a acestuia.
Tumefacția și edemul local
În orele următoare, zona articulară se umflă din cauza reacției inflamatorii și a sângerării în țesuturile din jur. Uneori poate apărea și o echimoză (vânătaie).
Semne neurologice și vasculare (în cazuri complicate)
Dacă luxația comprimă sau lezează nervii și vasele de sânge din vecinătate, pot apărea: amorțeli, furnicături sau paralizie parțială în teritoriul nervului afectat. Pierderea pulsului periferic sau răcirea segmentului distal este un semn de compromitere vasculară. Semnele unei posibile leziuni a vaselor de sânge sau a nervului sciatic devin evidente, cum ar fi un hematom local, dureri la nivelul feselor, coapsei posterioare, precum și modificarea sensibilității și slăbiciune pe fața posterioară a membrului inferior.
Tipuri de Luxații și Cauze Specifice
Luxația de Umăr
Articulația glenohumerală a umărului este o articulație tip hemisferă mare cu sprijin pe un soclu mic. Umărul se păstrează stabil datorită interacțiunii ligamentelor, capsulei și straturilor de mușchi. Acest principiu special de construcție permite umărului o mare libertate de mișcare. Luxația sau dislocarea acută a umărului variază în funcție de gradul de deplasare a capului humeral față de cavitatea glenoidă de la subluxația umărului până la luxații propriu-zise.
Luxația umărului post-traumatic
Luxația post-traumatică a umărului este mai des întâlnită la adultul tânăr în urma unei accidentări. Umărul devine instabil și dureros datorită distrugerii aparatului capsulo-ligamentar, respectiv a labrumului glenoidian. În urma traumatismelor cu intensitate mare pot apărea și fracturi ale glenoidei sau înfundări în suprafața capului humeral. Acestea agravează instabilitatea umărului și prognosticul tratamentului.
Luxația umărului congenitală (displazie / aplazie de glenoidă)
În cazul instabilității congenitale, suprafețele articulare nu asigură o contenție bună iar țesutul de susținere (format din ligamente și capsula) este slab dezvoltat. Această morfologie permite capului humeral să se luxeze din articulație fără a fi necesară vreo forță mare din exterior.
Luxația habituală voluntară de umăr și hiperlaxitatea
O altă formă de instabilitate dobândită este întâlnită la adolescente pe un fond de hiperlaxitate sau de disbalans muscular scapulo-toracic. Chiar și neavând o displazie glenodiană, își pot disloca voluntar umărul, creându-și o obișnuință din a demonstra asta colegilor la școală. Această formă se poate corecta cu tratament conservativ prin kinetoterapie și reeducare posturală de lungă durată. Cu ajutorul exercițiilor fizice și de postură specifice trebuie dezvățat lanțul kinematic patologic. În același timp trebuie evitate dislocările voite.
Alte cauze ale luxației de umăr
Genetica: Există o componentă genetică în predispoziția la luxație umăr. Leziuni ale părților moi: Luxația umărului poate duce la leziuni ale ligamentelor, tendoanelor, mușchilor și capsulei articulare din jurul articulației umărului. Fracturi asociate: luxația capului humeral poate fi însoțită de fracturi cu implicații serioase, precum fractura de col humeral care are un risc crescut de a duce la necroza avasculară a capului humeral. Leziuni nervoase sau vasculare: În timpul luxației de umăr, nervii și vasele de sânge din apropierea articulației umărului pot fi comprimate sau lezate. Capsulită adezivă: După luxația de umăr, unele persoane pot dezvolta o afecțiune numită capsulită adezivă sau “umăr înghețat”.
Luxația de Șold (Coxo-Femurală)
Luxația de șold sau luxația coxo-femurală este o leziune rară, dar gravă, în care capul femural iese din articulația șoldului. Un șold dislocat necesită asistență medicală promptă, fiind o urgență ortopedică. Un tratament întârziat sau inadecvat nu numai că poate prelungi durerea, dar poate duce și la leziuni secundare ale vaselor de sânge, nervilor, ligamentelor și țesuturilor adiacente.
Tipuri de luxație de șold
Luxația posterioară este cel mai întâlnit tip, reprezentând aproximativ 85% din toate luxațiile de șold. Această leziune apare atunci când capul femural se deplasează posterior, în afara articulației. Forțele responsabile de luxația posterioară implică o combinație între flexie, adducție și rotație internă a șoldului. Luxațiile anterioare reprezintă aproximativ 10% din cazurile de luxație de șold. În această situație, capul femural este propulsat în fața articulației coxo-femurale. Luxația anterioară implică o combinație între mișcările de hiperabducție și extensie.
Cauzele luxației de șold
Luxația traumatică a șoldului este adesea declanșată de accidentele de mașină, reprezentând peste 50% din cazuri. Forța generată în timpul unei coliziuni, în special atunci când genunchiul lovește planșa de bord, poate disloca cu forță capul femural din cavitatea șoldului. De asemenea, complicațiile apărute după protezarea șoldului pot duce la luxație, dar și drept complicație a atrofiei musculare spinale. Aceste complicații apar adesea din cauza nerespectării de către pacient a recomandărilor postoperatorii, în urmă poziționării greșite a implantului sau a deficienței țesuturilor moi. Persoanele cu displazie congenitală de șold pot avea articulații ale șoldului care nu s-au format în mod normal în timpul dezvoltării intrauterine, ceea ce duce la o articulație coxo-femurală instabilă.
Displazia de Șold
Articulația soldului este sferoidala si nu este formata complet in cazul bebelusilor, astfel incat cavitatea osului iliac (acetabul) nu este atat de adanca pe cat ar trebui. Acest lucru face ca femurul (capul osului coapsei) sa alunece partial sau total, ceea ce duce la displazia de sold. Cazurile mai usoare de displazie de sold pot sa nu provoace probleme pana la varsta adolescentei sau maturitatii. O instabilitate de sold care persista in timpul copilariei poate conduce la varsta adulta la handicap si dezvoltarea artritei. Aproximativ 1 din 1.000 de copii se naste cu displazie de sold. Sunt mai predispuse fetitele.
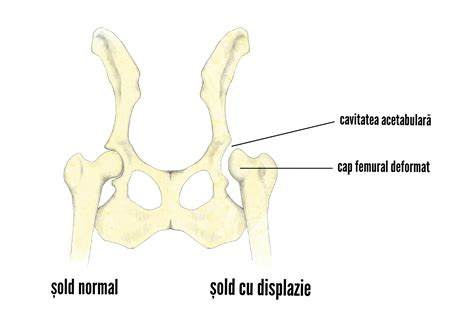
Clasificarea și diagnosticul displaziei de șold
Clasificarea displaziei de sold este esentiala pentru stabilirea severitatii, alegerea tratamentului si monitorizarea evolutiei. Clasificarea Graf este standardul de aur pentru evaluarea displaziei de sold la nou-nascuti si sugari prin ecografie. Clasificarea displaziei de sold variaza in functie de varsta pacientului si severitate. La copii, ecografia si scorul Graf sunt fundamentale, iar la adulti se utilizeaza criterii radiologice pentru evaluarea riscului de artroza si necesitatea interventiei chirurgicale. Examenul clinic este primul pas si este recomandat sa fie efectuat inca din primele saptamani de viata. Daca la nastere copilul s-a aflat in pozitia pelvină sau daca medicul suspecteaza un caz de displazie, va solicita efectuarea unei ecografii in primele 3 luni de la nastere. Ecografia este recomandata mai ales fetitelor. In cazul gemenilor sau in cazul sarcinilor multiple fiecare bebelus ar trebui sa aiba o ecografie la nivelul soldurilor pana la varsta de 4-6 saptamani. Ecografia de sold este un test imagistic neinvaziv, nedureros si usor de suportat de pacient. Tomografie computerizata (CT) este o alta investigatie imagistica iradianta.
Complicațiile displaziei de șold
Displazia de sold conduce frecvent la artroza secundara inca de la varsta adulta tanara. Riscurile cresc cu varsta pacientului si cu deformarile articulare preexistente. Displazia de sold poate avea complicatii serioase daca nu este tratata la timp, incluzand luxatia, artroza precoce, durerea cronica si limitarea functionala. Subluxatia reprezinta deplasarea partiala a capului femural din acetabul. Poate fi intermitenta si uneori greu de detectat clinic. Luxatia soldului: deplasarea completa a capului femural din soclu. Determina instabilitate majora, mers anormal si asimetrie evidenta a membrelor inferioare.
Alte Afecțiuni Osoase și Articulare în Sarcină
Dureri în partea inferioară a spatelui
Mai mult de jumătate dintre toate femeile însărcinate experimentează dureri semnificative în partea inferioară a spatelui. Atât greutatea bebelușului, cât și distribuirea neadecvată a greutății pot cauza o oboseală rapidă a mușchilor, ceea ce poate duce la apariția spasmelor musculare, care uneori sunt severe. Exerciții fizice de întărire a spatelui care pot fi efectuate înainte de a rămâne însărcinată, precum și în timpul primului și al doilea trimestru, pot avea efecte benefice. Este esențial să se apeleze la recomandările unui specialist.
Sindromul de tunel carpian
Sindromul de tunel carpian este o afecțiune în care nervul median al încheieturii mâinii este comprimat. Persoanele cu sindrom de tunel carpian se confruntă cu durere, furnicături și amorțeală în mână și degete. Retenția de apă din timpul sarcinii, care nu este deloc neobișnuită, poate exacerba efectele sindromului de tunel carpian, mai ales în ultimul trimestru de sarcină. Starea se ameliorează după nașterea bebelușului.
Fasciita plantară
Fasciita plantară reprezintă inflamația unei benzi groase de țesut, numită fascie, care leagă osul călcâiului de degetul de la picior. Poate fi asociată cu o creștere rapidă în greutate, inclusiv în timpul sarcinii. Cele mai multe cazuri de fasciită plantară pot fi tratate acasă, prin aplicarea de comprese cu gheață, inserții ortopedice pentru încălțăminte, atele în timpul nopții și masaj regulat al picioarelor.
Meralgia parestezică (sindromul Bernhardt-Roth)
Meralgia parestezică este o afecțiune relativ neobișnuită, dar întâlnită în timpul sarcinii și la persoanele supraponderale. Este o afecțiune care se manifestă prin senzație de amorțeală, de arsură și furnicături în zona externă a coapsei ca urmare a compresiei nervului local. La fel ca multe alte condiții ortopedice, meralgia parestezică se rezolvă, de obicei, de la sine după naștere.
Simfiza pubiană
Simfiza pubiană este o afecțiune inflamatorie care afectează oasele din partea din față a pelvisului. În timpul sarcinii, durerea în zona pubiană și inghinală sunt cele mai frecvente simptome, pe lângă durerile de spate sau cele de șold. Disconfortul se înrăutățește atunci când mergi, urci sau cobori scările, fie când te miști în poziția orizontală. Compresele cu gheață, cele cu căldură, fie antiinflamatoare nesteroidiene sunt benefice pentru ameliorarea durerilor.

Diagnostic și Tratament
Diagnosticul luxației este stabilit de catre medicul ortoped pe baza anamnezei si examenului clinic al pacientului. Medicul dumneavoastra poate diagnostica o luxatie privind si miscand articulatia si investigand cauza producerii traumatismului. In unele cazuri, medicul va folosi ca si metoda de investigatie radiografia. Stabilirea diagnosticului de luxație coxo-femurală implică un examen fizic și investigații imagistice. Medicul ortoped poate recunoaște un șold dislocat, observând semnele caracteristice, cum ar fi deformarea și poziționarea anormală a membrului inferior. Tomografiile computerizate (CT) sunt utilizate pentru a exclude leziunile asociate în cazul luxațiilor traumatice, cum ar fi fracturile acetabulului sau ale capului femural.
Aplicarea ghetii si mentinerea articulatiei ridicate poate ajuta la reducerea durerii pana cand va poate consulta un medic.
Tratamente Generale pentru Luxații
Tratamentele pentru luxatii includ:
- Medicație: medicul dumneavoastra va poate recomanda medicamente pentru a reduce durerea cauzata de luxatie: antiinflamatoare nesteroidiene si analgezice. Se utilizeaza si creme si geluri pe baza de substante sau extracte din plante, aplicate local.
- Manipulare: Readucerea oaselor in pozitia normala.
- Odihna: Odata ce articulatia este relocata in pozitia normala, poate fi necesar sa o protejati si sa o mentineti imobila.
Tratamentul Luxațiilor în Sarcină
Chiar daca foarte multe femei se confrunta cu dureri de solduri in sarcina, exista totusi alternative eficiente de tratament si gestionare. Sunt foarte rare cazurile in care aparitia de dureri de solduri in sarcina ridica necesitatea interventiilor medicale (diastaza simfizei pubiene este un exemplu concret).
- Exerciții fizice: Practicarea regulata a exercitiilor fizice, adaptate special pentru femeile insarcinate, poate fi foarte benefica in caz de dureri de solduri in sarcina. Exercitiile ajuta la consolidarea muschilor cu rol in sustinerea pelvisului si soldurilor, ameliorand durerile si instabilitatea articulara. Pentru a reduce senzatia de glezne si picioare umflate in sarcina, pot fi practicate exercitii precum mersul pe jos pe distante mici, inotul si bicicleta stationara. Exercitiile sigure pentru femeile insarcinate sunt mersul pe jos, inotul si ciclismul stationar.
- Suport pelvin: Uneori, utilizarea unei centuri pentru sustinerea pelvisului poate ajuta la stabilizarea articulara, reducand tensiunea asupra ligamentelor si aparitia de dureri de solduri in sarcina.
- Poziționare la somn: Adoptarea unei pozitii corecte de somn ajuta la ameliorarea acestor dureri de solduri in sarcina. Dormitul pe o parte, in special pe partea stanga, cu o perna intre genunchi, va reduce presiunea manifestata asupra articulatiilor.
- Medicație: De obicei, se recomanda doar in cazuri severe de dureri de solduri in sarcina. Este important sa se administreze doar la recomandarea medicului, deoarece nu toate antiinflamatoarele prezinta siguranta in perioada sarcinii. Spre exemplu, se considera ca acetaminofenul (paracetamolul) este sigur in timpul sarcinii, dar alte tipuri de inflamatoare nesteroidiene, cum ar fi ibuprofenul, par sa prezinte riscuri pentru fat.
Tratamentul Chirurgical
Dislocarea articulară poate fi tratata chirurgical prin intermediul artroscopiei in situatia in care structurile afectate (tendoane, ligamente, cartilaje, oase) prezinta leziuni cu risc de recidiva si evolutie nefavorabila pe termen lung. In unele situatii, este necesară intervenția chirurgicală. Artroscopia șoldului poate fi utilizată pentru evaluarea intraarticulară, pentru abordarea fracturilor și a leziunilor condrale și pentru îndepărtarea fragmentelor intraarticulare.
Fizioterapia
Fizioterapia utilizeaza ultrasunete sau curenti dinamici pentru diminuarea durerii si inflamatiei articulare prin stimularea circulatiei sangvine si accelerarea proceselor de vindecare.
Tratamentul Displaziei de Șold
În cazul în care aparatul gipsat sau orteza nu reuseste sa stabilizeze articulatia soldului, se poate recomanda o interventie chirurgicala. Chirurgul face o incizie la nivelul soldului si pozitioneaza corect osul in articulatie. Se realizeaza radiografii in timpul interventiei pentru a confirma asezarea corecta a oaselor in articulatie. Dupa interventie se monteaza un aparat gipsat, pentru protectie si pentru fixarea articulatiei. Ulterior, sunt necesare radiografii pana la varsta la care se incheie dezvoltarea osoasa. Chirurgia pentru displazia de sold corecteaza problema. Cele mai multe cazuri de displazie de sold nu se pot preveni. În formele usoare la sugari, exista posibilitatea corectiei spontane, dar monitorizarea ecografica este obligatorie.
Spital Pelican Ortopedie: Luxație de șold și malformație de șold congenitală
Recuperarea medicală se poate întinde pe o perioadă de 6-10 săptămâni pentru recâștigarea capacității de a susține propria greutate, și până la 2-3 luni pentru recuperarea completă. Timpul de recuperare variază în funcție de prezența unor leziuni suplimentare, cum ar fi fracturile.
Disclaimer: Acest articol are un rol strict informativ, iar informatiile prezentate nu inlocuiesc controlul si diagnosticul de specialitate. Daca te confrunti cu simptome neplacute, adreseaza-te cat mai curand unui medic.
tags: #dislocarea #oaselor #in #sarcina
