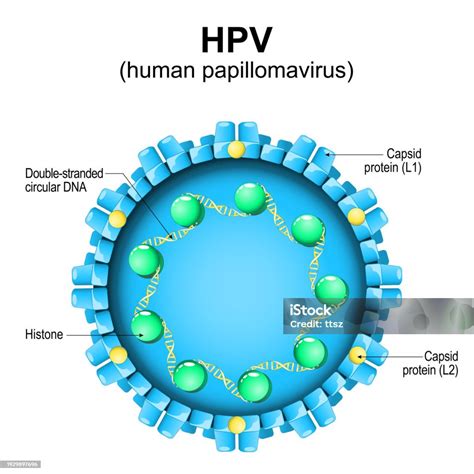
Infectia cu Virusul Papiloma Uman, cunoscut si sub denumirea de HPV, este o infectie virala care determina aparitia unor leziuni la nivelul pielii si mucoaselor, in diferite parti ale corpului.
Exista peste 100 de tulpini de virus Papiloma uman si afecteaza atat femeile, cat si barbatii. Infectia cu HPV se transmite prin contact sexual sau orice alt tip de contact direct pe piele. HPV este un acronim de la human papiloma virus sau, in limba romana, mai cunoscut ca virusul Papiloma uman. Este o infectie virala, care se transmite prin atingere.
”Prin atingere cu corpul, daca vorbim de HPV-urile de pe piele, prin atingere sau frecare daca vorbim de zona genitala, de cele mai multe ori prin contact sexual, indiferent daca acesta este protejat sau nu. Si este important de stiut ca prezervativul nu poate preveni infectarea cu acest virus.”
Exista peste 100 de tulpini de virusuri Papiloma umane. Unele dintre acestea se manifesta la nivelul pielii, ducând la apariția diverselor excrescențe, indiferent dacă e vorba despre zona gatului, de zona axilara, de tălpi sau de palme. Acestea se iau prin atingere cu o alta persoana sau cu obiecte contaminate.
”Aceste tulpini nu prezintă risc cancerigen și nu sunt virusuri care să implice o patologie cancerigenă în viitor ca factor de risc, cu toate că există studii încă neconfirmate care spun că infecția cu HPV pe piele ar predispune la cancerul de piele (nu la cel de pe mucoase)”, a continuat dr. Low-risk - nu înseamnă că ai risc mai mic decât dacă n-ai avea HPV, ci un risc mai mic decât dacă ai avea o tulpină high risk (sau cu risc crescut).
Tulpinile low-risk sunt de cele mai multe ori tulpinile de pe piele, adică din zona genitală, perigenitală, anală (nu neapărat din orificii). De asemenea, pot să mai apară de jur împrejurul gurii. Definiția tulpinilor low-risk (față de cele high-risk) se referă strict la cancerul de col uterin. Aceste tulpini au factor mai mic de predispoziție spre cancerul de col uterin sau, la bărbați, cancerul de penis sau de scrot - sunt cancere rare, dar există.
Principalul factor de risc este reprezentat de numărul mare de parteneri sexuali cu care o persoană are contact și contactul sexual neprotejat, dar acesta este un factor de risc strict pentru zona genitală, nu pentru zona perigenitală, abdominală, pentru fața internă a piciorului, pentru zona scrotului, pentru zona anusului - zone în care ”prezervativul nu are cum să ne protejeze pentru că nu ne învelim într-o tiplă de plastic când avem contact sexual”, a subliniat dr. Simptomele infectiei cu HPV sunt reprezentate de excrescențe care de foarte multe ori sunt de culoarea pielii și se confundă foarte mult cu glandele (avem glande și în zona cavității bucale, și în zona genitală și în zona perigenitală și, cel puțin la început, acestea se pot confunda cu glandele).
Infectia cu HPV (Human Papilloma Virus) este o infectie virala, care determină apariția unor veruci sau negi pe suprafața pielii sau a membranelor mucoase. Există mai multe tipuri de papiloma virusuri, peste 100 de varietăți. Unele determină apariția verucilor și a negilor, altele pot duce la apariția unor tipuri de cancer.
Aproximativ 30 de tulpini de HPV pot afecta zona genitală (vulvă, vagin, col uterin, penis, scrot, rect și anus), incluzând tulpina care provoacă negi genitali. Deși majoritatea oamenilor nu știu că sunt infectați, unele tulpini sunt clasificate ca fiind cu risc înalt deoarece pot evolua către cancere (precum cel cervical, vulvar sau vaginal). Detectarea și tratamentul precoce al celulelor precanceroase, prin screening regulat (testul Papanicolau sau testul HPV), pot reduce, de obicei, riscul de cancer.
Majoritatea infecțiilor cu HPV nu determină apariția cancerului, însă, unele tipuri de virus de Human Papilloma pot cauza apariția cancerului de col uterin (cancerul cervical). Alte tipuri de cancer pot fi localizate la nivelul anusului, vaginului, penisului sau chiar la nivel orofaringian și au fost legate de infecția cu HPV.
Peste 90% dintre cazurile de cancer anal, de exemplu, sunt cauzate de HPV. Această infecție este responsabilă și de: 75% dintre cazurile de cancer vaginal; 70% dintre cazurile de cancer orofaringian; 69% dintre cazurile de cancer vulvar; 63% dintre cazurile de cancer penian.
Majoritatea cancerelor legate de HPV sunt numite carcinoame cu celule scuamoase.
Aceste infecții sunt, de regulă, transmise prin contact sexual sau prin contact cu pielea. Infecția HPV care se manifestă prin leziuni la nivelul cavității bucale se transmite prin sex oral.
Incidența infecției cu HPV este egală la ambele sexe. Bărbații sunt, deci, afectați în egală măsură și pot fi expuși riscului de cancer de penis, scrot (foarte rare), cancer anal sau de cavitate bucală.
În ultimii ani se înregistrează o creștere alarmantă a numărului de cazuri de cancer în sfera orofaringiană, cauzate de virusul HPV.
Cauzele infecției cu HPV
Cauzele infecției cu HPV diferă, în funcție de tipul ei: cutanată sau genitală.
Infecție cutanată
Infecțiile cutanate (negi, veruci) de pe mâini și picioare sunt cel mai frecvent cauzate de subtipuri precum HPV 1, 2, 4, 27 sau 57. Virusul care provoacă infecția cutanată poate fi transmis prin contact cu pielea, atunci când există o leziune (tăietură, abraziune) la nivelul acesteia.
Perioada de incubație, adică timpul scurs de la pătrunderea virusului în organism până la apariția verucilor sau negilor, variază între două și nouă luni. Leziunile produse de virusul HPV la nivel cutanat sunt contagioase.
Infecție genitală
Infecția genitală cu HPV se transmite prin contact sexual, sex anal și alte tipuri de contact direct în regiunea genitală.
Simptomele infecției cu HPV
Simptomele infecției cu HPV diferă, în funcție de tipul acesteia.
Infecție cutanată
Infecția cutanată se manifestă prin apariția unor excrescențe de diferite dimensiuni la nivelul pielii din zona gâtului, axilei, palmelor, degetelor, tălpilor și feței.
Există mai multe tipuri de veruci cutanate:
- Plantare: au o consistență dură, apar la nivelul tălpilor și călcâielor și pot provoca durere și disconfort.
- Comune: sunt proeminențe dure, care apar la nivelul mâinilor și degetelor; pot produce durere și pot sângera dacă sunt traumatizate.
- Plane: au forma unor proeminențe plane și pot apărea în orice zonă a corpului; la copii, apar frecvent la nivelul feței, la femei - pe picioare, iar la bărbați - în zona bărbii.
Infecție genitală
În cele mai multe cazuri, infecția cu HPV nu produce simptome sau alte modificări ale stării de sănătate. Sistemul imunitar are capacitatea de a se lupta cu virusul, înainte de apariția simptomelor. Dacă sistemul imun nu reușește totuși să îndepărteze virusul, acesta rămâne în organism și persoana infectată este contagioasă și poate transmite infecția altor persoane.
Infecția persistentă cu HPV poate duce la apariția vegetațiilor veneriene (numite condiloame) sau chiar a cancerului de col uterin, ori de vagin. Infecția se manifestă prin apariția condiloamelor, proeminențe asemănătoare conopidei (se mai numesc și vegetații conopidiforme), de culoarea pielii, care apar frecvent la nivelul vulvei, cervixului, anusului sau chiar în vagin. La bărbați, se manifestă la nivelul penisului, scrotului sau în jurul anusului. Aceste leziuni nu produc durere sau disconfort, dar pot provoca o senzație de mâncărime sau sensibilitate locală.
HPV și fertilitatea
Deși virusul nu afectează în mod direct fertilitatea, complicațiile pe care le poate cauza - în special leziunile cervicale și tratamentele necesare pentru acestea - pot influența capacitatea de a concepe și de a menține o sarcină sănătoasă.
HPV și fertilitatea la femei
De cele mai multe ori, infecția cu HPV nu afectează fertilitatea feminină în mod direct. Totuși, tulpinile cu risc oncogen pot provoca leziuni la nivelul colului uterin, care necesită tratamente ce pot avea un impact asupra sănătății reproductive.
Principalele moduri prin care HPV poate influența fertilitatea feminină sunt:
- Leziunile precanceroase și cancerul de col uterin - dacă infecția cu HPV persistă și determină apariția leziunilor cervicale, acestea pot evolua spre cancer de col uterin, care, în stadiile avansate, poate afecta uterul și duce la infertilitate.
- Procedurile medicale pentru tratarea leziunilor - conizația (îndepărtarea unei porțiuni din colul uterin), electrocauterizarea sau alte intervenții pentru eliminarea celulelor anormale pot slăbi colul uterin.
Tratamentul infecției cu HPV
Infecție cutanată
Pentru infecția cutanată există mai multe variante de tratament:
- îndepărtarea leziunilor prin metode chirurgicale (laser, electrocauterizare, radio-cauterizare).
Indepartarea rapida a leziunilor care, de cele mai multe ori, se face pe cale chirurgicala, indiferent daca vorbim de laser, electrocauterizare, radio-cauterizare sau alte variante de indepartare a acestor leziuni. ”Aceste tratamente au avantaje si dezavantaje. Avantajul major este indepartarea rapida a ”rezervorului” viral de pe piele (adica scapam rapid de tot ce inseamna papiloame si incarcatura virala), fata de cele chimice, unde dureaza foarte mult si nu stii cand sa incepi si cand sa opresti tratamentul”, a punctat specialistul dermatolog. Dezavantajul implica efectuarea de anestezii locale si exista reticente din partea multor pacienti de a se intepa si de a face anestezie locala. O alta optiune de tratament este varianta chimica de indepartare a leziunilor, in care substantele toxice omoara virusul incet. Este o varianta utila, a adaugat dr. O alta varianta de tratament este de a folosi un derivat de ceai verde care contine sinecatechine. Tratamentele topice, care cresc imunitatea, de genul Imiquimod, au avantajele si dezavantajele lor. ”In acest ultim caz, dezavantajul major este ca aceste substante dau niste reactii alergice de contact foarte urate si sunt eficiente doar daca dau aceste reactii alergice”, a completat dr. dermatolog. Pe scurt, tratamentul consta in, ”indepartarea rezervorului viral, indepartarea HPV-urilor vizibile de pe piele. In zona genitala exista diverse variante de vizualizare la lupa ale leziunilor subclinice, se folosesc niste solutii care diferentiaza leziunile ce apar in tegumentul normal de asa natura incat sa nu indepartam doar ceea ce este vizibil, ci si ceea ce este in acel moment subclinic.
Prevenția infecției cu HPV
Infecție cutanată
Prevenția infecției cutanate cu HPV este dificilă. Dacă există o astfel de infecție, răspândirea virusului și formarea de noi veruci/ negi poate fi împiedicată dacă se evită traumatizarea verucilor (prin rupere, tăiere) și rosul unghiilor.
Alte metode de prevenție a papiloamelor cutanate includ:
- purtarea de încălțăminte adecvată la piscine publice sau în vestiare comune.
- evitarea epilării zonei cu negi.
- evitarea folosirii la comun a prosoapelor, hainelor, instrumentelor de manichiură, epilatoare.
- evitarea contactului direct cu leziunile altor persoane.
Infecție genitală
Vaccinarea împotriva infecției cu HPV este cea mai eficientă metodă de prevenție, atât a infecției, cât și a cancerului de col uterin.
Este recomandat ca vaccinarea să fie făcută atât la fete, cât și la băieți, în jurul vârstei de 11-12 ani, înainte de începerea vieții sexuale și, implicit, de expunerea la virusul HPV. Studiile arată că administrarea vaccinului la vârste fragede nu implică un debut precoce al vieții sexuale.
Vaccinarea împotriva virusului HPV este gratuită în România. Există trei tipuri de vaccin care oferă protecție împotriva unor tulpini virulente de HPV. Se recomandă administrarea a două doze de vaccin la interval de șase luni; dacă vaccinarea se face după 15 ani, se recomandă administrarea a trei doze.
Odată ce o persoană este infectată cu virusul HPV, e posibil ca vaccinul să nu mai fie la fel de eficient. De asemenea, răspunsul organismului la vaccin este mai bun în cazul copiilor și poate preveni majoritatea cazurilor de cancer cervical. Reacțiile adverse comune la vaccin pot include durere și eritem (roșeață) la locul administrării sau durere de cap.
Gardasil 9 - protecție extinsă împotriva tulpinilor oncogene
Cel mai nou și mai eficient vaccin împotriva HPV, Gardasil 9, oferă protecție împotriva a 9 tulpini ale virusului:
- 7 tulpini cu risc oncogen (HPV 16, 18, 31, 33, 45, 52 și 58), responsabile de aproximativ 90% din cazurile de cancer de col uterin.
- 2 tulpini cu risc scăzut (HPV 6 și 11), care cauzează 90% dintre verucile genitale.
Noile studii arată că vaccinul nonavalent are o eficiență de peste 90% în prevenirea infecției cu aceste tulpini și reduce semnificativ riscul de a dezvolta leziuni precanceroase. De asemenea, cercetările confirmă că vaccinul oferă o protecție de lungă durată, imunitatea menținându-se pentru cel puțin 10-15 ani după administrare.
Vaccinarea HPV este la fel de importantă și pentru bărbați
Deși inițial vaccinarea împotriva HPV era recomandată doar femeilor pentru prevenirea cancerului de col uterin, în prezent, specialiștii subliniază importanța vaccinării și pentru bărbați. Infecția cu HPV poate provoca cancer orofaringian, anal și penian, iar bărbații sunt în special vulnerabili la cancerul orofaringian cauzat de tulpina HPV 16. Studiile arată că incidența cancerului orofaringian cauzat de HPV a crescut semnificativ în ultimele decenii, în special în rândul bărbaților; Bărbații vaccinați împotriva HPV au un risc mult mai mic de a contracta virusul și de a-l transmite partenerelor lor; Vaccinul reduce riscul apariției verucilor genitale, o afecțiune extrem de frecventă atât la bărbați, cât și la femei.
Extinderea vârstei recomandate pentru vaccinarea HPV
Inițial, vaccinarea HPV era recomandată în special pentru fetele și băieții cu vârste cuprinse între 9 și 14 ani, înainte de debutul vieții sexuale, pentru a asigura o protecție maximă.
Ideal, vaccinarea împotriva HPV are loc înainte de începerea vieții sexuale. Majoritatea campaniilor sunt pentru adolescenți cu vârste între 12 și 14 ani, indiferent de sexe.
”Ca medici, nu putem să ne îndoim de eficacitatea vaccinării, ea este o metodă de terapie eficientă și, de exemplu, în Marea Britanie s-a raportat eradicarea infecției HPV în urma vaccinării în masă. Putem să ne manifestăm rezerve față de susținerea acestor vaccinări din fonduri publice, pentru că avem două variante de vaccinare. Avem vaccinarea voluntară, individuală, și atunci ca medic trebuie să pledezi pentru vaccin, mai ales dacă ai un comportament de risc până la 27-29 de ani (sunt state ca Franța în care, la grupurile de risc, vaccinarea este gratuită, este susținută de către stat), iar rolul nostru este de a informa despre avantajele, cât și despre reacțiile adverse (nimeni nu poate să nege că aceste reacții adverse au existat sau există). Apoi există vaccinarea obligatorie, unde reprezentanții oficiali din Sănătate sunt cei care trebuie să vadă dacă se impune sau nu, trebuie să convingă populația să se vaccineze.
Persoanele din colectivități - colectivitățile sunt mai vulnerabile, iar contactul interpersonal este mai intens (creșe, grădinițe, școli - nu ne referim la HPV-urile genitale, ci la cele de pe piele). Ne mai putem referi la personalul sanitar, pentru că vine mai frecvent în contact cu pacientul.
Întrebări frecvente (FAQ) despre infecția cu HPV
Cum se transmite infecția cu HPV?
Infecția cu HPV se transmite, de regulă, prin contact sexual sau prin contact direct cu pielea unei persoane infectate. Infecția care se manifestă prin leziuni la nivelul cavității bucale sau orofaringiene se transmite prin sex oral.
Ce tipuri de cancer sunt cauzate de infecția cu HPV?
Aproape toate cazurile de cancer de col uterin sunt cauzate de HPV, iar peste 90% din cazurile de cancer anal sunt cauzate de acest virus. Alte tipuri de cancer asociate cu HPV includ: cancerul orofaringian (gât, 70% din cazuri), cancerul vaginal (75% din cazuri), cancerul vulvar (69% din cazuri) și cancerul penian (63% din cazuri).
Toate tipurile de HPV pot cauza cancer?
Nu. Majoritatea infecțiilor cu HPV nu determină apariția cancerului. Totuși, unele tipuri de virus (clasificate ca high-risk) pot cauza cancer de col uterin, anal, de penis, vagin sau la nivel orofaringian.
Există teste pentru HPV la bărbați?
În prezent nu există teste de screening standardizate pentru HPV la bărbați; diagnosticul se bazează pe examinarea leziunilor vizibile. La femei se pot folosi testul ADN HPV, testul Babeș-Papanicolau și colposcopia.
Vaccinul HPV previne cancerul?
Vaccinarea împotriva HPV protejează împotriva mai multor tulpini cu risc oncogen și reduce semnificativ riscul de leziuni precanceroase și cancer asociat HPV.
HPV (Human Papiloma Virus) este un virus extrem de contagios, infecția cu acesta fiind frecvent întâlnită în practica medicală. Din păcate, conform statisticilor, până la 80% dintre persoanele active sexual dobândesc acest virus, la un moment dat în decursul vieții. Infecția cu HPV este cea mai frecventă boală cu transmitere sexuală. HPV este un virus care infectează pielea și mucoasele omului. HPV poate duce la displazie de col uterin și cancer de col uterin, condiloame genitale, tumori vulvare, cancer vulvar, cancer vaginal și cancer de anus la femei. La bărbați, poate duce la cancer de anus și cancer de penis. La ambele sexe poate duce la cancere la nivelul cavității bucale. Peste 200 de tipuri de HPV au fost identificate. Cei mai mulți oameni infectați cu HPV nu știu că sunt infectați. Până la 70% din femeile active sexual se infectează cu HPV. În proporție de 99,7% din cazuri, cancerul de col este cauzat de infecția persistentă cu tulpinile HPV cu risc oncogenic crescut. Statisticile sunt alarmante și arată că în România, 6 femei mor zilnic din cauza cancerului de col uterin. Un test HPV poate releva tipuri de HPV cu risc cancerigen crescut, iar atunci se recomandă colposcopia și biopsia cervicală. Cancerul de col uterin este provocat, în general, de anumite tipuri de Virus Papiloma Uman (HPV). Diferite studii au detectat prezența acestui virus în peste 90% din cazurile de cancer de col uterin. Atenție, există vaccinuri care pot preveni infecția cu cele două tipuri principale de HPV care determină apariția cancerului de col uterin. Testarea nu are niciun risc asupra sănătății pacientei. În cadrul tipurilor oncogene de HPV, tulpina 16 determină peste 50% din cazurile de cancer cervical, iar tulpina 18 este implicată în 10-20% din cazuri. Există peste 100 de tulpini HPV, infecțiile produse fiind asimptomatice. Cea mai folosită metodă de identificare a infecțiilor HPV este testarea HPV ADN**-ului viral. Cu alte cuvinte, până acum analizele specifice arătau dacă infecția cu HPV este prezentă în organism la momentul testării. Testarea mARN E6/E7 HPV arată dacă HPV-ul este integrat în genomul uman, deci infecția este persistentă. Numai infecția de lungă durată persistentă cu HPV cu risc ridicat oncogenic duce la cancer de col uterin, deoarece ADN-ul circular HPV se integrează în genomul gazdei. Cea mai nouă metodă de testare a stadiului infecției HPV se bazează pe identificarea ARN-ului pentru proteinele E6/E7. În lume există peste 100 de forme ale Human Papilloma Virus sau HPV, denumirea sub care este cunoscut acest virus comun, care se transmite prin contact direct. În funcție de categoria din care face parte, cu risc mai mare sau risc scăzut de a declanșa cancere, infectarea cu HPV poate schimba viața persoanei care îl are sau poate trece chiar neobservat. Există însă modalități prin care putem să ne protejăm, deși statisticile spun că aproape toate persoanele se pot întâlni cu o formă a sa chiar și doar o dată-n viață.
Dr. Bogdan-Florentin Nițu, medic specialist dermatovenerologie în cadrul Policlinicii OCH, a răspuns la cele mai frecvente întrebări pe care le au pacienții despre HPV.
Ce boli determină HPV?
Dr. Bogdan-Florentin Nițu: Acest virus provoacă leziuni benigne, dacă vorbim de tulpinile cu risc scăzut, și tumori maligne, dacă vorbim despre cele cu risc crescut. Acestea din urmă sunt localizate la nivelul colului uterin de cele mai multe ori, dar pot apărea și la nivelul orofaringelui, anusului, vulvo-vaginal și penisului.
Ce se întâmplă dacă ne infectăm cu acest virus?
Dr. Bogdan-Florentin Nițu: Transmiterea acestui virus se face prin contact direct și prin contacte sexuale neprotejate. Sunt multe situații în care virusul nu produce leziuni sau leziunile sunt greu de vizualizat de pacient. De exemplu, dacă se află pe colul uterin. De la infectare până la producerea de leziuni trece o anumită perioadă de timp variabilă, dependentă de localizare și statusul imun al fiecărui pacient.
Cum se diagnostichează aceste leziuni?
Dr. Bogdan-Florentin Nițu: Diagnosticul de infecție cu HPV este de obicei clinic, cel mai frecvent în serviciul de dermatologie, când pacientul se prezintă pentru excrescențe apărute la nivel genital, anal, la nivelul degetelor sau tălpilor. Diagnosticul de laborator este foarte important pentru a depista prezența virusului la nivelul colului uterin. Avantajul depistării prin metode de laborator este și încadrarea tulpinii în categoria de risc scăzut sau crescut.
Cum se tratează această infecție?
Dr. Bogdan-Florentin Nițu: Tratamentul diferă în funcție de localizarea leziunilor. Astfel, pentru leziuni la nivelul pielii, tratamentul este local cu diferite produse farmaceutice sau putem folosi electrocauterizararea, excizia chirurgicală, crioterapia etc. Pentru leziunile de la nivelul colului uterin, abordarea este mai complexă și pacientele trebuie să se adreseze serviciului de ginecologie. De menționat este faptul că sunt multe cazuri în care virusul dispare spontan, fără a fi nevoie de un tratament specific.
Este necesar ca o femeie să se testeze regulat pentru HPV?
Dr. Bogdan-Florentin Nițu: Este important ca femeile să se testeze regulat pentru depistarea HPV, ghidurile europene indică începutul testării cu HPV de la 35 de ani, și apoi repetarea la 5 ani în cazul utilizării numai a testului HPV în screeningul pentru cancerul de col. Schema detaliată de testare se stabilește în cadrul programelor de prevenție și la indicațiile medicului ginecolog.
Atunci cine ar trebui să se vaccineze împotriva HPV și când?
Dr. Bogdan-Florentin Nițu: Vaccinarea este recomandată pentru femei începând cu vârsta de 11-12 ani până la 26 ani. Dacă există un risc crescut de a contracta infecția cu HPV, atunci vârsta de vaccinare poate crește până la 45 ani.
Când trebuie o persoană să se programeze pentru o vizită la medicul dermatovenerolog în legătură cu HPV?
Vizita la medicul dermatovenerolog este recomandată atunci când apar leziuni cutanate suspecte sau excrescențe la nivelul pielii, degetelor, tălpilor sau în zona genitală și perianală, care pot fi cauzate de HPV. De asemenea, persoanele care au un stil de viață sexual activ și doresc să prevină infecțiile cu transmitere sexuală sau au parteneri multipli ar trebui să consulte un specialist.
Rolul testării HPV – Dr. Virginia Țârlea | SANADOR
tags: #hpv #ginecolog #sau #dermatolog
