Copiii care mănâncă puțin, selectiv sau refuză constant să ia masa pot ridica numeroase îngrijorări părinților. În astfel de cazuri, se caută adesea soluții rapide, iar una dintre cel mai frecvent folosite este administrarea de vitamine pentru pofta de mâncare și îngrășare destinate copiiilor. Este important să știi că alegerea acestor suplimente nu ar trebui făcută întâmplător.
Pofta de mâncare este rezultatul unei interacțiuni complexe între sistemul nervos, cel endocrin și cel digestiv. Senzația de foame este controlată la nivel cerebral de centrii nervoși ai foamei și sațietății, prin intermediul unui feedback, primit de la nivelul sistemului digestiv. Umplerea stomacului cu hrană, creează senzația de sațietate și inhibă astfel, reflexul de ingestie alimentară, în timp ce golirea stomacului creează un efect invers, determinând senzația de foame.
Dacă un copil își pierde pofta de mâncare, acest lucru poate stârni îngrijorare în rândul părinților. Cu toate acestea, dacă micuțul pare sănătos și fericit, probabil că nu există niciun motiv ca părinții să se îngrijoreze dacă apare lipsa poftei de mâncare. Nu există statistici clare, dar lipsa poftei de mâncare la copii este cea mai frecventă între vârstele de doi și șase ani. Pofta de mâncare poate fluctua de la o zi la alta: chiar și copiii sănătoși trec prin perioade în care nu au poftă de mâncare.
Motivul pierderii apetitului este rareori de origine medicală. Afectiunile, în general, îi țin pe oameni departe de mâncare, așa că tusea, răceala și durerile în gât îi pot împiedica pe copii să mănânce pentru câteva zile, iar asta este destul de normal. De asemenea, apetitul celor mici poate fi afectat și de puseurile de creștere. Atunci când creșterea copilului încetinește, cum se întâmplă în cazul copiilor mai mari, apetitul lor scade pentru că și nevoile lor nutriționale sunt mai mici. Dacă un copil are greutatea și înălțimea normale (pentru vârsta lui), dar are apetitul scăzut, acest lucru nu ar trebui să-i îngrijoreze pe părinți, deoarece unii copii au corpul mai mic și, în mod automat, un apetit mai redus.
Parintii ar trebui sa isi puna semne de intrebare in momentul in care copilul este mai mare si renunta brusc sa mai manance suficient si pierde in greutate. Daca observati ca micutul este intotdeauna obosit si nervos, cauza ar putea fi lipsa poftei de mancare si a alimentatiei corecte.
Modificarea modului de crestere si dezvoltare poate provoca lipsa poftei de mancare la copii. Cei mici cresc rapid in primul an de viata. Dupa aceea, insa, rata de crestere incetineste iar apetitul copilului se poate reduce. Lipsa poftei de mancare este perfect normala in aceasta perioada.
Copiii pot experimenta o pierdere semnificativa a apetitului ca urmare a anumitor alergii, boli cronice sau infectii. Daca micutul are dureri in gat, gastroenterita, diaree, dureri de cap, febra sau alte simptome, atunci este posibil sa manance mai putin decat de obicei. Infecțiile virale/bacteriene, care evoluează de obicei cu sindrom febril, secreții nazale abundente, edem/eritem faringian, adenopatii sau otalgii (dureri la nivelul urechilor), dureri abdominale însoțite de scaune diareice, în funcție de agentul patogen viral sau bacterian care le induc apariția. Aceste manifestări determină alterarea stării generale a copilului care devine irascibil și refuză astfel, alimentația pe parcursul evoluției bolii.
Alimentația dezechilibrată - băuturile carbogazoase și dulciurile creează senzația de sațietate și prezintă un aport energetic crescut și scade pofta de mâncare a copilului.
Anorexia nervoasă - frecvent întâlnită la adolescenți, poate reprezenta un factor favorizant în apariția inapetenței și la copiii cu vârsta cuprinsă între 6-7 ani. De asemenea, copiii pot dezvolta o aversiune psihologică față de mâncare, își reduc aportul alimentar sau evită să mănânce cât mai mult timp posibil. Chiar și atunci când mănâncă, dezvoltă preferințe alimentare sau devin pretențioși la mâncare, aleg alimente cu conținut scăzut de grăsimi și mai târziu se simt vinovați că le consumă. Dacă micuțul evită mâncarea sau face mișcare mai mult decât ar trebui și slăbește drastic, este posibil să sufere de anorexie nervoasă.
Sedentarismul - activitatea fizică este cel mai important factor implicat în procesul de digestie și motilitate intestinală.
Boala celiacă sau intoleranța la gluten - se caracterizează prin incapacitatea sistemului digestiv de a procesa glutenul alimentar.
Depresia - poate fi un alt motiv pentru lipsa poftei de mâncare la copii. Mulți părinți confundă depresia copilului cu tristețea. Tristețea dispare cu timpul, pe când depresia nu, afectând astfel viața copilului. Potrivit cercetătorilor, depresia este una dintre cele mai diagnosticate probleme de sănătate mentală la copii. Modificarea obiceiurilor alimentare sunt indicatorul principal al depresiei.
Stresul poate avea multe efecte negative, inclusiv lipsa poftei de mâncare la copiii mici. Dacă observi că micuțul nu mai vrea să mănânce sau are probleme de somn, atunci este posibil să sufere de stres. Pentru a rezolva problema apetitului, trebuie să identifici cauza stresului și să o atenuezi.
Dacă cel mic a urmat un tratament recent cu antibiotice, apetitul său poate fi afectat din cauza potențialelor efecte secundare ale medicamentelor.
Viermii intestinali pot cauza lipsa poftei de mâncare la copii.
Lipsa poftei de mâncare la copii poate cauza constipație.
În cazul sugarilor cu vârste cuprinse între 6 luni - 1 an, diversificarea alimentației este un proces anevoios care necesită timp și răbdare din partea părinților. Aportul de hrană necesar copilului, în vederea unei dezvoltări armonioase, este diferit în funcție de vârstă și de necesitățile fizice ale acestuia. Copiii necesită o nutriție mult mai complexă în comparație cu adulții, nutriție asigurată prin intermediul meselor regulate care să cuprindă un aport zilnic, echilibrat de fructe, legume proaspete, proteine, fibre și produse lactate. Lipsa poftei de mâncare a celor mici, devine motiv de îngrijorare în momentul în care refuzul hranei apare într-un context febril prelungit, însoțit de vărsături, dureri abdominale și/sau diaree. În alte contexte, lipsa poftei de mâncare se poate manifesta și în cazul unei afecțiuni de natură psihică.
Părinții îi pot încuraja pe cei mici să mănânce zilnic, la ore regulate, prin intermediul unor modalități interactive. După perioada de diversificare, copilul trebuie să consume obligatoriu 3 mese principale pe zi, precum și 1-2 gustări cu o pauză de 3 ore între mese. Trebuie reținut faptul că preferințele celui mic, trebuie armonizate cu o alimentație corespunzătoare, care să includă toate alimentele necesare unei creșteri și dezvoltări optime a copilului, la această vârstă.
Copiii care mănâncă puțin, selectiv sau refuză constant să ia masa pot ridica numeroase îngrijorări părinților. În astfel de cazuri, se caută adesea soluții rapide, iar una dintre cel mai frecvent folosite este administrarea de vitamine pentru pofta de mâncare și îngrășare destinate copiiilor. Este important să știi că alegerea acestor suplimente nu ar trebui făcută întâmplător.
În continuare, specialiștii M Hospital îți explică ce substanțe pot influența pofta de mâncare, cum pot fi administrate în siguranță și când este necesară evaluarea medicală a copilului.
Nutrienți Esențiali și Pofta de Mâncare
Tiamina este esențială pentru transformarea carbohidraților în energie, facilitează digestia și, implicit, creșterea apetitului. Sursele naturale de vitamina B1 includ cerealele integrale, ouăle, carnea slabă și leguminoasele.
Vitamina B6 sau piridoxina joacă un rol cheie în metabolismul proteinelor și contribuie la producerea serotoninei, un neurotransmițător implicat în reglarea stării de bine și a apetitului. Pentru copiii care prezintă episoade frecvente de refuz alimentar sau sunt mofturoși la masă, corectarea carenței de B6 poate fi un pas important spre restabilirea echilibrului alimentar.
Vitamina B12 sau cobalamina stimulează producția de celule roșii și contribuie la buna oxigenare a organismului. La copii, carența de B12 apare mai ales atunci când dieta este săracă în proteine de origine animală - carne, lactate, ouă.
Pe lângă rolul său bine cunoscut în formarea oaselor, vitamina D influențează și pofta de mâncare, prin acțiunea asupra metabolismului calciului și hormonilor implicați în reglarea greutății corporale.
Nu doar vitaminele, ci și anumite minerale joacă un rol direct în stimularea poftei de mâncare. Zincul influențează percepția gustului și mirosului, procese care stimulează senzația de foame, iar un nivel scăzut poate duce la refuz alimentar, scădere în greutate, vindecare lentă a rănilor și scăderea imunității.
Fierul, care este vital pentru transportul oxigenului în sânge, influențează și el apetitul. Deficitul determină apariția anemiei, iar copiii anemici sunt adesea obosiți, palizi și fără poftă de mâncare.
Vitamina D și Rahitismul la Copii
Vitamina D este un nutrient esențial care ajută la reglarea calciului și a fosforului din organism. De asemenea, joacă un rol important în menținerea structurii osoase. Există diferite forme de vitamina D, inclusiv ergocalciferol (vitamina D2) și colecalciferol (vitamina D3). Aceasta se produce în piele atunci când este expusă la lumina soarelui.

Deficitul de vitamina D duce la o insuficientă mineralizare a osului, cu consecințe de tip - rahitism carențial la copil, sau osteomalacie la adult. Rahitismul este o afecțiune care afectează dezvoltarea osoasă la copii. Este cauzată de o deficiență de vitamina D, calciu sau fosfor, acești nutrienți fiind esențiali pentru dezvoltarea normală a oaselor. De exemplu, vitamina D ajută organismul să absoarbă calciul și fosforul din alimente. Atunci când un copil are deficit de vitamina D, organismul nu poate menține un echilibru fosfo-calcic adecvat. Drept urmare, oasele devin moi și fragile, ceea ce poate duce la deformări osoase și la alte probleme de sănătate.
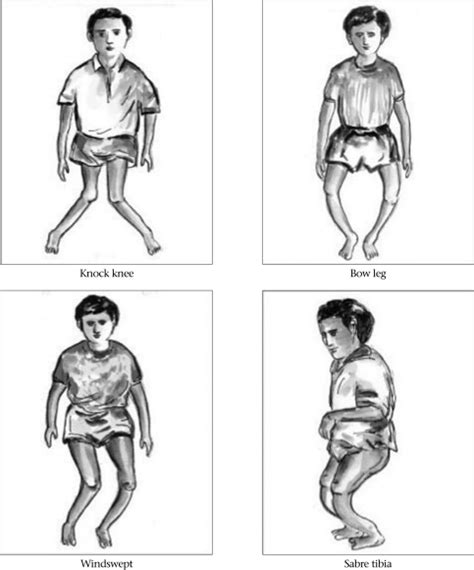
Simptomele rahitismului pot include tulburări de creștere, dureri osoase, slăbiciune musculară și deformări ale oaselor (arcuirea picioarelor sau deformarea cutiei toracice).
Rahitismul la copii apare atat din cauza carentei de calciu, fosfor, cat si a lipsei de vitamina D, efectul fiind mineralizarea defectuoasa a oaselor lungi in perioada de formare si crestere a copilului. Oaselor le lipseste duritatea si devin moi, prezentand curburi anormale.
Cauzele deficitului de vitamina D din organism sunt multiple: expunere inadecvată la soare, aport alimentar redus, tulburări de absorbție intestinală, disfuncții hepatice sau renale, factori genetici - număr redus de receptori pentru vitamina D.
Cum se manifestă rahitismul ca urmare a deficitului de vitamina D: deformări osoase ale membrelor - membre inferioare cu deformări în O (genu varum) sau în X (genu valgum); deformări ale toracelui - torace evazat la bază, stern înfundat; deformări ale claviculelor; modificări ale cutiei craniene, cu persistența fontanelei anterioare după vârsta de 18 luni; erupție dentară întârziată, carii dentare; modificări ale coloanei vertebrale: cifoză, lordoză, scolioză; diastază drepților abdominali prin hipotonie musculară; convulsii hipocalcemice; stridor laringian; scăderea rezistenței la infecții; întârziere în dezvoltarea psiho-motorie.
În Romania, rahitismul este o afecțiune destul de răspândită, în rândul populației pediatrice. Statisticile indică faptul că aproximativ 1 copil din 5 prezintă semne sau simptome ale rahitismului.
Deficitul de vitamina D la copii - semn de rahitism. Simptomele lipsei de vitamina D la copii pot afecta semnificativ dezvoltarea armonioasă. Un deficit prelungit se manifestă prin probleme la nivelul sistemului osos, cum este rahitismul - o afecțiune în care oasele devin mai moi și pot apărea deformări din cauza mineralizării insuficiente a țesutului osos. Alte semne frecvente includ întârzierea erupției dentare, oboseala accentuată, durerile musculare și dificultăți de mers. În cazuri mai avansate, pot fi observate deformări ale picioarelor sau sensibilitate crescută la fracturi.
În România s-a înregistrat rahitism în rândul copiilor până în 2 ani, un procent de 1,62% în 2011, în ciuda Programului Național din 2002.
Surse de Vitamina D
Sursele de vitamina D sunt: endogene (sintetizare în piele), care depind de vârsta, anotimp, pigmentare constituțională; exogene - ficat, gălbenuș, ulei de pește.
Vitamina D3 reglează absorbția calciului, fiind vitală pentru oase și dinți puternici. Principalele surse sunt expunerea la soare, alimentația și suplimentele.
Există 2 forme majore de vitamina D, respectiv vitamina D2 (ergocalciferol) și vitamina D3 (colecalciferol); vitamina D2 este produsă de anumite plante și fungi, iar vitamina D3 este sintetizată de animale (pești, păsări, vertebrate) și pielea umană, sub influența radiațiilor ultraviolete. Vitaminele D2 și D3 se comportă ca niște prohormoni inactivi; conversia la formele active se realizează inițial în ficat, rezultând 25-hidroxi-vitamina D, apoi în rinichi, rezultând 1,25 -dihidroxi-vitamina D (calcitriol).
Expunerea la soare
Principala sursă de vitamina D este sinteza cutanată sub influența razelor solare UVB. Totuși, în zonele geografice cu latitudine nordică, precum România, producția eficientă este posibilă doar în lunile de vară (aproximativ din mai până în septembrie), la orele amiezii.
Factori care limitează sinteza:
- Folosirea cremelor cu factor de protecție solară (SPF)
- Îmbrăcămintea care acoperă majoritatea pielii
- Poluarea atmosferică
- Pigmentul pielii (persoanele cu pielea mai închisă la culoare produc mai puțină vitamina D)
- Petrecerea timpului predominant în interior
Prevenirea deficitului de vitamina D la copii: Expunerea adecvată a copilului la soare - de primăvară până toamna, 15 -20 minute fără aplicarea de creme de protecție UV.
Alimentație
Puține alimente conțin în mod natural cantități semnificative de vitamina D3. Includerea lor în dietă este importantă, dar adesea insuficientă pentru a acoperi necesarul zilnic.
| Aliment | Cantitate și Conținut de Vitamina D3 (UI) |
|---|---|
| Somon (gătit) | Pentru 100 g: ~450-600 UI |
| Macrou (gătit) | Pentru 100 g: ~300-400 UI |
| Gălbenuș de ou | Pentru 1 ou mare: ~40 UI |
| Lapte fortificat | Pentru 250 ml: ~100-120 UI |
| Ulei din ficat de cod | Pentru 1 linguriță: ~400-450 UI |
Promovarea unui regim alimentar corect: alimentație la sân, laptele de mamă având acțiune antirahitica evidentă; formule de lapte îmbogățite cu vitamina D; alimentație diversificată - gălbenuș de ou, pește proaspăt, ficat, carne de vită; evitarea administrării laptelui de vacă până la vârsta de 1 an, deoarece conține un nivel scăzut de vitamina D, 10-40UI/litru, mult sub necesarul vitaminic adecvat.
Asigurarea unui aport adecvat de vitamina D din alimentație este un prim pas, însă o dietă echilibrată este esențială pentru sănătatea generală a copilului tău.
Suplimentele alimentare
Din cauza dificultății de a obține doza optimă doar din soare și alimentație, suplimentarea cu vitamina D3 este recomandată de majoritatea ghidurilor pediatrice, în special pentru sugari și copii mici.
Suplimentare cu Vitamina D. De la vârsta de 7 zile până la 18 luni se recomandă o doză de 400UI- 800UI/zi, tot timpul anului, iar după această vârstă până la sfârșitul perioadei de creștere - 500UI/zi doar în perioadele reci (de toamnă până primăvară).
Există 3 forme majore de vitamina D, respectiv vitamina D2 (ergocalciferol) și vitamina D3 (colecalciferol); vitamina D2 este produsă de anumită plante și fungi, iar vitamina D3 este sintetizată de animale (pesti, păsări, vertebrate) și pielea umană, sub influența radiațiilor ultraviolete.

| Forma de prezentare | Detalii (Vârstă recomandată, Avantaje, Dezavantaje) |
|---|---|
| Picături (soluție uleioasă) | Vârsta recomandată: 0 - 3 ani Avantaje: Dozare precisă, ușor de administrat la sugari, absorbție bună. Dezavantaje: Pot fi dificil de administrat copiilor mai mari care refuză. |
| Spray oral | Recomandată: De la 1 an Avantaje: Absorbție rapidă prin mucoasa bucală, alternativă bună la picături. Dezavantaje: Dozarea poate fi mai puțin precisă dacă nu este pulverizat corect. |
| Jeleuri gumate | Vârsta recomandată: De la 3 ani Avantaje: Gust plăcut, ușor de acceptat de către copii. Dezavantaje: Pot conține zaharuri adăugate, risc de a fi percepute ca dulciuri. |
| Capsule masticabile | Vârsta recomandată: De la 4 ani Avantaje: Doză fixă, fără riscul de a vărsa lichidul. Dezavantaje: Risc de înec la copiii mici, necesită o masticație corectă. |
Necesarul zilnic de vitamina D3 variază în funcție de vârstă. Recomandările internaționale oferă un cadru general, dar medicul pediatru poate ajusta doza în funcție de nevoile specifice ale copilului.
| Grupa de vârstă | Doza zilnică recomandată (UI - Unități Internaționale) |
|---|---|
| Sugari (0-12 luni) | 400 UI |
| Copii (1-18 ani) | 600 UI (unele ghiduri recomandă până la 1000 UI) |
Este important de reținut că sugarii alăptați exclusiv sau parțial la sân au nevoie de suplimentare cu 400 UI/zi încă din primele zile de viață, deoarece laptele matern nu conține suficientă vitamina D.
Pentru anumite suplimente, vitamina D se inactivează după 21 zile de la deschiderea flaconului, de aceea, pentru o mai bună eficiență, este recomandat să se schimbe flaconul după această perioadă. Administrarea corectă se face picurând din flacon direct în gura copilului. Nu se recomandă administrarea în lapte sau cu lingurița, deoarece este un produs uleios.
Evaluarea Medicală și Suplimentarea
Înainte de a apela la suplimente, este esențial să identifici cauza scăderii apetitului. Copilul tău e mult prea slab are nevoie să se îngrașe? Creșterea în greutate la copii trebuie să fie treptată, controlată și bazată pe o alimentație echilibrată.
Specialiștii M Hospital atrag atenția că vitaminele pentru pofta de mâncare și îngrășare la copii nu trebuie administrate fără evaluare medicală, deoarece poate apărea un exces, iar acesta poate avea efecte adverse. Așadar, apelează la pediatru înainte de a-i da copilului orice fel de suplimente. Acesta va analiza istoricul de creștere al copilului, va recomanda analize pentru identificarea eventualelor carențe și va personaliza schema de intervenție.
Colaborarea între pediatru (sau medicul de familie) și nutriționist este esențială atunci când copilul are probleme de apetit sau nu ia în greutate corespunzător. La M Hospital, evaluarea nutrițională se face în echipă, pentru a oferi o abordare completă: testare de laborator, consiliere nutrițională și monitorizare periodică.
Dacă observi că pofta de mâncare a copilului tău este scăzută, creșterea în greutate este lentă sau mesele au devenit o provocare zilnică, nu amâna vizita la specialist. Reține: vitaminele pot stimula apetitul doar atunci când sunt alese corect și administrate sub supraveghere medicală. Fiecare copil este unic, iar abordarea nutrițională trebuie adaptată etapelor de creștere, stilului de viață și stării generale de sănătate.
La Rețeaua de sănătate Regina Maria, ai acces la servicii integrate pentru a gestiona corect sănătatea copilului tău: Analiza 25-OH Vitamina D. Acesta este testul medical de referință, care măsoară cu exactitate nivelul vitaminei D din sânge. Recoltarea se face rapid, în oricare dintre centrele noastre din țară, iar rezultatele sunt disponibile în contul tău de pacient. Pentru a înțelege ce presupune testul, poți consulta dicționarul medical.
Consultația de pediatrie. Rezultatul analizei este doar un număr. Rolul medicului pediatru este să interpreteze acest rezultat în contextul stării de sănătate, vârstei și stilului de viață al copilului. În urma discuției, medicul îți va oferi o recomandare personalizată de suplimentare sau tratament.
Consultații de endocrinologie pediatrică. În cazuri complexe sau dacă deficitul este sever și asociat cu alte probleme de metabolism osos, medicul pediatru poate recomanda un consult de specialitate pentru investigații amănunțite.
Este necesară testarea nivelului de vitamina D3 din sânge? Testarea de rutină a nivelului de vitamina D nu este necesară pentru toți copiii. Medicul poate recomanda analiza de sânge (dozarea 25-OH vitamina D) în situații specifice, pentru a confirma un diagnostic sau pentru a monitoriza eficacitatea tratamentului.
Situații în care se poate recomanda testarea:
- Prezența semnelor clinice de rahitism (dureri osoase, deformări ale picioarelor).
- Copii cu afecțiuni cronice care afectează absorbția grăsimilor (ex: boala celiacă, fibroza chistică).
- Copii care urmează tratamente pe termen lung cu anumite medicamente (ex: anticonvulsivante).
- Copii cu obezitate.
- În cazul unei lipse severe de expunere la soare.
Analize pentru rahitism: În funcție de rezultatele examenului fizic, medicul poate recomanda și efectuarea unor analize de laborator. Acestea sunt utile pentru că oferă informații importante cu privire la nivelurile de nutrienți, confirmând sau infirmând diagnosticul de rahitism. Printre analizele pentru depistarea rahitismului se numără: calciul seric (concentrația de calciu din sânge) - valorile normale se află între 8 și 11 mg/dL și variază, în funcție de vârstă; fosfatemia (nivelul seric de fosfor) - la copii, valorile normale de fosfor din sânge sunt cuprinse în intervalul 3.1-5.4 mg/dL; fosfataza alcalină - fosfataza alcalină crescută la copii este un indicator important în diagnosticarea rahitismului; vitamina D (25-OH-colecalciferol) - concentrația normală de vitamina D din sânge este de 30-50 ng/mL. Se consideră că pacientul are carență de vitamina D atunci când valorile serice scad sub 20 ng/mL, iar în rahitism, copiii afectați pot avea valori de 12 ng/mL sau chiar mai mici; parathormonul (PTH) - parathormonul este secretat de către glandele paratiroide și este responsabil pentru menținerea echilibrului fosfo-calcic. Atunci când concentrația PTH este mai mare de 65 pg/mL, poate fi luat în considerare diagnosticul de rahitism.
Tratamentul și managementul rahitismului vor depinde de cauza bolii și de severitatea acesteia. Este important ca diagnosticul să fie stabilit de către medicul pediatru, pentru a asigura un tratament adecvat și pentru a preveni complicațiile pe termen lung. Tratamentul rahitismului la copii depinde de cauză, cele mai importante metode fiind reprezentate de următoarele opțiuni: suplimentarea cu vitamina D - aceasta este cea mai frecventă abordare terapeutică pentru rahitismul cauzat de deficitul de vitamina D. Dozele de vitamina D sunt ajustate în funcție de gradul deficienței și de răspunsul copilului la tratament; suplimentarea cu calciu și fosfor - în anumite tipuri de rahitism, așa cum este cel hipofosfatemie, medicul poate recomanda suplimente alimentare ce conțin aceste două minerale; expunerea la soare - vitamina D este sintetizată în piele, atunci când aceasta este expusă la lumina soarelui; așadar o expunere moderată la soare poate ajuta la creșterea nivelurilor de vitamina D; ajustarea regimului alimentar - o dietă bogată în calciu, fosfor și vitamina D poate fi de ajutor în tratamentul și prevenirea rahitismului; tratament chirurgical - în cazurile severe, când deformările osoase sunt pronunțate, poate fi necesară chirurgia. Este important ca tratamentul să fie monitorizat de către medicul curant, astfel încât să se asigure cea mai potrivită abordare, în funcție de nevoile copilului. Depistarea și tratamentul timpurii sunt importante pentru prevenirea complicațiilor pe termen lung și pentru o dezvoltare sănătoasă a oaselor.
Prevenție și Recuperare
Prevenirea rahitismului se bazează pe asigurarea unui aport adecvat de vitamina D, calciu și fosfor. Acest lucru se poate realiza prin expunere moderată la soare, un consum de alimente bogate în vitamina D și calciu (precum peștele gras, lactatele și legumele verzi) și, dacă este necesar, prin administrarea de suplimente de vitamina D. Sunt importante respectarea unei diete echilibrate și consultarea regulată a pediatrului, în special pentru copiii din grupuri cu risc ridicat, așa cum sunt cei născuți prematur sau cei cu expunere limitată la soare.
În zilele noastre, rahitismul este o problemă ce poate fi adresată cu mai mare ușurință decât în trecut. Atât metodele de diagnostic, cât și cele de tratament oferă opțiuni moderne, astfel încât copiii cu rahitism să beneficieze de o recuperare corespunzătoare și să se poată bucura de o viață normală.
Recuperarea copiilor cu rahitism: Pentru copiii cu rahitism, pe lângă tratamentul medicamentos și cel chirurgical, specialistul poate recomanda și câteva metode de recuperare, pentru a îmbunătăți forța musculară și mobilitatea, dar și pentru a susține o dezvoltare sănătoasă a oaselor.
Kinetoterapia - este o formă de terapie concentrată pe mișcare. Pentru copiii cu rahitism, kinetoterapia poate ajuta la întărirea mușchilor și la îmbunătățirea coordonării, ceea ce este deosebit de important pentru susținerea oaselor. Exercițiile pentru rahitism sunt personalizate, pentru a se potrivi nivelului de dezvoltare și capacității fizice a copilului, și pot include exerciții de echilibru, de întărire a musculaturii, precum și exerciții pentru îmbunătățirea mobilității articulare.
Exerciții de reeducare respiratorie - sunt tehnici destinate să îmbunătățească eficiența respirației, prin consolidarea mușchilor respiratori. La copiii cu rahitism, aceste exerciții pot sprijini funcția pulmonară, având în vedere dificultățile de respirație pe care le pot provoca deformările toracice.
Terapia manuală - această metodă terapeutică presupune utilizarea de tehnici manuale, pentru a îmbunătăți mobilitatea articulară și pentru a reduce durerea. Terapia manuală poate include mobilizări ale articulațiilor, masaj terapeutic și alte tehnici de manipulare, având ca efect relaxarea mușchilor și îmbunătățirea circulației în zonele afectate.
Kinesio Taping - este o tehnică bazată pe aplicarea de benzi elastice terapeutice (kinesio tape) pe piele, pentru a susține mușchii și articulațiile, fără a restricționa amplitudinea mișcărilor. Kinesio Taping poate contribui la reducerea durerii și la îmbunătățirea circulației în zona afectată. Deși această abordare terapeutică este adesea utilizată la sportivi, ea poate fi adaptată pentru copiii cu rahitism, pentru a susține zonele slăbite și pentru a facilita efectuarea corectă a mișcărilor.
Taloane - acestea pot fi utilizate pentru corectarea eventualelor complicații asociate cu rahitismul, a unei inegalități de membre sau a unor deformări ale boltei plantare.
Rahitismul se vindecă? Rahitismul este adesea vindecabil, atâta vreme cât este diagnosticat corect și la timp. Deși rahitismul poate fi tratat în mod eficient, este important ca tratamentul să fie inițiat cât mai curând posibil, pentru a preveni sau a minimiza deformările permanente sau alte complicații. În unele cazuri, efectele rahitismului pot persista pe termen lung, mai ales dacă tratamentul este început tardiv sau dacă boala este severă.

Alimente bogate in vitamina D pentru copii
Ce poți face imediat: Discută cu medicul pediatru: Stabilește împreună cu acesta doza corectă de vitamina D3 pentru copilul tău. Stabilește o rutină: Administrează suplimentul în fiecare dimineață, la aceeași oră, împreună cu micul dejun. Verifică alimentele fortificate: Citește etichetele produselor lactate și cerealelor pentru a vedea dacă au adaos de vitamina D. Încurajează joaca afară: Asigură-te că petreceți timp în aer liber, permițând o expunere solară moderată și sigură (evitând orele de vârf din timpul verii).
Plan pe termen lung: Educație alimentară: Include în dieta familiei pește gras cel puțin o dată pe săptămână. Monitorizare periodică: Mergi la controalele pediatrice regulate pentru a evalua starea de sănătate și dezvoltarea copilului. Adaptare sezonieră: Fii conștient de necesitatea suplimentării mai ales în sezoanele cu soare puțin.
tags: #lipsa #pofta #mancare #bebe #din #cauza
