Respirația dificilă, cunoscută și sub denumirea de dispnee, este o senzație subiectivă de dificultate în respirație, care poate apărea în diverse condiții medicale, inclusiv în sarcină.
Aproape 70% dintre viitoarele mame suferă de dispnee în sarcină (dificultăți de respirație), arată un studiu din 2015. De la uterul în creștere la suprasolicitarea inimii, dispneea în sarcină poate fi cauzată de mai mulți factori, care se manifestă concomitent sau pe rând de-a lungul celor trei trimestre de sarcină.
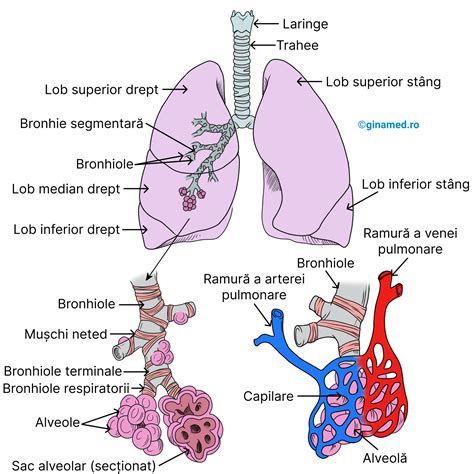
În timpul sarcinii, sistemul respirator suportă modificări importante ca urmare a adaptării materne. Schimbările histologice, anatomice și fiziologice ale țesuturilor respiratorii sunt consecința uterului gravid și a modificărilor hormonale și metabolice corespunzătoare vârstei gestaționale avansate. În timpul sarcinii, modificările care apar în sistemul respirator sunt consecința influențelor hormonale și a compresiei mecanice efectuate de uterul gravid.
Fiziologic, femeia însărcinată se confruntă cu creșterea frecvenței respirației, concomitent însă cu diminuarea capacității pulmonare totale, din cauza presiunii pe care uterul o exercită asupra diafragmei.
Creșterea ratei respiratorii din timpul sarcinii are loc în primele 12 săptămâni de gestație și se datorează stimulării centrilor respiratori de către progesteron. Astfel, survine o scădere a PaCO2 la 30 mmHg. Rezultatul este alcaloza respiratorie, care este compensată metabolic prin reducerea concentrației bicarbonatului seric la aproximativ 20 mEq/L, ceea ce scade capacitatea de tamponare a sângelui la gravide.
Diafragma, țesutul muscular care separă inima și plămânii de stomac, este împinsă din cauza balonării chiar din primul trimestru. De asemenea, progesteronul, unul dintre hormonii importanți în sarcină alături de estrogen, produce modificări la nivelul căilor aeriene, cauzează congestia nazală, iar respirația devine mai accelerată.
În al doilea trimestru, dispneea în sarcină se accentuează pe măsură ce uterul crește. Un alt motiv pentru care respiri greu când ești însărcinată în trimestrul 2 este că inima lucrează suplimentar, pentru a pompa volumul de sânge mărit, transportând astfel oxigen și nutrienți către bebeluș, prin placentă. Se estimează că cel mai greu respiri când ești însărcinată în perioada cuprinsă între săptămâna 28 de sarcină și săptămâna 31.
În trimestrul al treilea, presiunea pusă asupra diafragmei este realizată de capul fătului (care încă nu a coborât spre pelvis). Potrivit datelor oficiale, astfel de probleme respiratorii apar în săptămânile 31-34 de sarcină.
Dispneea în sarcină este destul de comună. Potrivit studiilor, circa 60-70% dintre gravide resimt dificultăți respiratorii în timpul sarcinii. În majoritatea cazurilor, lipsa de aer resimțită este datorată uterului care pune presiune asupra plămânilor, însă există și alte posibile cauze. Lipsa de aer în sarcină poate apărea de la primele săptămâni de sarcină sau începând cu trimestrul al doilea sau al treilea, iar cauzele sunt dintre cele mai variate. Nu este nevoie ca fetusul să fie foarte mare pentru a duce la apariția dificultăților respiratorii.
Dacă suferi de bronșită cronică sau astm, problemele de respirație în sarcină se pot agrava. Medicul specialist poate recomanda un tratament sigur pentru tine și bebeluș.
Femeile care fumează observă că au dificultăți mai mari de respirație în sarcină. Fumatul în sarcină este periculos atât pentru tine, cât și pentru bebeluș, crescând riscurile de probleme ale placentei, de dezvoltare încetinită a fătului, provocând probleme de vedere, auz sau cognitive.
Uneori, problemele de respirație în sarcină pot fi un simptom asociat pentru alte boli, precum cardiomiopatia (o afecțiune a mușchiului cardiac care face ca inima să pompeze mai puțin sânge în corp) sau embolismul pulmonar (când un cheag de sânge se blochează într-o arteră care alimentează plămânii), care se manifestă și prin dureri în piept și tuse.
Pneumonia în sarcină reprezintă o provocare clinică serioasă, ca urmare a efectelor cu potențial agravant pe care le are atât asupra mamei, cât și fătului. Conform statisticelor, pneumonia este principala infecție cu care se confruntă, în mod obișnuit, femeile însărcinate. Spre deosebire de populația generală, pneumonia în sarcină tinde să aibă un curs mai violent, din cauza anumitor modificări asociate stării de graviditate, cum ar fi scăderea toleranței la hipoxie (lipsa de oxigen cauzată de inflamația pulmonară) și modificările mecanicii pulmonare.
Pneumonia definește infecția pulmonară acută, cauzată frecvent de agenți bacterieni, virali sau fungici (mai rar). În sarcină, alterările fiziologice ale sistemului respirator, precum și adaptările sistemului imun, predispun femeia însărcinată la infecții respiratorii cu potențial mai sever, iar în același timp cresc riscul de progresie rapidă către forme complicate de pneumonie în sarcină.
Infecțiile bacteriene sunt cele mai frecvente, cauzate de speciile de Streptococcus pneumoniae, Haemophilus influenzae și, uneori, Mycoplasma pneumoniae.
Pneumonia în sarcină se manifestă în mod similar cu pneumonia întâlnită în cazul populației generale, însă simptomele tind să fie exacerbate de starea de graviditate, respectiv de sistemul imunitar mult mai slab.
Simptomele pot include: tuse persistentă, productivă (spută purulentă) sau neproductivă, în funcție de etiologie; oboseală, dureri musculare și articulare, alterarea stării generale de sănătate.
Diagnosticul de pneumonie în sarcină se bazează pe o combinație între evaluarea clinică și cea imagistică. Radiografia toracică rămâne standardul de aur pentru confirmarea pneumoniei, însă doza de radiații trebuie semnificativ redusă.
Dincolo de faptul că pneumonia în sarcină se prezintă cu simptome exacerbate, mult mai severe decât în rândul populației generale, infecția poate evolua spre complicații grave, care afectează atât femeia însărcinată, cât și fătul.
Printre complicațiile grave se numără:
- Insuficiența respiratorie acută: când un caz de pneumonie în sarcină este de natură virală - infecția cu virus gripal sau SARS-CoV-2. Uneori, femeile însărcinate pot necesita ventilație mecanică din cauza hipoxiei severe.
- Sepsis: pneumonia bacteriană poate progresa către sepsis, cu implicarea mai multor organe și risc crescut de mortalitate materno-fetală.
- Embolism pulmonar: în sarcină, riscul de tromboză este relativ crescut.
Investigații și diagnostic
Pentru a stabili un diagnostic, medicul specialist va face anamneza, adică va întreba pacientul care sunt simptomele. Pentru a stabili un diagnostic corect, îl ajută să cunoască informații despre istoricul medical al pacientului și al familiei sale. Este important să știe dacă pacientul fumează, dacă există în familie cazuri de boli pulmonare sau cardiace, dacă există în familie cazuri de hipertensiune arterială, sau cardiopatie ischemică.
După anamneză, medicul va recomanda o serie de investigații, pentru a confirma diagnosticul și pentru a începe tratamentul. Aceste investigații sunt necesare pentru a evalua severitatea simptomelor și pentru a stabili diagnosticul.
Analize de sânge
Pentru a evalua cauza dispneei, medicul poate recomanda o serie de analize de sânge. Aceste analize pot ajuta la identificarea unor afecțiuni subiacente care afectează funcționarea corectă a sistemului respirator sau al altor sisteme organice implicate în respirație.
Hemograma completă
Hemograma completă este una dintre cele mai comune analize de sânge efectuate pentru a evalua starea generală a pacientului și a detecta posibile infecții sau anomalii hematologice. Dispneea poate fi cauzată de anumite afecțiuni care afectează sângele, cum ar fi anemia sau infecțiile. Hemograma completă măsoară:
- Numărul globulelor roșii: o valoare scăzută poate indica anemie, care poate provoca dispnee din cauza oxigenării insuficiente a țesuturilor.
- Hemoglobina: o scădere a hemoglobinei poate duce la o scădere a capacității de transport al oxigenului în sânge, ceea ce poate provoca dificultăți de respirație.
- Numărul globulelor albe: un număr crescut poate sugera o infecție sau o inflamație, iar în acest caz, infecțiile respiratorii, cum ar fi pneumonia sau bronșita, pot fi cauze ale dispneei.
- Timpul de coagulare: modificările pot indica afecțiuni de coagulare sau tromboză, care pot influența circulația și respirația.
Gasometria arterială
Gasometria arterială este o analiză care măsoară valorile gazelor din sângele arterial, precum oxigenul (O2), dioxidul de carbon (CO2) și pH-ul. Această analiză este utilă pentru a evalua eficiența respirației și pentru a diagnostica afecțiuni respiratorii grave, precum insuficiența respiratorie sau acidoza respiratorie. Valorile tipice pe care le măsoară sunt:
- PaO2 (presiunea parțială a oxigenului): această valoare măsoară cantitatea de oxigen dizolvat în sânge. Scăderea PaO2 poate semnala o problemă cu oxigenarea țesuturilor, cauzată de boli pulmonare obstructive cronice (BPOC), astm, pneumonie sau insuficiență cardiacă.
- PaCO2 (presiunea parțială a dioxidului de carbon): acesta reflectă capacitatea plămânilor de a elimina CO2. Un nivel crescut poate indica o insuficiență respiratorie.
- pH-ul: un pH scăzut sau crescut poate indica un dezechilibru acido-bazic, asociat cu afecțiuni respiratorii sau metabolice care pot cauza dificultăți de respirație.
Teste pentru funcția tiroidiană
Un dezechilibru tiroidian poate contribui la apariția dispneei. În acest caz, analizele de sânge care măsoară nivelurile hormonilor tiroidieni pot fi utile. Acestea includ:
- TSH (hormonul de stimulare tiroidiană): nivelurile crescute de TSH pot indica hipotiroidism, care poate duce la oboseală și dificultăți de respirație, în timp ce nivelurile scăzute pot semnala hipertiroidism, care poate duce la creșterea ritmului cardiac și respirație rapidă.
- T3 și T4 (hormonii tiroidieni): acești hormoni reglează metabolismul și pot influența ritmul cardiac și respirația. Modificările lor pot afecta direct modul în care corpul utilizează oxigenul și produce energie.
Probe de funcție hepatică și renală
Afecțiunile hepatice și renale pot influența indirect capacitatea organismului de a respira eficient, mai ales atunci când fluidul se acumulează în organism, provocând edem pulmonar sau alte complicații. Analizele care pot ajuta la identificarea acestor afecțiuni includ:
- Creșterea nivelurilor transaminazelor (AST, ALT): aceste enzime hepatice pot indica o boală hepatică acută sau cronică, care poate duce la acumularea de fluide în corp, inclusiv în plămâni.
- Creatinina și ureea serică: acestea măsoară funcția renală. Insuficiența renală poate duce la acumularea de toxine în sânge, care pot agrava simptomele de dispnee, în special în cazurile de insuficiență cardiacă congestivă.
BNP (Peptidul natriuretic tip B)
BNP este un marker folosit pentru a evalua insuficiența cardiacă. În cazurile de insuficiență cardiacă, cantități mari de BNP sunt eliberate în sânge pentru a încerca să compenseze funcționarea defectuoasă a inimii. Un nivel crescut al BNP poate sugera:
- Insuficiența cardiacă congestivă: aceasta poate cauza acumularea de lichid în plămâni (edem pulmonar) și dificultăți de respirație.
- Probleme legate de inimă sau plămâni: nivelurile ridicate de BNP sunt un indicator important pentru a evalua severitatea insuficienței cardiace și pentru a distinge între dispneea cauzată de afecțiuni respiratorii sau cardiace.
D-dimerul
D-dimerul este un produs de degradare a fibrinei, care este eliberat atunci când există formarea și descompunerea cheagurilor de sânge. Un nivel crescut de D-dimer poate indica:
- Embolia pulmonară: acesta este un diagnostic serios care se poate manifesta prin dificultăți de respirație bruște. Un nivel ridicat de D-dimer sugerează prezența unui cheag de sânge care s-a desprins și a ajuns în plămâni, blocând circulația sanguină.
Teste pentru infecții (PCR, VSH, cultură microbiologică)
Dacă dispneea este cauzată de o infecție respiratorie, testele de sânge care măsoară inflamația și prezența agenților patogeni pot fi utile:
- Proteina C reactivă (CRP): un nivel crescut al CRP sugerează un proces inflamator în organism, cum ar fi o infecție bacteriană sau virală, care poate cauza dispnee.
- Viteza de sedimentare a hematiilor (VSH): De asemenea, un marker de inflamație, care poate indica o infecție sau o boală inflamatorie mai veche de 3-4 zile.
- Cultura microbiologică: dacă există suspiciunea unei infecții respiratorii, precum pneumonia, se poate recolta o probă de spută sau sânge pentru identificarea agentului patogen.
Investigații imagistice și funcționale
Electrocardiograma (ECG)
Electrocardiograma (ECG) este un test esențial în evaluarea funcției cardiace și poate juca un rol crucial în investigarea cauzelor dispneei (dificultăți de respirație). Disfuncțiile cardiace sunt frecvent implicate în apariția dispneei, iar un ECG poate ajuta la identificarea unor afecțiuni cardiace care pot fi responsabile de acest simptom. În plus, ECG-ul este un instrument rapid, non-invaziv și eficient pentru a oferi informații despre ritmul și funcționarea inimii. Electrocardiograma (ECG) este necesară pentru ca medicul să evalueze o eventuală ischemie miocardică.
Un medic va analiza mai multe aspecte ale ECG-ului pentru a evalua posibilele cauze cardiace ale dispneei. Printre acestea se numără:
- Ritmul cardiac: se va evalua dacă ritmul este regulat sau neregulat. Un ritm neregulat poate indica o aritmie, care poate contribui la dispnee. De exemplu, fibrilația atrială poate duce la o frecvență cardiacă rapidă și neregulată, care afectează eficiența pompei cardiace.
- Frecvența cardiacă: frecvența prea mare (tahicardie) sau prea mică (bradicardie) poate fi semnul unei afecțiuni cardiace care cauzează insuficiență circulatorie și dificultăți de respirație.
- Modificări ale segmentului ST: modificările segmentului ST pot semnala ischemie sau infarct miocardic. O depresie a segmentului ST poate indica o ischemie miocardică, iar o ridicare a segmentului ST poate fi semnul unui infarct miocardic acut. Aceste condiții pot duce la dispnee din cauza scăderii capacității inimii de a pompa sânge eficient.
- Unda Q: o undă Q mare poate fi un semn de infarct miocardic vechi, ceea ce poate duce la insuficiență cardiacă cronică și dificultăți de respirație.
- Intervalul PR și complexul QRS: prelungirea intervalului PR sau lărgirea complexului QRS poate indica un bloc cardiac sau alte anomalii de conducere electrică, care pot afecta eficiența bătăilor inimii și pot contribui la dificultăți de respirație.
- Semne de hipertrofie: creșterea amplitudinii undelor și a duratei complexului QRS poate sugera o hipertrofie ventriculară, care poate duce la insuficiență cardiacă și la dificultăți de respirație (hipertrofia în anumite limite este normală la sportivii de performanță).
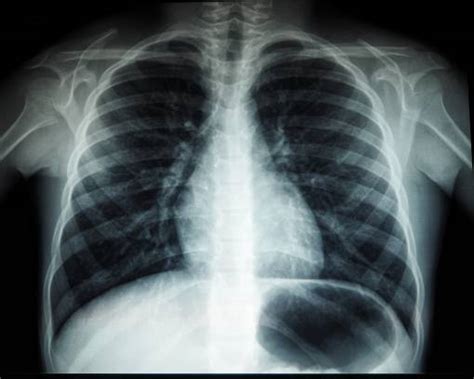
Radiografie pulmonară
Radiografia pulmonară este o investigație recomandată tuturor pacienților care acuză simptomul de dispnee. Această investigație este foarte frecventă pentru că permite vizualizarea inimii, plămânilor, căilor respiratorii, identificarea lichidului la plămâni.
Pulsoximetrie
Pulsoximetria ajută la determinarea severității dispneei.
Soluții și prevenție
Schema de tratament pentru pneumonie în sarcină presupune administrarea de antibiotice care au profil de siguranță în sarcină, în cazul pneumoniilor bacteriene. Spre exemplu, penicilinele, cefalosporinele și macrolidele sunt considerate sigure.
Pentru a reduce riscul de pneumonie în sarcină, strategiile se concentrează pe reducerea riscului de expunere la agenți patogeni și întărirea imunității.
- Vaccinarea: vaccinarea antigripală reduce riscul de pneumonie în sarcină. Se recomandă să fie făcută de către toate femeile însărcinate sau care își planifică sarcina în perioada în care apare sezonul gripal. Vaccinul antigripal se poate administra în orice trimestru de sarcină și este sigur.
- Igiena riguroasă și evitarea expunerii la agenți patogeni: spălarea frecventă a mâinilor, dar și dezinfectarea acestora, evitarea locurilor aglomerate și a contactului cu persoane care fie sunt bolnave, fie prezintă semne de infecție, mai ales în sezonul rece.
- Adoptarea unei diete bogate în vitamine, minerale, proteine, pentru a întări imunitatea.
Este cunoscut faptul că în sarcină sistemul imunitar este mai slăbit, iar din acest motiv riscul de pneumonie în sarcină este mai mare.
Evaluarea și monitorizarea, în special dacă există și factori de risc (patologii pulmonare sau diabet, HIV/SIDA), pentru semne precoce de infecție respiratorie.
Dispneea poate fi prevenită, dar numai dacă factorul care declanșează simptomul este cunoscut. Există o serie de măsuri care ar putea preveni instalarea simptomului:
- renunțarea la fumat;
- protejarea împotriva fumatului pasiv;
- evitarea factorilor poluanți;
- evitarea temperaturilor extreme (prea mari sau prea mici);
- exerciții fizice regulate;
- menținerea greutății normale;
- adoptarea unei diete echilibrate și sănătoase.
Ai grijă la postura ta și susține burtica, astfel încât să lași cât mai mult spațiu pentru diafragmă. O centură care să susțină burtica te va ajuta mult. La fel, și exercițiile de respirație și practicarea yoga.
Ia dese pauze. Nu te suprasolicita, ascultă-ți și respectă-ți corpul care muncește din greu să aducă pe lume o nouă viață. Oferă-i odihnă în schimb!
Senzația de lipsă de aer, sau respirație îngreunată (dispnee) este foarte greu de suportat, pentru că cel mai adesea este însoțită de atacuri de panică.
În cazul femeilor însărcinate, dificultatea respirației poate fi și un simptom al anemiei.
În timpul sarcinii, nivelul de progesteron este ridicat și poate încetini procesele intestinale, ducând la constipație. Pentru a preveni sau a scăpa de constipație trebuie să bei multă apă, să mănânci zilnic fructe și legume proaspete și să incluzi în dieta ta alimente bogate în fibre.
Dacă dispneea în sarcină este însoțită de simptome precum degete sau buze vineții, palpitații, durere când respiri, șuierat, vorbește cu medicul tău, pentru a evita orice suspiciune de boală și a efectua investigații suplimentare.
În timpul sarcinii, s-ar putea să constați că orice efort fizic este prea mare și că îți poate cauza greutate în respirație. Aceasta se datorează faptului că fătul, aflat în continuă creștere, apasă pe diafragmă, împiedicându-te să respiri profund. În acest caz, oprește-te din treabă și respiră încet ca să tragi în piept cantitatea necesară de oxigen.
Sforăitul în timpul sarcinii este un fenomen foarte obișnuit, care afectează adesea femeile în al doilea și al treilea trimestru de sarcină. Acesta apare ca urmare a modificărilor hormonale care induc o îngroșare a mucoaselor nazale și a gâtului, provocând astfel obstrucții în căile respiratorii și, implicit, sforăitul. Dincolo de disconfortul pe care îl poate crea pentru gravida și pentru partener, sforăitul în sarcină poate fi un semn al unor probleme de sănătate mai grave, cum ar fi sindromul de apnee în somn. Această afecțiune, caracterizată prin oprirea și reluarea respirației în timpul somnului, poate avea implicații serioase pentru sănătatea atât a mamei, cât și a copilului.
Femeile însărcinate care suferă de apnee în somn au un risc mai mare de a dezvolta complicații precum preeclampsia și diabetul gestațional. Sforăitul cronic poate duce la somn întrerupt, care la rândul său poate genera oboseală cronică, probleme de concentrare și chiar depresie. Este un aspect important pe care să îl iei în calcul, având în vedere că modificările hormonale le predispune oricum, pe gravide și pe lauze, unui risc crescut de depresie. În acest context, diagnosticul și tratamentul sforăitului în sarcină devin esențiale.
Femeile însărcinate care sforăie ar trebui să discute despre această problemă cu medicul lor obstetrician pentru a exclude orice posibile probleme de sănătate și a primi tratamentul adecvat.
În timpul sarcinii, creșterea în greutate este un fenomen normal și inevitabil. Aproximativ 25-30% dintre femeile gravide încep să sforăie din cauza creșterii în greutate. De asemenea, sarcina este însoțită de fluctuații hormonale semnificative. În special, progesteronul, un hormon care crește în timpul sarcinii, poate relaxa mușchii gâtului și ai limbii. În plus, în timpul sarcinii, corpul produce mai mult sânge, ceea ce poate duce la congestia membranelor mucoase ale nasului și gâtului.
Sarcina crește riscul de apariție a apneei obstructive în somn, cea mai comună formă de apnee. Cercetările arată că între 3% și 27% dintre femeile însărcinate pot dezvolta apnee obstructivă în somn, comparativ cu doar 0,7% - 6,5% dintre femeile neînsărcinate. Una dintre afecțiunile pe care le poate semnala este apneea de somn, o problemă în care respirația se oprește temporar în timpul somnului. Acest lucru poate duce la scăderea nivelului de oxigen din organism, creând un mediu de stres pentru făt.
Sforăitul în sarcină poate de asemenea crește riscul de hipertensiune gestațională și preeclampsie, două afecțiuni care pot avea consecințe grave atât pentru mamă, cât și pentru făt. O altă afecțiune care poate fi legată de sforăitul în sarcină este diabetul gestațional, care poate afecta sănătatea mamei și a fătului dacă nu este controlat corespunzător. În plus, sforăitul poate crește riscul de intervenții chirurgicale, cum ar fi cezariana.
Dormitul pe o parte, în special pe partea stângă, poate ajuta la reducerea sforăitului și la îmbunătățirea circulației sângelui către făt. Modificările stilului de viață pot fi, de asemenea, eficiente în prevenirea sforăitului în timpul sarcinii. În unele cazuri, utilizarea dispozitivelor antisforăit poate fi benefică. Acestea includ benzi nazale sau dispozitive mandibulare speciale care pot ajuta la reducerea sforăitului.
Dincolo de faptul că oricum nu sunt recomandate în timpul sarcinii, consumul de alcool și fumatul pot afecta calitatea somnului și pot agrava problema sforăitului în sarcină. Pentru sănătatea ta și a bebelușului tău, este indicat să renunți la aceste obiceiuri în timpul sarcinii.
Încearcă să dormi în timpul zilei doar dacă este necesar, de preferat mai devreme și nu mai mult de 30 de minute. Poți afla mai multe recomandări utile privind gestionarea sforăitului în sarcină de la farmaciștii Dr. Max.
Dacă sforăitul persistă sau se agravează, consultarea unui specialist este cea mai bună opțiune.
Sfaturi de sănătate în timpul sarcinii: Tratarea dificultăților de respirație în timpul sarcinii
Important de reținut! Informațiile din acest articol nu înlocuiesc consultația din cabinetul medical. De asemenea, tratamentul medicamentos este prezentat cu caracter strict informativ. Tratamentele medicamentoase pot fi urmate numai la recomandarea unui medic specialist. Manifestările unor probleme medicale diferă de la pacient la pacient.
tags: #probleme #cu #respiratia #in #sarcina
