O sarcină cu risc crescut poate fi un eveniment stresant atât înainte, în timpul, cât și după naștere. Dacă ai o sarcină cu risc crescut, atât tu, cât și copilul tău veți avea nevoie de monitorizare și îngrijire specială de-a lungul sarcinii. Riscurile pentru sarcină sunt cuantificate prin pachetul de analize necesar în preconceptie sau în sarcină, dar și prin istoricul tău obstetrical și medical. Foarte important este ca atunci când mergi la medic, să îi spui despre afecțiunile tale chiar de la prima vizită. De exemplu, dacă ești hipertensivă, va trebui să îi spui din prima că urmezi tratament. Alegerea unui medic empatic, cu care să te simți confortabil, este esențială. Comunicați-i orice îngrijorare sau stare care vă neliniștește și adresați-i orice întrebare pe care o aveți legată de sarcină.
Sarcina cu risc crescut este acea sarcină în care anumite afecțiuni patologice expun mama, fătul sau pe amândoi unor riscuri de complicații care depășesc riscurile obișnuite ce pot apărea în timpul sarcinii, la naștere sau după. O sarcină poate fi considerată cu risc crescut din mai multe motive, acestea putând fi împărțite în mai multe categorii: cauze materne și fetale.
Factori de risc materni
Printre factorii materni putem enumera:
- Vârsta înaintată a mamei (> 40 ani) sau vârsta foarte tânără (< 15 ani).
- Excesul ponderal sau obezitatea. Obezitatea este o problemă metabolică și cel mai grav este că pacienta nu conștientizează problema, nu doar din punct de vedere al sarcinii, ci la nivel general. De exemplu, în caz de obezitate, inima va avea o disfuncție, un vas de sânge poate avea o disfuncție. În același timp, o pacientă obeză, cu sarcină, va avea întotdeauna un risc de tromboză venoasă, mult mai ridicat decât în cazul unei paciente normoponderale.
- Istoricul unor complicații la sarcinile anterioare (deces intrauterin, avort, naștere prematură, restricție de creștere intrauterină, macrosomie fetală, preeclampsie-eclampsie).
- Hipertensiunea arterială.
- Incompatibilitatea Rh. Probleme nu sunt nici dacă amândoi partenerii sunt cu Rh negativ. În cazul în care există incompatibilitate de Rh, respectiv femeia cu Rh negativ, bărbatul cu Rh pozitiv, sarcina va avea de suferit.
- Marea multiparitate.
- Diabetul gestațional.
- Hemoragiile în trimestrul 3 sau la naștere.
- Infecțiile (urinare, stări febrile prelungite).
- Urgențele chirurgicale (apendicita acută, colecistita acută).
- Sarcina prelungită cronologic.
- Bolile cronice preexistente sarcinii (lupus eritematos sistemic, astm, TBC, anemii congenitale, hepatite cronice, boli cardiace, cancerul de sân sau col uterin, limfoame, infecția HIV, boala Crohn, colita ulcerativă).
- Patologia uterină (fibroame, malformații uterine).
- Istoricul familial sugestiv.
- Fumatul este un alt risc pentru sarcină, iar recomandarea specialistului este fermă: țigările vor fi întrerupte, nu reduse.
- Consumul de alcool este interzis în totalitate pe perioada sarcinii.
- Consumul de cafea, deși pare mai relaxat, medicul subliniază că aceasta este cel mai puternic antioxidant, recomandând limitarea la două cești pe zi.
Repercusiunile economice ale pandemiei Covid-19 creează noi obstacole uriașe pentru tinerii care încearcă să găsească locuri de muncă de calitate. Pericolul de exploatare este foarte real. Este timpul să numim stagiile neplătite pe numele lor real: o formă de exploatare prin muncă și o încălcare a drepturilor tinerilor. Până în 2030, putem reduce șomajul în rândul tinerilor din Europa cu cel puțin 50%! Garanția pentru tineret, promovată de socialiști și democrați după ultima criză economică, a ajutat mai mult de 10 milioane de tineri să își găsească un loc de muncă. Acum trebuie să ne intensificăm eforturile - cu investiții pentru a crea locuri de muncă de calitate și cu interzicerea stagiilor neplătite, care exploatează tinerii și le încalcă drepturile.
Factori de risc fetali
Fătul poate fi afectat în viața intrauterină în cazul în care gravida contractează unele infecții (rubeolă, varicelă). Fătul poate fi considerat expus unui risc crescut atunci când screening-ul din trimestrul 1 și/sau 2 decelează anomalii sugestive pentru boli genetice sau malformații (cardiace, renale, digestive, etc.). Pentru stabilirea diagnosticului se impun investigații speciale (biopsia de vilozități coriale, amniocenteza).
Chiar și în cazul gravidelor foarte tinere, nu doar în cazul femeilor de peste 35 de ani, poate exista riscul de anomalii genetice la făt. Astfel, există riscuri genetice cum sunt sindromul Down sau Trisomia 18, 21.
Monitorizarea sarcinii cu risc crescut
Spre deosebire de gravidele sănătoase cu feți sănătoși, care pot fi supravegheate pe parcursul sarcinii de medicul de familie și de moașe, gravidele cu risc crescut trebuie urmărite de un obstetrician specializat în acest domeniu, care la nevoie va organiza un consult interdisciplinar (neonatolog, chirurg pediatru, specialist în medicină internă, hematolog, anestezist, etc.) pentru a decide cea mai bună conduită în sarcină și la naștere. Frecvența vizitelor și investigațiile recomandate sunt dictate de evoluția gravidei și a fătului.
Dacă ai o sarcină cu risc crescut, medicul îți va recomanda, în plus față de îngrijirea de rutină, o serie de teste și investigații:
- Ecografia țintită sau specializată: Un tip special de ecografie indicat atunci când medicul obstetrician suspectează o anumită problemă, cum ar fi dezvoltarea anormală a copilului.
- Biopsia de vilozități coriale: Se efectuează în mod normal în trimestrul 1 de sarcină, între săptămânile 10-12, și este un test invaziv care presupune recoltarea unui fragment din placentă, având un risc mic de avort.
- Amniocenteza: Poate fi folosită pentru identificarea atât a anomaliilor cromozomiale, cât și a defectelor de tub neural, cum ar fi spina bifida.
- Cordocenteza (PUBS): Un test invaziv de înaltă finețe prin care se puncționează vasele de la nivelul cordonului ombilical.
- Măsurarea lungimii colului uterin: Medicul obstetrician va face măsurători ecografice ale lungimii colului uterin pentru a determina dacă există vreun risc de naștere prematură.
- Teste de laborator: Fibronectina fetală este o proteină care acționează ca un „lipici” în sarcină.
- Profilul biofizic: Un test prenatal folosit pentru a verifica starea de sănătate a copilului, combinând monitorizarea bătăilor cordului fetal (testul non-stres) cu ecografia fetală.
Dincolo de toate aceste riscuri, recomandarea specialiștilor este de a avea o viață obișnuită în sarcină, fără excese și cu activitate fizică ponderată. Puteți practica mersul pe bicicletă, înotul sau mersul pe jos pe toată perioada celor 9 luni, atunci când nu există contraindicații. Pe lângă toate aceste recomandări, pentru a evita orice fel de risc, adresați-vă cât mai repede medicului, atunci când nu vă simțiți bine sau dacă apar situații speciale.
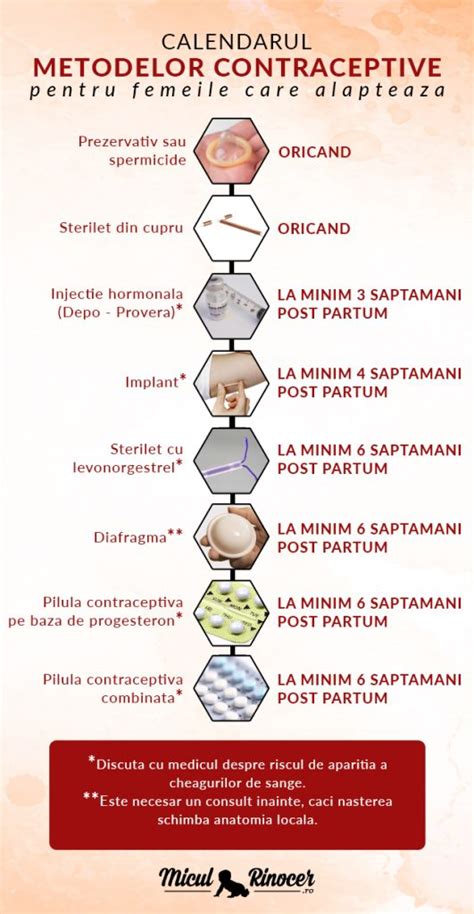
Metode de contracepție
Contracepția este metoda prin care este prevenită apariția unei sarcini. Femeile pot alege dintr-o multitudine de metode contraceptive, unele fiind mai eficiente decât altele. Alegerea metodei potrivite depinde de starea de sănătate, de dorința de a avea copii în viitor și de nevoia de a preveni infecțiile cu transmitere sexuală. Medicul ginecolog sau un medic cu o competență în planificare familială te pot sfătui astfel încât să alegi metoda care este cea mai potrivită în cazul tău.
Nu există o „cea mai bună” metodă contraceptivă pentru toate femeile. Metoda contraceptivă care este cea mai adecvată în cazul tău și al partenerului tău depinde de multe aspecte și se poate schimba de-a lungul timpului. Alegerea unei anumite metode contraceptive implică cunoașterea variantelor disponibile și luarea în calcul a propriilor nevoi și preferințe.
Tipuri de metode contraceptive
Există mai multe tipuri diferite de metode contraceptive, clasificate în funcție de eficacitatea lor în prevenirea sarcinii:
- Sterilizarea feminină și masculină: O metodă de contracepție permanentă, indicată atunci când persoana nu își mai dorește deloc copii.
- Contraceptive reversibile cu acțiune îndelungată: Dispozitive intrauterine (DIU), implanturi hormonale. Acestea sunt montate de medicul ginecolog și acționează pe o perioadă lungă de timp (3-10 ani).
- Metode hormonale cu acțiune scurtă: Pilula, mini-pilula, plasturele, injecțiile, inelul vaginal. Se administrează zilnic, la fiecare 3 săptămâni sau 3 luni.
- Metode de barieră: Prezervative, diafragmă, capacul vaginal, buretele. Trebuie folosite de fiecare dată când ai contact sexual.
- Metode naturale: Se evită activitatea sexuală în zilele fertile ale ciclului menstrual.
Contraceptive de barieră
Concepute pentru a preveni intrarea spermatozoizilor în uter, metodele de barieră se îndepărtează odată folosite și pot fi o opțiune pentru femeile care nu pot utiliza metode contraceptive hormonale.
- Prezervativul masculin: Singura metodă de contracepție care oferă dublă protecție ambilor parteneri, prevenind atât sarcina nedorită, cât și infecțiile cu transmitere sexuală.
- Prezervativul feminin: Oferă protecție împotriva sarcinii nedorite și a infecțiilor cu transmitere sexuală.
- Diafragma: O calotă flexibilă care se introduce în vagin înainte de actul sexual.
- Capacul cervical/vaginal: Similar cu diafragma, dar mai mic și mai rigid, se așază peste colul uterin.
- Buretele contraceptiv: Un burete moale îmbibat cu spermicid care se introduce în vagin.
- Spermicidele: Geluri, creme, spray-uri, ovule sau supozitoare ce conțin substanțe chimice care distrug spermatozoizii. Eficacitatea lor utilizate singure este foarte scăzută.
Contraceptive hormonale
Metodele contraceptive hormonale folosesc hormoni pentru a împiedica ovulația și a preveni apariția sarcinii.
- Anticoncepționalele orale (pilula combinată și mini-pilula): Pastile care conțin hormoni sintetici.
- Injecții contraceptive: Se administrează intramuscular la fiecare 3 luni.
- Implanturi contraceptive subdermice: O tijă mică inserată sub piele, eliberând hormoni pe o perioadă de 3 ani.
- Plasturele contraceptiv: Se aplică pe piele o dată pe săptămână, timp de 3 săptămâni.
- Inelul vaginal: Un inel mic din plastic transparent care se plasează în vagin, eliberând hormoni.
- Dispozitiv intrauterin (DIU): Introduce în uter, împiedică fixarea ovulului fecundat. Există DIU cu eliberare de progestativ și DIU de cupru. DIU de cupru nu conține hormoni, ci are un înveliș de cupru pe corpul său. Cuprul are efect spermicid, împiedicând spermatozoizii să se deplaseze și să fertilizeze ovulul.
Contracepția cu sterilet (dispozitiv intrauterin - DIU) prezintă numeroase avantaje pentru femeile care doresc o metodă contraceptivă eficientă și convenabilă. Steriletul este una dintre cele mai eficiente metode contraceptive disponibile. Majoritatea tipurilor de sterilet pot fi eficiente timp de câțiva ani (3 până la 10 ani), în funcție de tipul de DIU utilizat. Steriletul poate fi îndepărtat în orice moment de către medic, iar fertilitatea se recuperează rapid după îndepărtare. Steriletul de cupru nu conține hormoni, astfel că nu afectează echilibrul hormonal al utilizatoarei. După inserție, steriletul rămâne în cavitatea uterină și nu este vizibil din exterior.
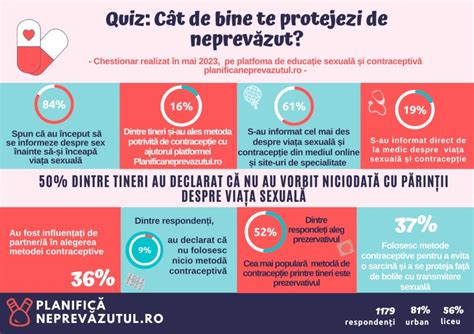
Riscurile asociate cu utilizarea unui furtun necorespunzător sunt semnificative. Un furtun de apă folosit pentru aer comprimat poate exploda, provocând răniri grave sau daune materiale. Furtunurile de aer comprimat sunt special ranforsate și fabricate din materiale capabile să gestioneze presiunile și temperaturile specifice acestui mediu.
Furtunul spirala aer comprimat este un tip de furtun pneumatic care are o formă elicoidală, asemănătoare unui arc sau spirale. Această formă îi permite să se extindă pe o lungime considerabilă în timpul utilizării și să revină automat la o formă compactă după utilizare. Principalul avantaj al furtunurilor spiralate este depozitarea ușoară și reducerea dezordinii în spațiul de lucru, minimizând riscul de împiedicare.
Contracepția cu Steriletul Sferic Ballerine | Dr. Diana Mihai Explică
Smartphone-ul este astăzi un accesoriu nelipsit din buzunar. Notificările acționează ca un magnet invizibil care, și când încercăm să ne deconectăm, ne readuce în mediul digital. Pentru adolescenții care s-au născut în lumea profund digitalizată, această conectare constantă are efecte încă greu de măsurat. Cu toate că nu mai par noutăți, rețelele sociale ca fenomen au o existență tânără, de 15-20 de ani. În termeni evolutivi-culturali, perioada e prea scurtă pentru a permite un tablou complet al efectelor tehnologiei asupra sănătății mintale pe termen lung. Tinerii se adaptează rapid la noi tehnologii, funcții și tendințe, ceea ce face ca afectele psihologice să sufere modificări înainte de a fi studiate riguros. Faptul că omenirea nu s-a mai confruntat cu o situație similară, în care interacțiunile sociale să fie într-atât de mediatizate digital, de constante și de globalizate în același timp. Cercetătorii nu au material pentru a compara cu experiențe trecute care au marcat istoria (apariția televizorului, telefoniei etc), deoarece intensitatea fenomenului e fără precedent. Impactul asupra sănătății mintale nu are cum să fie uniform, ci depinde de tipul de platformă socială folosit, de durata și scopul utilizării, personalitatea adolescentului, mediul social în care se dezvoltă și suportul familial. Rețelele sociale sunt construite pentru a capta atenția și a favoriza „obișnuința” (avem 3 minute libere, scoatem repede telefonul să verificăm dacă e ceva nou). Algoritmii prioritizează conținutul care provoacă emoții puternice, ceea ce face mai greu să „pleci de acolo” în mod voluntar. Școala, activitățile extracurriculare, comunicarea cu prietenii și chiar unele servicii importante sunt acum cumva mediate digital. Pe fondul îngrijorării cauzate de creșterea extrem de rapidă a utilizării rețelelor sociale de către adolescenți, Agenția Națională de Securitate Sanitară din Franța a efectuat o amplă evaluare științifică. Realizată cu sprijinul mai multor experți, evaluarea aprofundează riscurile pentru sănătatea mintală a tinerilor asociată folosirii intense a rețelelor. De curând, Adunarea Națională a Franței a aprobat un proiect de lege ce vizează interzicerea accesului pe rețelele sociale copiilor sub 15 ani. Printre altele, aceste cifre au determinat ANSES să întreprindă o expertiză fără precedent pentru a clarifica potențialele efecte ale utilizării rețelelor sociale asupra sănătății adolescenților. Scopul acestei acțiuni a fost motivat de necesitatea de a informa corect părțile interesate, mai ales autoritățile publice în puterea cărora stă adoptarea măsurilor potrivite. O altă noutate în evaluarea efectelor rețelelor asupra sănătății rezidă din faptul că s-a trecut dincolo de standardul - cât timp petrec adolescenții pe social media? Mergând mai departe, în cadrul evaluării au fost luate în calcul și ce fac ei concret pe rețele, care sunt motivațiile lor și gradul de implicare emoțională. Modelul de business al rețelelor sociale își propune să maximizeze timpul petrecut de utilizatori pe acestea în scopuri comerciale. Pentru a-și atinge obiectivele de afaceri, companiile din spatele social media implementează strategii de captare a atenției, concepute pentru a menține utilizatorii implicați cât mai mult timp posibil. Strategiilor lor se bazează pe stimulente puternice: interfețe manipulative și algoritmi care oferă conținut ultra-personalizat. De ce este de interes situația din Franța pentru țara noastră? În era digitală, granițele geografice s-au dizolvat, iar vulnerabilitățile adolescenților în fața ecranelor sunt universal valabile. Provocările legate de sănătatea mintală, nevoia de validare și fenomenul cercului vicios generat de conținutul ultra-personalizat nu sunt probleme locale.
Se estimează că între 4,1 și 7,3 milioane de lucrători sunt expuși la azbest. Grupul S&D crede cu tărie că nu trebuie pierdut timpul și nu trebuie cruțat niciun efort pentru a limita expunerea lucrătorilor la această substanță extrem de periculoasă - principala cauză a cancerelor legate de muncă în Europa. În septembrie 2022, Comisia Europeană a propus revizuirea directivei din 2009 concepute pentru a proteja lucrătorii de riscurile legate de azbest. Propunerea sa nu a fost pe măsura așteptărilor noastre. Am solicitat o revizuire riguroasă a legislației privind azbestul pentru a asigura o protecție adecvată împotriva cancerelor legate de muncă. Acest lucru necesită limite de expunere mult mai stricte, stabilite la 1.000 de fibre pe m3, așa cum am solicitat în rezoluția Parlamentului adoptată în octombrie 2021. Limita propusă de Comisie - și acceptată până acum de statele membre ale UE - este de zece ori mai mare, deci ambiția lor este de zece ori mai mică.
80 de milioane de europeni nu au locuințe accesibile. În fiecare zi, numărul persoanelor care se luptă să își plătească chiria sau facturile la energie pentru încălzirea locuinței crește. Din ce în ce mai mult, grupurile cu venituri medii sunt, de asemenea, afectate de o criză a locuințelor care s-a agravat grav în timpul crizei Covid-19. Criza generalizată a locuințelor este, de asemenea, un eșec al pieței. Locuințele au devenit un obiect al speculațiilor. În același timp, "efectul Airbnb" accelerează spirala prețurilor chiriilor și a gentrificării până la un nivel la care rezidenții locali nu își mai pot găsi și permite o locuință. Trebuie să ne asigurăm că există o piață bine reglementată, capabilă să ofere tuturor locuințe la prețuri accesibile. Rezolvarea crizei locuințelor va deveni un test pentru solidaritatea și coeziunea societății noastre. A nu lăsa pe nimeni în urmă înseamnă, în primul rând, a pune un acoperiș deasupra capului tuturor. Propunem o serie de politici progresiste, cum ar fi măsuri de control al prețurilor chiriilor, excluderea cheltuielilor sociale din politicile fiscale, norme pentru serviciile de ospitalitate pentru a evita "turisticizarea", revizuirea ratei de supraîncărcare a costurilor locuințelor, includerea criteriilor de durabilitate a locuințelor și sprijinirea economiei circulare. Politica publică în domeniul locuințelor ar trebui să fie exclusă din normele privind concurența și ajutoarele de stat. Solicităm ca accesibilitatea locuințelor să fie inclusă în semestrul european și ca planurile naționale privind locuințele accesibile să fie incluse în programele naționale de reformă.
tags: #riscurile #unei #sarcini #concepute #cu #spirala
