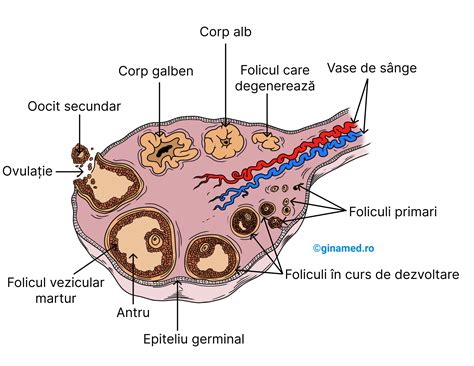
Pentru a înțelege de ce fertilizarea in vitro (FIV) este deseori necesară pentru obținerea unei sarcini în cazul blocajului trompelor uterine, trebuie mai întâi să cunoaștem rolul crucial pe care aceste structuri îl joacă în procesul de concepție. Trompele uterine conectează ovarele cu uterul și permit ovulului să ajungă în locul unde poate fi întâlnit și fecundat de spermatozoizi. Fecundarea poate avea loc în regiunea externă a trompei uterine. Dacă o trompă uterină este blocată, atunci spermatozoizii nu mai pot ajunge la ovul și acesta nu mai poate fi fecundat. În cazul în care o trompă uterină este blocată, fecundarea ovulului nu se mai realizează.
Blocarea trompelor uterine este una dintre cauzele frecvente ale infertilității și poate apărea în urma unor afecțiuni precum: boala inflamatorie pelvină (cauzată de infecții precum chlamydia sau gonoreea), endometrioza, intervențiile chirurgicale anterioare sau o sarcină ectopică. Trompele uterine blocate reprezintă o cauză a infertilității feminine. Trompele uterine înfundate nu prezintă întotdeauna simptome. Multe femei nu realizează că au așa ceva până în clipa în care nu reușesc să rămână însărcinate. Pe de altă parte, trebuie spus că sunt unele afecțiuni care au drept consecință blocarea trompelor. În mod concret, trompele uterine sunt blocate de țesuturi cicatriciale sau de aderențe pelvine. În cele mai multe cazuri de infertilitate, problema o reprezintă trompele uterine, fiindcă în acel spațiu este fecundat ovulul. Dacă sunt blocate ambele trompe uterine, pentru obținerea unei sarcini este nevoie de tratament de specialitate.
În cazul în care trompele sunt parțial blocate, se poate obține totuși o sarcină, numai că, în astfel de situații, crește riscul de sarcină extrauterină. Explicația este foarte simplă, dacă trompa uterină este parțial blocată este mai dificil pentru ovulul fecundat să-și continue drumul către uter, pentru a avea loc implantarea. Tocmai de aceea, medicul specialist recomandă procedura de fertilizare in vitro dacă femeia își dorește copii. Fertilizarea in vitro ocolește complet trompele, eliminând riscul de sarcină extrauterină, deoarece embrionii sunt transferați direct în uter.
Fertilizarea in Vitro (FIV): O Soluție Eficientă
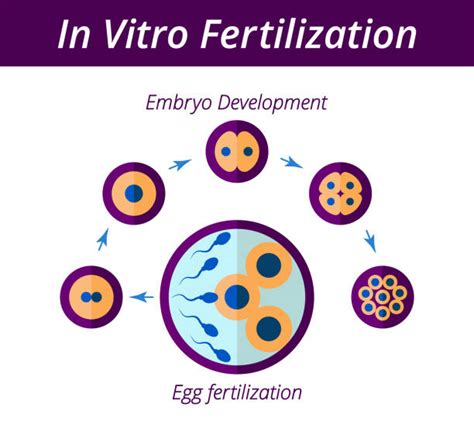
Procedura de FIV a fost concepută pentru a sprijini cuplurile care nu puteau concepe pe cale naturală un copil, din cauza afectării ireversibile a trompelor uterine ale partenerei. Fertilizarea in vitro (FIV) este cea mai eficientă formă de tehnologie de reproducere asistată. Inglobează o serie complexă de proceduri utilizate pentru a ajuta cuplurile infertile să obțină o sarcină sau în anumite situații pentru a preveni transmiterea unor boli genetice. Spre deosebire de inseminarea artificială, o altă procedură de reproducere asistată mai simplă, dar și mai riscantă, în care sperma este plasată în uter, iar concepția se întâmplă altfel în mod normal, FIV presupune combinarea ovocitelor și a spermei în afara corpului, într-un laborator. Odată ce se formează unul sau mai mulți embrioni, aceștia sunt apoi plasați în uter. FIV este o procedură mult mai complexă și mai costisitoare decât inseminarea artificială.
Fertilizarea in vitro este o procedură concepută pentru a trata infertilitatea și a evita transmiterea anumitor afecțiuni genetice grave, cu scopul de a produce o sarcină sănătoasă. Procedura se poate efectua folosind propriile ovocite și sperma partenerului sau în cazuri particulare poate implica atât ovocite, cât și spermatozoizi de la donatori. Practic, constă în fertilizarea artificială, în condiții de laborator, a ovocitelor. Acestea sunt prelevate în anestezie prin aspirație din ovare și apoi fertilizate cu spermatozoizii recoltați de la partener sau donați de un donator anonim într-un laborator. Odată produs procesul de fertilizare, în curs de câteva zile se va obține un număr de embrioni. Dintre aceștia se va alege unul sau mai mulți, care sunt transferați în uter, cu scopul de a obține sarcina. Restul embrionilor se pot crioconserva pentru o utilizare ulterioară. În prezent, din mai multe considerente, se preferă transferul unui singur embrion. Un ciclu complet de FIV durează aproximativ trei săptămâni. Uneori, acești pași sunt împărțiți în diferite etape, iar procesul poate dura mai mult.
Fertilizarea in vitro se recomandă cuplurilor în care partenera are trompele uterine (tuburi falopiene) absente sau blocate, deseori medicul poate recomanda scoaterea trompelor blocate, acestea având un efect nefast asupra implantării embrionilor; infertilitatea severă masculină - numărul de spermatozoizi sau motilitatea spermatozoizilor este scăzută sau sperma trebuie extrasă chirurgical din testicule; în care partenera are o vârsta reproductivă avansată, deoarece timpul de concepție este esențial, iar ratele de sarcină cu alte terapii sunt mici; în care unul dintre parteneri suferă de diferite cauze ale infertilității (de exemplu, endometrioza, tulburări de ovulație, infertilitate inexplicabilă), și alte metode de tratament nu au dat rezultate; în care unul dintre parteneri are o boală genetică moștenită, iar partenerii doresc să evite transmiterea afecțiunii copilului lor - în acest caz, FIV este combinat cu un diagnostic genetic preimplantational. Acest lucru înseamnă că embrionii sunt testați și sunt transferați în uter numai embrionii sănătoși; în care partenera suferă de insuficiență ovariană prematură - în acest caz se recomandă folosirea de ovocite provenite de la o donatoare.
Cum se realizează FIV
Ovarele sunt stimulate cu ajutorul hormonilor pentru a produce mai multe ovocite mature, care sunt apoi recoltate și fertilizate cu spermatozoizi într-un laborator, într-un mediu atent controlat. Ulterior, unul sau mai mulți embrioni obținuți sunt transferați în uter. Creșterea foliculară se realizează prin administrarea injectabilă a hormonului foliculo-stimulant (FSH) care atinge nivele suprafiziologice comparativ cu FSH-ul dintr-un ciclu natural. Stimularea ovariană se începe în protocoalele standard la menstruație în ziua 2-3 a ciclului menstrual și durează în medie 10-14 zile în funcție de răspunsul pacientei la stimulare. Pentru a preveni ovulația precoce (eliberarea ovocitului din foliculi înainte de puncția ovariană și pierderea acestora) concomitent cu medicația de stimulare ovariană se vor administra injectabil diferiți compuși care au rolul de a inhiba ovulația. Aceștia pot fi agoniștii sau antagoniștii de GnRH. În funcție de ce tip de inhibiție se utilizează, protocoalele de stimulare au diferite nume: protocolul lung cu agoniști, protocolul scurt cu agoniști sau protocolul scurt cu antagoniști. Declanșarea ovulației în cadrul procedurii de FIV are rolul de a matura ovocitele de la nivelul foliculilor. La finalul stimulării, atunci când foliculii sunt crescuți suficient, se administrează o injecție cu 34-36 de ore înainte de puncția ovariană.
Recoltarea ovocitelor se realizează prin puncție ovariană pe cale vaginală, sub anestezie. În ziua puncției ovariene, partenerul va însoți partenera în clinică unde va recolta proba de spermă în camere special destinate. Există totuși și situații de infertilitate masculină severă în care în proba de spermă recoltată prin ejaculat nu se pot identifica spermatozoizi pretabili pentru fertilizare. Pacienții cu azoospermie primesc indicație pentru biopsie testiculară, în vederea recoltării spermatozoizilor direct de la nivel testicular, deoarece 40-50% vor avea spermatozoizi recoltați și capabili de a fi folosiți pentru obținerea de embrioni prin fertilizarea in vitro. Lichidul folicular aspirat se evaluează de către embriolog, care va stabili microscopic numărul de ovocite recoltate și proporția de ovocite mature. Ulterior, doar ovocitele mature se pot fertiliza.
Fertilizarea in vitro se poate efectua prin două metode. Fertilizarea standard se realizează prin adăugarea ovocitelor și spermatozoizilor într-un mediu de cultură și incubarea acestora. Injectarea intracitoplasmatică a spermatozoidului (ICSI) este o procedură alternativă la fertilizarea convențională și constă în injectarea unui singur spermatozoid direct în interiorul ovocitului matur. Este o metodă eficientă pentru asistarea fertilizării la bărbații cu parametri spermatici suboptimali. În cuplurile diagnosticate cu infertilitate de cauză masculină, ICSI crește ratele de fertilizare cu 60%. Studiile ne arată faptul că ratele de obținere a unui nou-născut viu sunt asemănătoare la FIV convențional și ICSI.
Ulterior fertilizării se formează embrionul care este lăsat în cultură în laborator timp de 5-7 zile, moment în care ajunge la blastocist și poate fi transferat intrauterin. Cele 5-7 zile de incubație din laborator sunt echivalente cu cele cinci zile pe care embrionul le petrece în organism la nivelul trompelor uterine. Testarea genetică a embrionilor înainte de transfer (PGT-A preimplantation genetic testing for aneuploidy) oferă posibilitatea de a identifica embrionii anormali genetic (embrionii aneuploizi). Astfel, evitând transferul acestor embrioni, se reduce riscul de avort și de apariție a unui făt cu malformații.
Transferul embrionului este o procedură nedureroasă care nu necesită anestezie și care reprezintă ultimul pas din întreg procesul unei proceduri de fertilizare in vitro. Embriotransferul se poate realiza la șase zile de la puncția ovariană sau pe un ciclu menstrual ulterior, în funcție de condițiile clinice ale pacientei. Pentru a transfera pe un ciclu ulterior, toți embrionii obținuți sunt crioconservați (procedură numită „FIV feeze-all”). În vederea transferului embrionilor congelați, se efectuează pregătirea endometrului pentru a fi receptiv pentru implantare. Implantarea sarcinii este confirmată la 9 zile după embriotransfer, prin recoltarea din sânge a hormonului de sarcină numit HCG (gonadotropină corionică umană).
În urma puncției ovariene pacientele pot simți un ușor disconfort abdominal din cauza ovarelor mărite în volum. Pacientele pot avea o minimă sângerare vaginală la 24-48 de ore după puncție. După embriotransfer, pacienta este încurajată să își reia imediat activitățile uzuale. Imediat după embriotransfer pacientele pot elimina o secreție minimă rozalie fără semnificație patologică. Nu este necesar repausul la pat. Sunt de evitat sporturile extreme și activități fizice intense.

Cazuri Reale și Învățăminte
O pacientă de 34 de ani a ajuns la clinica noastră după 5 ani de încercări nereușite de a obține o sarcină. Povestea lor era una comună și totuși dureroasă: „Toate analizele par bune și ni s-a spus să avem răbdare… Dar timpul trece și nu mai putem aștepta.” Am decis, ca de obicei, să începem cu o evaluare completă a ambilor parteneri - pentru că fertilitatea nu este niciodată despre „vină”, ci despre echilibru.
Infertilitatea masculină ascunsă - ce am descoperit la el
Soțul avea o spermogramă cu rezultat clar: Teratozoospermie (multe forme anormale de spermatozoizi), Oligozoospermie (număr scăzut de spermatozoizi). Dar asta nu era tot. Analizele de sânge au arătat: Vitamina D: 12 ng/ml (valoare foarte mică), Colesterol total: 270 mg/dL, Homocisteină: 14 μmol/L (normal <10), Indice HOMA: 4 (rezistență la insulină). Toate aceste dezechilibre influențează direct calitatea spermei, chiar și în lipsa unor boli evidente.
👉 L-am îndrumat către: Consult andrologic + tratament 3 luni (cu suplimente antioxidante, zinc, carnitină etc.), Consult diabetologie + regim alimentar fără zahăr, lactate și gluten + tratament specific pentru insulinorezistență și colesterol, Suplimentare cu vitamina D zilnic. Rezultatele după 3 luni de tratament: Vitamina D normalizată, Colesterol și homocisteină scăzute, Indice HOMA în limite bune, Spermograma: normalizată - număr și formă corectă.
Trompe uterine înfundate - ce am descoperit la ea
Investigațiile ginecologice au fost clare: AMH = 2.7 ng/ml (rezervă ovariană bună pentru vârstă), SonoHSG: trompe uterine obturate bilateral - niciun ovul nu avea cum să ajungă în uter, iar fertilizarea naturală era imposibilă.
De ce era necesar FIV în acest caz
Când ambele trompe sunt înfundate, fertilizarea naturală nu se poate produce. Singura soluție este fertilizarea in vitro (FIV): Ovocitul este extras direct din ovar, Spermatozoidul este introdus în laborator, Embrionul rezultat este transferat direct în uter, fără a mai trece prin trompe.
FIV pas cu pas - cum am procedat
Stimulare ovariană: 12 zile de tratament hormonal sub control ecografic. Puncție ovariană: recoltate 12 ovocite mature. Fertilizare în laborator: 8 ovocite fecundate cu succes. Testare genetică (PGT-A): 3 embrioni erau complet sănătoși. Embriotransfer: un singur embrion a fost transferat în uter, într-un ciclu pregătit hormonal.
Bucuria confirmării - sarcină din primul transfer
Rezultatul? Sarcină confirmată după primul embriotransfer! Acum, pacienta este însărcinată în săptămâna 13. Am făcut deja testul NIPT - care a confirmat că fătul este perfect sănătos. Și… este o fetiță 💕 După 5 ani de așteptare, în sfârșit, visele lor se transformă în realitate.
Ce învățăm din acest caz
Nu e suficient „să ai răbdare”. Trebuie să investighezi, să înțelegi și să intervii corect. Infertilitatea poate avea mai multe cauze combinate - dar există soluții eficiente. FIV este o șansă reală pentru cuplurile în care trompele sunt blocate, dar restul parametrilor sunt favorabili. Calitatea spermei se poate îmbunătăți semnificativ prin tratamente, dietă și echilibru metabolic.
Dacă te regăsești în această poveste… Nu aștepta ani întregi în incertitudine.
Cum funcționează fertilizarea in vitro (FIV)? O explicație pas cu pas
Ligatura Tubară și Opțiunile de Sarcină
Dacă în trecut ai optat pentru ligatura tubară pe post de metodă contraceptivă, iar acum îți dorești o sarcină, cu siguranță te întrebi dacă poți rămâne însărcinată cu trompele legate. Ligatura trompelor uterine este o procedură chirurgicală de prevenire a unei sarcini nedorite. De reținut este faptul că intervenția duce la o formă permanentă de contracepție, cu efect imediat. Intervenția, cunoscută drept ligatura tubară, presupune legarea, blocarea sau tăierea ambelor trompe uterine. Prin această intervenție, se blochează traseul spermatozoizilor spre ovul. Deși se află printre cele mai sigure metode de contracepție, o femeie din 200 care a apelat la această metodă va rămâne însărcinată. Deci, mai puțin de 1%. În aceste condiții, este una dintre cele mai des întâlnite metode la care apelează femeile pentru a evita apariția sarcinii.
Pe de altă parte, dezavantajul major al acestei forme de contracepție este acela că nu oferă protecție și împotriva bolilor cu transmitere sexuală. Dacă te gândești să apelezi la această metodă contraceptivă, îți spunem că legarea trompelor uterine este o intervenție chirurgicală simplă. Ea se face laparoscop, cu anestezie locală, spinală sau generală. Intervenția durează aproximativ 30 de minute, iar pacienta poate pleca acasă în aceeași zi. Ulterior, perioada de recuperare poate fi de aproximativ o săptămână.
O altă variantă pentru realizarea intervenției de ligatură tubară este ca procedura să fie făcută la naștere. Și asta fie că nașterea are loc pe cale naturală sau prin cezariană. Concret, în cazul nașterii naturale, medicul va face o incizie abdominală prin care se va pătrunde în cavitatea peritoneală și va secționa o parte din porțiunea istmică, situată în apropierea uterului. Apoi, va lega ambele capete libere. În situația în care optezi pentru legarea trompelor uterine în timpul nașterii prin cezariană, nu va mai fi nevoie de o incizie specială. Și asta deoarece abdomenul este deja deschis. În acest caz, perioada de recuperare este ceva mai lungă, dar coincide cu perioada de recuperare de după naștere.
Ulterior, dacă te răzgândești și îți dorești să rămâi însărcinată, dar ai trompele legate, trebuie să știi că reconstruirea lor este un proces cu șanse mici de reușită. Procedura implică mai multe riscuri. Printre ele se află și apariția, ulterioară, a sarcinii extrauterine. Principalul motiv al producerii sarcinii extrauterine este procesul de cicatrizare.
În condițiile amintite mai sus, există totuși o soluție pentru ca tu să mai poți rămâne însărcinată cu trompele legate. Mai mult, metoda de tratament îți oferă posibilitatea să ocolești intervenția de refacere a funcționalității trompelor. Soluția o reprezintă apelarea la fertilizarea in vitro (FIV). Aceasta este cea mai sigură metodă, atât pentru a obține, cât și de a duce sarcina la termen. Deși FIV-ul a devenit un tratament comun pentru problemele de fertilitate, poți apela la această procedură și atunci când vrei să rămâi însărcinată, dar ai trompele legate. Fertilizarea in vitro îți oferă cele mai mari șanse de reușită. Ele sunt de peste 50%, în cele mai bune circumstanțe.
Procedura de ligatură tubară este reversibilă, dar șansele să rămâi însărcinată, ulterior, pe cale naturală sunt reduse. Statistic, 1 din 1.000 de femei care a ales ligatura trompelor uterine rămâne însărcinată pe cale naturală la un an după „dezlegarea” lor. Și asta în timp ce între 2 și 10 femei din 1.000 au șanse să rămână însărcinate pe cale naturală, la doi ani după „dezlegarea” trompelor. De reținut că ligatura trompelor uterine nu afectează în niciun fel viața sexuală a femeilor care aleg această metodă de contracepție. De obicei, singurul motiv pentru care se apelează la procedura chirurgicală este faptul că pacienta își dorește o nouă sarcină.
Ca orice intervenție chirurgicală, nici legarea trompelor uterine nu este lipsită de riscuri. Dacă te afli în situația în care îți dorești o sarcină, dar ai trompele legate, fie că vrei să recurgi la această intervenție pentru a împiedica apariția uneia, poți apela cu încredere la specialiștii Ana Medical Center. Medici cu experiență îți vor da sfaturi personalizate. Te vor îndruma, pas cu pas, astfel încât tu să iei cea mai bună decizie, pentru acum, dar și pentru viitor.
Infertilitatea în România și Rolul FIV
Infertilitatea este o boală cu care, din păcate, se confruntă din ce în ce mai multe cupluri, din ce în ce mai devreme. În România, 1 din 5-6 cupluri se luptă cu probleme de fertilitate. Este esențial ca vizita la medicul specialist să fie efectuată la timp, după 6-12 luni de încercări active în care sarcina întârzie să apară. Fertilizarea in vitro (FIV) reprezintă o procedură pentru combaterea infertilității și are ca scop nașterea unui copil sănătos. Este o metodă de reproducere umană asistată care implică recoltarea ovocitelor în urma stimulării ovariene controlate și fertilizarea acestora în laborator cu spermatozoizi („in vitro” = în exteriorul organismului). În prezent, mai mult de 8 milioane de copii s-au născut prin FIV în întreaga lume. Fertilizarea in vitro este cea mai eficientă metodă de reproducere umană asistată pentru cuplurile care se luptă cu infertilitatea. În cazurile cuplurilor în care infertilitatea este de partea masculină, fertilizarea in vitro rămâne cea mai eficientă metodă de obținere a unei sarcini.
Obstrucția tubară (trompele înfundate) este una dintre cauzele frecvente ale infertilității feminine, aproape o treime dintre cazuri fiind atribuite acestei probleme. În cazul în care trompele uterine sunt blocate cu particule de țesut, medicul poate recomanda chirurgia laparoscopică pentru a reda funcționalitatea trompelor. Dacă este afectată numai o porțiune din trompa uterină, medicul poate recurge la îndepărtarea segmentului cu probleme, iar părțile sănătoase sunt conectate între ele. În asemenea cazuri, nu se elimină însă riscul de sarcină extrauterină. Blocajul trompelor poate fi îndepărtat prin chirurgie laparoscopică, iar în acest fel fertilitatea este îmbunătățită. Dacă intervenția chirurgicală nu se poate face și dacă pacienta nu are probleme majore de sănătate, atunci rămâne soluția fertilizării in vitro.
În cazul unui blocaj al trompelor uterine, singura modalitate prin care poate fi obținută o sarcină este fertilizarea in vitro. Răspunsul este că există metode de desfundare, însă ele nu mai sunt recomandate ca primă opțiune de către specialiști. Motivul: rata scăzută de succes, mai ales atunci când sunt afectate ambele trompe. Totuși, în hidrosalpinx, datele arată că, de asemenea, lichidul poate fi evacuat temporar, acesta se formează din nou rapid.
Factori care Influentează Succesul FIV
Factorul major care influențează rata de succes a procedurilor FIV este vârsta femeii. Factori care scad rata de succes sunt rezerva ovariană redusă, prezența hidrosalpinxului, endometrioza, calitatea redusă a spermei și stilul de viață nesănătos al ambilor parteneri, precum fumatul, obezitatea și consumul de alcool sau droguri.
Vârsta maternă este cel mai important factor de prognostic pentru succesul procedurilor de FIV. Odată cu înaintarea în vârstă, nu scade doar rezerva ovariană, ci și calitatea ovocitelor. Acestea devin anormale din punct de vedere genetic, prin defecte de meioză, având ca rezultat scăderea ratei de fertilizare și creșterea riscului de avort prin formarea unor embrioni nesănătoși. Un embrion netestat genetic la o pacientă mai tânără de 35 ani are o rată de succes pentru nașterea unui copil sănătos de 30%-40%. Pe de altă parte, în cazul pacientelor de peste 35 ani transferul unui embrion netestat genetic conduce la nașterea unui copil sănătos doar în 15-20% din cazuri. Acest fapt se explică prin rata crescută de embrioni anormali genetic asociată cu calitatea redusă a ovocitelor la peste 35 ani. Totuși, este important de specificat că embrionul euploid (sănătos genetic) are aceeași rată de succes de a conduce la nașterea unui copil sănătos indiferent de vârsta maternă (60-70%). Diferența între o pacientă mai tânără de 35 ani și una mai în vârstă de 35 ani o reprezintă numărul necesar de ovocite recoltate pentru a obține un embrion sănătos (5 ovocite mature vs. 10-12 ovocite mature). Scăderea cantitativă suplimentară a rezervei ovariane după 35 ani face mai dificil ca pacienta să obțină numărul dorit de ovocite recoltate. În aceste cazuri vor fi necesare cicluri de FIV seriate.
Sansele de a da naștere unui copil sănătos după utilizarea FIV depind de diverși factori, printre care: Vârsta maternă. Cu cât viitoarea mamă este mai tânără, cu atât este mai probabil să rămână însărcinată și să nască un copil sănătos folosind propriile ouă în timpul FIV. Femeile peste 41 de ani sunt adesea sfătuite să ia în considerare utilizarea unor ouă donate în timpul FIV pentru a crește șansele de succes. Starea embrionului. Transferul embrionilor mai dezvoltați este asociat cu rate de sarcină mai mari în comparație cu embrioni mai puțin dezvoltați (a doua sau a treia zi). Istoricul reproductiv. Femeile care au născut anterior au mai multe șanse să rămână însărcinate folosind FIV decât femeile care nu au născut niciodată. Ratele de succes sunt mai mici pentru femeile care au folosit anterior FIV de mai multe ori și nu au rămas însărcinate. Cauza infertilității. Femeile cu un aport normal de ouă au șanse mai mari să rămână însărcinate folosind FIV. De exemplu, femeile care au endometrioza severă sunt mai puțin susceptibile să rămână însărcinate folosind FIV decât femeile care au infertilitate inexplicabilă. Stilul de viață. De obicei, femeile care fumează au mai puține ouă recuperate în timpul FIV, fapt care crește riscul de eșec al procedurii. Fumatul poate scădea cu 50% șansele de succes ale unei proceduri FIV. Obezitatea, de asemenea, poate reduce șansele de a rămâne însărcinată și de a avea un copil. La fel, pot fi dăunătoare consumul de alcool, de droguri, cofeina în exces și anumite medicamente.
Riscuri și Complicații
Nu există contraindicații absolute pentru urmarea unei proceduri de FIV. Anumiți pacienți care prezintă comorbidități au contraindicații relative pentru FIV. De exemplu, nu se recomandă FIV pacientelor cu patologii care sunt incompatibile cu o sarcină (patologii cardiace sau pulmonare severe).
Complicațiile procedurii sunt cele care apar pe parcursul stimulării ovariene și la momentul puncției ovariene. Sindromul de hiperstimulare ovariană este cea mai frecventă complicație a stimulării ovariene controlate în cadrul procedurilor de FIV, incidența formelor severe fiind estimată la mai puțin de 0,2%. Formele moderate de hiperstimulare ovariană apar la 25% dintre paciente. Formele ușoare și moderate sunt autolimitate și manifestările clinice dispar în decurs de 10-14 zile. Există multiple metode de prevenție a acestei complicații. Complicații care se asociază cu procedura de recoltare a ovocitelor la momentul puncției ovariene sunt tromboembolismul, infecția, sângerarea abdominală, torsiunea de anexă, reacțiile alergice și complicațiile anestezice.
Este important de specificat faptul că sarcina extrauterină are o incidență mai mare în cazul pacientelor care urmează proceduri de FIV (1-2% din sarcini prin FIV). Riscurile injectării intracitoplasmatice a sprematozoidului sunt aceleași ca cele prezentate la procedurile de FIV. Totuși, unele studii sugerează că ICSI crește ușor riscul pentru sarcinile gemelare monocoronice (cu o singură placentă). Procedura ICSI și utilizarea spermei de la bărbați infertili par să crească riscul pentru apariția anomaliilor genetice la făt. Anomaliile genetice apar spontan, dar și prin transmiterea de la tată. Un bărbat care are modificări severe ale spermei și este infertil, asociază frecvent anomalii genetice pe care le poate transmite copiilor.
Majoritatea riscurilor asociate cu reproducerea umană asistată asupra sarcinilor apar în cazul sarcinilor multiple. Acestea au o incidență crescută de naștere prematură, restricție de creștere fetală, placentă praevia, hipertensiune indusă de sarcină, preeclampsie și complicații specifice sarcinilor gemelare monocoriale (gemenii care împărtășesc o singură placentă). Riscurile asociate sarcinilor obținute prin FIV sunt reprezentate de patologiile întâlnite în mod obișnuit în sarcină (preeclampsia, eclampsia, diabet gestațional, hemoragie, tromboembolism, sepsis). Sunt necesare mai multe studii care să dovedească dacă procedurile de FIV sunt factorul etiologic sau alți factori cauzează anumite malformații congenitale la copii obținuți prin FIV. Vârsta maternă rămâne factorul principal de risc pentru malformații congenitale, atât în sarcinile obținute natural cât și în cele obținute prin FIV.
În cazul în care cuplul obține mai mulți embrioni, aceștia sunt crioconservați și cuplul îi va putea transfera în viitor când își vor mai dori un copil. Ratele de succes în a obține un copil depind de vârsta femeii la momentul recoltării ovocitelor și obținerii embrionului, nu de vârsta femeii la momentul embriotransferului. Nu există un timp limitat de valabilitate al embrionilor crioconservați. Nu există dovezi legate de faptul că stocarea pe termen lung a embrionilor afectează calitatea sau viabilitatea acestora.
Un ciclu complet de FIV durează aproximativ trei săptămâni. Uneori, acești pași sunt împărțiți în diferite etape, iar procesul poate dura mai mult. Fertilizarea in vitro se recomandă cuplurilor în care partenera are trompele uterine (tuburi falopiene) absente sau blocate, deseori medicul poate recomanda scoaterea trompelor blocate, acestea având un efect nefast asupra implantării embrionilor; infertilitatea severă masculină - numărul de spermatozoizi sau motilitatea spermatozoizilor este scăzută sau sperma trebuie extrasă chirurgical din testicule; în care partenera are o vârsta reproductivă avansată, deoarece timpul de concepție este esențial, iar ratele de sarcină cu alte terapii sunt mici; în care unul dintre parteneri suferă de diferite cauze ale infertilității (de exemplu, endometrioza, tulburări de ovulație, infertilitate inexplicabilă), și alte metode de tratament nu au dat rezultate; în care unul dintre parteneri are o boală genetică moștenită, iar partenerii doresc să evite transmiterea afecțiunii copilului lor - în acest caz, FIV este combinat cu un diagnostic genetic preimplantational. Acest lucru înseamnă că embrionii sunt testați și sunt transferați în uter numai embrionii sănătoși; în care partenera suferă de insuficiență ovariană prematură - în acest caz se recomandă folosirea de ovocite provenite de la o donatoare.
Costurile unui ciclu complet de fertilizare in vitro diferă foarte mult de la cuplu la cuplu, tratamentul infertilității necesitând o individualizare clară în funcție de nevoile și specificul fiecărui caz în parte. De la analize, investigații, monitorizări, medicamentație și până la numărul efectiv de proceduri FIV necesare fiecăruia, totul depinde de diagnosticul și particularitățile identificate de medicul specialist în infertilitatea cuplului.
Odată cu schimbările socio-economice din ultimii ani, pe lângă alegerea tot mai întârziată a cuplurilor de a obține o sarcină, apar și din ce în ce mai multe probleme de fertilitate în cuplu, probleme care se pot rezolva ușor și rapid, atunci când aceștia apelează din timp la medic. Totuși, există și foarte multe situații în care cuplurile ajung mult prea târziu la prima consultație, lucru care atrage după sine necesitatea de a apela la proceduri de reproducere umană asistată, dacă aceștia își doresc să obțină eficient o sarcină. Atfel, procedura FIV devine o opțiune pentru cuplurile care, în urma unui an de încercări, dar și în urma unor investigații de specialitate, nu obțin o sarcină pe cale naturală.
Dacă aveți întrebări despre trompe sau vă preocupă fertilitatea dumneavoastră, puteți solicita oricând o discuție dedicată. O evaluare individuală ajută la clarificarea opțiunilor disponibile și la stabilirea unui plan de tratament adaptat nevoilor personale. Dacă aveți întrebări despre desfundarea trompelor uterine sau vă preocupă fertilitatea dumneavoastră, puteți solicita oricând o discuție dedicată. O evaluare individuală ajută la clarificarea opțiunilor disponibile și la stabilirea unui plan de tratament adaptat nevoilor personale.
tags: #sarcina #cu #o #trompa #fiv
