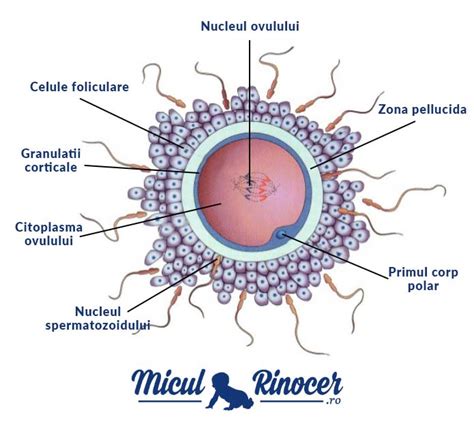
Ovocitul uman, celula reproducătoare feminină, reprezintă cea mai mare celulă din corpul uman și joacă un rol fundamental în ciclul vieții. Dezvoltarea sa începe în viața intrauterină, când ovocitele primare sunt formate și rămân într-o stare de repaus până la pubertate. Cu fiecare ciclu menstrual, ovarele stimulează maturizarea unui număr limitat de ovocite primare, proces ce culminează cu ovulația, momentul în care ovocitul matur este eliberat din foliculul său, devenind disponibil pentru fertilizare.
Calitatea ovocitului eliberat este rezultatul tuturor influențelor din ultimele nouă luni de viață intrauterină și a dezvoltării ulterioare. Aceasta determină limitele vieții reproductive a unei femei, influențează fertilitatea și poate fi cauza unor defecte congenitale majore, precum sindromul Down. Anomaliile cromozomiale la ovocitele umane sunt frecvente, iar incidența lor crește semnificativ odată cu vârsta. La o femeie de 20 de ani, un sfert din ovocite pot prezenta anomalii cromozomiale, iar la 40 de ani, procentul poate ajunge la 40%. De la vârsta de 35 de ani, defectele genetice ale celulelor reproducătoare cresc exponențial, un ovocit cu un număr incorect de cromozomi sau cu cromozomi deteriorați neputând duce la o sarcină viabilă.
Ovocitul uman conține 23 de cromozomi, jumătatea codului genetic provenit de la mamă, care se combină cu cei 23 de cromozomi din spermatozoidul tatălui. Majoritatea anomaliilor cromozomiale sunt letale pentru embrionul în stadiile incipiente de dezvoltare. Rata declinului fertilității se accelerează în jurul vârstei de 35 de ani, iar marea majoritate a femeilor devin infertile până la 45 de ani. Este important de menționat că și calitatea spermei poate scădea odată cu înaintarea în vârstă a bărbaților, spermatozoizii acestora prezentând adesea mutații ADN.
Puncția Ovariană: O Procedură Cheie în Fertilitatea Asistată
Puncția ovariană, cunoscută și sub denumirea de recoltare a ovocitelor, este o procedură medicală minim invazivă, esențială în tratamentele de fertilitate, cum ar fi fertilizarea in vitro (FIV). Aceasta implică extragerea ovocitelor din ovarele unei femei pentru a fi utilizate în scopuri reproductive.
Indicații și Pregătirea Pacientei
Procedura este indicată în cazul femeilor cu infertilitate, care nu pot concepe în mod natural sau prin metode mai puțin invazive. De asemenea, puncția ovariană poate fi efectuată înainte de tratamente medicale sau chirurgicale care pot afecta fertilitatea, precum chimioterapia sau histerectomia, pentru a conserva ovocitele în vederea unei sarcini viitoare. Momentul realizării puncției este crucial, desfășurându-se într-un anumit interval al ciclului menstrual, după stimularea hormonală a ovarelor și înainte de ovulație.
Pregătirea pacientei implică o serie de analize medicale și consultații menite să evalueze starea generală de sănătate, nivelul hormonal și funcționarea sistemului reproducător. Acestea includ analize de sânge, ecografii transvaginale și teste specifice pentru evaluarea rezervei ovariene. Tratamentul de stimulare ovariană, necesar pentru a obține un număr optim de ovocite, poate avea efecte secundare, motiv pentru care pacienta trebuie să urmeze cu strictețe indicațiile medicului și să comunice orice eventuală problemă.
Pe lângă pregătirea fizică, cea emoțională este la fel de importantă. Gestionarea anxietății și solicitarea sprijinului familiei sau al unui consilier specializat pot contribui la un rezultat pozitiv al tratamentului de fertilitate.
Desfășurarea și Recuperarea după Puncția Ovariană
Procedura de puncție ovariană se realizează sub anestezie locală sau sedare ușoară. Medicul utilizează o sondă ecografică vaginală pentru a localiza foliculii ovarieni ce conțin ovocite. Un ac fin este introdus în folicul pentru a aspira lichidul folicular împreună cu ovocitul. Procedura se repetă pentru toți foliculii vizibili. În paralel, un embriolog examinează lichidul aspirat pentru a identifica și colecta ovocitele.
Durata medie a procedurii este de 20-30 de minute, fiind, în general, bine tolerată. Recuperarea este, de obicei, rapidă, pacienta putând părăsi clinica în aceeași zi. Riscurile asociate includ infecții, sângerări, leziuni ale organelor învecinate sau reacții adverse la anestezie, însă acestea sunt minimizate prin respectarea normelor de sterilizare și prin administrarea de antibiotice profilactice.
Îngrijirea post-intervenție este crucială. Pacienta trebuie să fie atentă la simptome precum durere abdominală, sângerări vaginale, febră sau greață și să raporteze imediat medicului orice modificare. Se recomandă repaus fizic pentru cel puțin 24-48 de ore, evitarea efortului fizic intens, a băilor fierbinți și a relațiilor sexuale conform indicațiilor medicale. Administrarea analgezicelor și a altor medicamente prescrise ajută la controlul durerii și la prevenirea infecțiilor.
Calitatea Ovocitelor și Fertilizarea In Vitro
După puncția ovariană, ovocitele recoltate sunt analizate de către embriolog pentru a determina calitatea lor. Ovocitele de o calitate superioară cresc șansele de succes ale fertilizării și implantării embrionului. În general, un număr mai mare de ovocite recoltate se traduce printr-o probabilitate mai mare de a obține embrioni de calitate.
Ovocitele sunt fertilizate în laborator, fie prin inseminare convențională, fie prin injectarea intracitoplasmatică a spermatozoizilor (ICSI). Reușita fertilizării și dezvoltarea embrionilor depind de calitatea ovocitelor și a spermatozoizilor, precum și de tehnica utilizată.
Embrionii sunt apoi evaluați morfologic, în funcție de numărul de celule și viteza de dezvoltare, pentru a identifica pe cei cu cele mai mari șanse de implantare. Transferul embrionar în uterul pacientei se realizează în funcție de rezultatele obținute și de momentul optim determinat de medic.
Cum funcționează fertilizarea in vitro (FIV)? O explicație pas cu pas
Rezerva Ovariană și Evaluarea Potențialului Fertil
Infertilitatea, definită ca incapacitatea de a concepe după 12 luni de relații sexuale neprotejate, necesită o evaluare atentă a factorului ovarian, mai ales la femeile peste 35 de ani, unde evaluarea se poate iniția după 6 luni. Defectele de ovulație afectează aproximativ 40% dintre femeile infertile.
Organizația Mondială a Sănătății (OMS) clasifică tulburările de ovulație în trei grupe: insuficiența hipotalamo-hipofizară, disfuncția hipotalamo-hipofizo-ovariană (cel mai frecvent sindromul ovarelor polichistice) și insuficiența ovariană. La nivelul ovarului, procesul de ovulație implică stadii microfoliculare și macrofoliculare, ale căror anomalii pot fi evaluate prin ecografie transvaginală.
Termenul de „rezervă ovariană” descrie capacitatea ovarelor de a răspunde la stimularea cu gonadotropine, prezicând astfel potențialul de fertilitate. Evaluarea rezervei ovariene se bazează pe markeri morfologici precum numărul de foliculi antrali, volumul ovarian, diametrul ovarian mediu și evaluarea fluxului sanguin la nivelul stromei ovariene.
Foliculogeneza și Anomaliile Ovariene
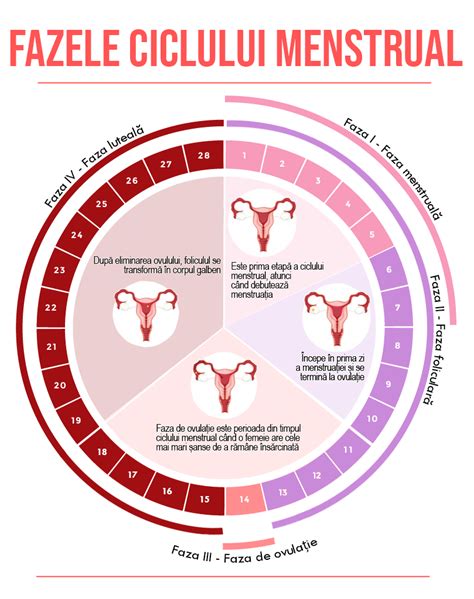
Dezvoltarea foliculară începe în faza luteală târzie și durează aproximativ 85 de zile. În faza foliculară, un folicul devine dominant și crește progresiv. Numărul de foliculi antrali (cu diametrul mai mic de 10 mm) este un indicator al rezervei ovariene.
Modelul clasic al unui singur folicul dominant a fost înlocuit de teoria valurilor de creștere foliculară, unde două sau trei valuri de foliculi cresc sincron în timpul ciclului menstrual. Valurile precoce sunt anovulatorii, în timp ce valul final se încheie cu ovulația. Anomaliile acestor valuri pot duce la persistența foliculilor anovulatori.
Ecografia transvaginală permite evaluarea foliculilor și a corpului galben, precum și identificarea diferitelor anomalii ovariene:
- Sindromul LUF (Luteinized Unruptured Follicle): Reprezintă o transformare a foliculului în corp galben fără rupere, ovocitul rămânând captiv în interior.
- Foliculul Anovulator Persistent: Un folicul dominant care crește dincolo de diametrul preovulator, fără a ovula, putând persista pentru o perioadă mai lungă.
- Insuficiența Hipotalamo-Hipofizară: Caracterizată prin niveluri scăzute de FSH și LH, fără dezvoltare foliculară.
- Sindromul Ovarelor Polichistice (SOP): Un sindrom complex ce poate include anovulație, dereglări menstruale și hiperandrogenism, cu un aspect ecografic specific al ovarelor.
- Ovare Macropolichistice: Prezența mai multor macrofoliculi (peste 15 mm) în ovare, în absența unui tratament stimulator.
- Endometriomul: Cisturi ovariene asociate cu endometrioza, care pot afecta dezvoltarea foliculilor.
Ecografia Doppler joacă un rol important în evaluarea vascularizației ovariene și a stromei, oferind informații suplimentare despre potențialul de fertilitate.
Crioconservarea Ovocitelor: O Opțiune pentru Viitor
Crioconservarea, sau congelarea ovocitelor, este o metodă modernă de conservare a fertilității, permițând femeilor să își păstreze capacitatea de a avea o sarcină în viitor. Aceasta implică recoltarea ovocitelor, congelarea lor prin vitrificare (o tehnică ultrarapidă ce previne formarea cristalelor de gheață) și stocarea pe termen lung.
Indicații pentru Crioconservare
Crioconservarea este indicată atât din motive medicale, cât și elective ("sociale"). Din punct de vedere medical, este recomandată femeilor care se confruntă cu afecțiuni ce pot afecta fertilitatea (boli autoimune, anemii, tratamente pentru cancer precum chimioterapia sau radioterapia pelvină), intervenții chirurgicale la nivelul ovarelor, risc de insuficiență ovariană prematură sau mutații genetice ce necesită îndepărtarea ovarelor.
Din punct de vedere electiv, femeile pot alege să își congeleze ovocitele pentru a amâna maternitatea, știind că șansele de concepție scad odată cu vârsta, din cauza declinului calității și numărului de ovocite.
Procesul de Crioconservare și Utilizare Ulterioară
Procesul de crioconservare presupune:
- Stimularea Ovariană: Tratament hormonal pentru a determina ovarele să producă mai multe ovocite mature. Monitorizarea se face prin analize de sânge și ecografii.
- Recoltarea Ovocitelor: Procedura chirurgicală minim invazivă, realizată sub analgosedare, sub ghidaj ecografic.
- Congelarea (Vitrificarea): Ovocitele recoltate sunt examinate în laborator și apoi congelate rapid prin tehnica de vitrificare.
Odată ce femeia dorește să folosească ovocitele congelate, acestea sunt dezghețate și fertilizate în laborator cu spermatozoizi prin tehnica ICSI. Embrionii rezultați sunt cultivați și, ulterior, transferați în uterul pacientei. Rata de succes în obținerea unei sarcini este estimată la 4-12% per ovocit congelat, necesitând mai multe date pentru o evaluare precisă a eficienței pe termen lung.

În concluzie, înțelegerea complexității ovocitului, a proceselor sale de dezvoltare și a factorilor care influențează calitatea sa, alături de cunoașterea procedurilor precum puncția ovariană și crioconservarea, oferă perspective noi și soluții personalizate pentru cuplurile care se confruntă cu provocări legate de fertilitate.
tags: #sectiune #prin #ovar #microscop #ovocit
