Gonadotropina corionică umană (hCG) este un hormon glicoproteic heterodimeric, esențial pentru inițierea și menținerea sarcinii. Sintetizată inițial de celulele trofoblastice imature, hCG joacă un rol crucial în procesele de implantare, menținerea corpului luteal, morfogeneza și funcția placentară, precum și în creșterea și diferențierea fetală. Prezența și nivelurile sale sunt utilizate pe scară largă în diagnosticul și monitorizarea sarcinii, precum și în detectarea unor afecțiuni patologice.
Receptorii pentru hCG sunt prezenți într-o varietate de țesuturi, nu doar la nivelul gonadelor, ci și în epiteliul endometrial, miometru, mucoasa tubară, țesut mamar, arterele uterine, cervix, tiroidă, retină, piele, limfocite, macrofage, celule neuroendocrine și chiar în organe fetale vitale. Această distribuție largă sugerează roluri multifacete ale hCG dincolo de funcția sa reproductivă primară.
Structura hCG este compusă din două subunități: alfa (α) și beta (β). Subunitatea α este comună cu alți hormoni pituitari (FSH, LH, TSH), în timp ce subunitatea β este specifică hCG-ului. Sinteza acestor subunități se face separat, iar formarea moleculei complete este controlată de rata de sinteză a subunității β. Raportul α/β variază pe parcursul sarcinii.
hCG este unul dintre cei mai timpurii produși de secreție ai embrionului și poate fi considerat unul dintre primele semnale elaborate de acesta. Inițial, celulele trofoblastice imature secretă subunități β ale hCG, iar mai târziu în sarcină, forma completă αβ hCG este produsă de celulele trofoblastice mature cu fenotip vSTB. Secreția de hCG urmează un tipar predictibil în sarcinile care evoluează normal.
Hormonul este un marker ideal în diagnosticul și monitorizarea sarcinii intrauterine incipiente, sarcinii ectopice, bolii trofoblastice gestaționale, aneuploidiilor fetale și disfuncțiilor placentare. De asemenea, este utilizat în tratamentele de fertilitate pentru a induce ovulația și a susține sarcina în stadiile incipiente.
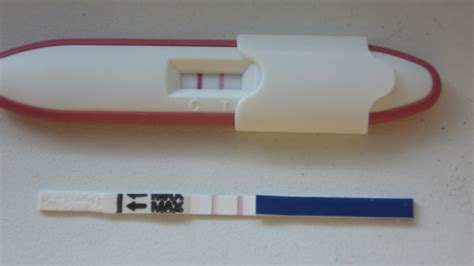
Detectarea hCG și Testele de Sarcină
Gonadotropina corionică umană (hCG) este un hormon produs în principal de celulele placentare și precursorii placentari ai embrionului. Nivelurile hormonului hCG sunt folosite de testele de sarcină și pot fi detectate prima dată printr-o analiză de sânge, la aproximativ 11 zile după concepție, și printr-un test de urină (test de sarcină), la aproape 12-14 zile după concepție. Există și alte situații patologice când valorile hCG pot fi modificate.
hCG este un hormon glicoproteic produs în principal de celulele placentare în timpul sarcinii. Ajută la îngroșarea mucoasei uterine pentru a susține un embrion în creștere și îi spune corpului să oprească menstruația. HCG se găsește în urină sau sânge, la aproximativ 10 până la 11 zile după concepție (când un spermatozoid fecundează un ovul). Nivelurile dumneavoastră de beta-hCG sunt cele mai ridicate spre sfârșitul primului trimestru (10 săptămâni de sarcină), apoi scad pentru restul sarcinii.
După fertilizare, ovulul fertilizat se implantează în peretele uterin, declanșând formarea placentei, care începe să producă și să elibereze hCG în sânge și urină. hCG crește rapid (aproape dublându-se la fiecare trei zile) în primele 8 până la 10 săptămâni de sarcină. Odată ce placenta începe să producă beta-hCG, determină organismul să creeze mai mult estrogen și progesteron, care ajută la îngroșarea mucoasei uterine și la oprirea menstruației.
Testele de sarcină se bazează pe evaluarea prezenței hormonului hCG atât în urină, cât și în sânge și se pot efectua când menstruația este absentă sau la cel puțin 15 zile după actul sexual. Acest interval permite hormonului să atingă niveluri detectabile prin test. Pe de altă parte, în tratamentele de reproducere asistată, testul de sarcină se face, de obicei, la 10-15 zile după transferul embrionului sau inseminarea artificială.
Nivelurile serice și urinare de hCG total materne (și implicit de beta hCG liberă, care este o fracțiune din hCG total) prezintă o creștere exponențială în primele 6 săptămâni de sarcină, dublându-se la fiecare 48-72 de ore. Ating valoarea maximă la 9-11 săptămâni, scad la un minim la 20 de săptămâni și rămân la niveluri scăzute în restul sarcinii.
Există două tipuri principale de teste hCG: calitative și cantitative. Testul calitativ (raportat ca pozitiv sau negativ) este utilizat în mod obișnuit pentru a confirma sarcina, fiind similar testelor de urină pentru acasă. Testarea hCG cantitativă măsoară cantitatea de hCG prezentă în plasmă, oferind un răspuns în unități pe mililitru (mIU/mL) și fiind utilă pentru evaluarea viabilității sarcinii, identificarea și monitorizarea unei sarcini ectopice, diagnosticarea unei sarcini molare sau detectarea altor probleme în timpul sarcinii.
Forme de hCG și Implicații Clinice
hCG are mai multe forme, cele mai comune fiind hCG-ul obișnuit și hCG-ul hiperglicozilat (hCG-H). hCG-H, având atașate mai multe reziduuri de zahăr, pare să aibă acțiuni specifice în dezvoltarea fetală, fiind secretat abundent în perioada implantării. O cantitate mică de hCG poate fi produsă și de glanda pituitară (hCG hipofizar), în timp ce anumite tumori canceroase pot elibera aberant hCG intact sau componente ale acestuia.
Subunitatea β este specifică hCG-ului, de aceea se preferă utilizarea testelor cu sensibilitate ridicată pentru fracțiunea β-hCG pentru a evita reactivitatea încrucișată cu alți hormoni. În practică, se poate face dozarea hCG totală sau, mai frecvent, doar a componentei beta hCG.
În afara sarcinii normale, concentrații ridicate de hCG pot apărea în diverse situații patologice:
- Avort biochimic: beta hCG nu este zero, indicând implantarea embrionului, dar cu întreruperea dezvoltării ulterioare.
- Sarcină extrauterină: beta hCG tinde să crească lent sau să rămână în platou.
- Scăderea beta hCG după un avort: Nivelurile de hCG scad treptat după un avort, dar pot persista detectabile zile sau chiar săptămâni.
- Afecțiuni maligne non-gestaționale: hCG poate fi secretată de celule germinale, țesuturi placentare sau embrionare anormale (tumori testiculare, ovariene, boala trofoblastică gestațională, teratoame). Rar, alte tumori pot secreta hCG.
- Mola hidatiformă: O situație specială în care țesutul embrionar degenerează într-o tumoră care produce hCG.
Nivelul subunității beta libere a hCG este adesea determinat la femeile însărcinate ca parte a screening-ului seric matern pentru afecțiuni cromozomiale, precum sindromul Down sau Edwards (dublu test sau triplu test). Free beta-hCG este considerată un marker mai sensibil în primul trimestru de sarcină.
Rolul Receptorilor hCG și Implicații în Fertilitate și Patologii
Receptorul comun hCG/LHR este o glicoproteină care aparține superfamiliei receptorilor cuplați cu proteina G. Acesta prezintă un domeniu N-terminal extramembranar pentru legarea hormonilor specifici și helixuri transmembranare. Mutațiile inactivatoare ale acestui receptor pot determina infertilitate la ambele sexe, manifestată prin insuficiență ovariană prematură la femei (amenoree, niveluri crescute de LH și scăzute de estrogeni, foliculogeneză incompletă).
Ectodomeniul receptorului, cu secvențe repetitive bogate în leucină (LRR), este esențial pentru recunoașterea și legarea cu afinitate înaltă a hormonilor specifici. Legarea carbohidraților poate facilita legarea calnexinei la molecula imatură, în vederea conversiei.
hCG interacționează cu ectodomeniul receptorului prin intermediul a 4 domenii peptidice, asigurând o afinitate de legare superioară LH-ului. De asemenea, hCG recunoaște și activează receptorii TSHR și FSHR. Efectul hCG asupra TSHR este argumentat de hipertiroidismul gestațional.
În reglarea transcripției receptorului, regiunea promotor a genei joacă un rol esențial. Pick-ul preovulator al LH are efect de down-regulation a LHR, însoțind scăderea ARNm. În timpul creșterii și diferențierii celulelor granuloase, crește activitatea de legare a LHR dependentă de estrogeni și FSH.
Desensibilizarea este un mecanism important de reglare a acțiunii hormonale, realizată prin diverse mecanisme, inclusiv scăderea interacțiunii LHR-proteina G și down-reglarea posttranscripțională prin fosforilarea receptorului.
Studiul receptorilor a demonstrat că efectul endocrin este completat de efecte paracrine prin care hCG influențează comportamentul țesuturilor ce exprimă receptori hCG/LHR. Densitatea exprimării receptorilor de către diferitele țesuturi constituie principalul mecanism de modulare a acțiunii hCG. Receptorii au fost identificați la nivel gonadal, dar și extragonadal, în epiteliul endometrial, miometru, mucoasa tubară, țesut mamar, arterele uterine, cervix, tiroidă, retină și țesut cutanat.
La nivelul arterelor uterine, receptorii hCG devin mai abudenți în arterele intramiometriale, având un rol esențial în reglarea rezistenței vasculare uteroplacentare. La nivel cervical, receptorii hCG ar putea regla funcționalitatea cervicală în sarcină.
hCG pare să intervină și în reglarea funcțiilor macrofagice la nivel de deciduă, corp luteal și endometru. Expresia receptorilor în cortexul adrenal, devenită manifestă sub nivelurile crescute ale hCG în sarcină, constituie o dovadă indirectă a localizării ectopice a acestor receptori.
Understanding HCG Benefits, Mechanism Action, and Side Effects
Progesteronul și Rolul Său în Sarcină și Fertilitate
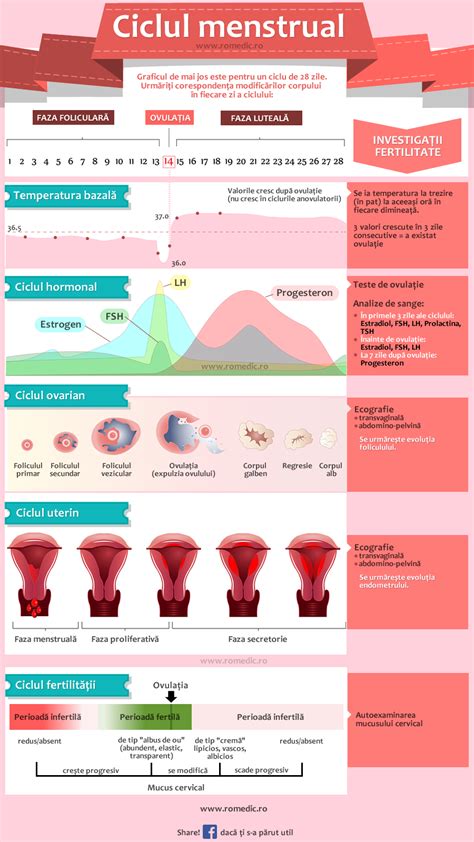
Progesteronul este un hormon steroid feminin important, produs de corpul galben al ovarului și de placentă în timpul sarcinii. În sarcină, progesteronul pregătește corpul să accepte un ovul fertilizat, are rol important în implantarea ovulului și declanșează procesul de lactație. De asemenea, este responsabil de controlul ciclului menstrual regulat.
După ovulație, corpul galben devine principalul producător de estradiol și progesteron. Dacă embrionul începe să secrete hCG, procesul de autodistrugere a corpului galben este oprit, iar menstruația nu mai apare, sarcina continuându-și cursul. Nivelul de progesteron crește la ovulație și în sarcină, fiind de 10 ori peste cel obișnuit.
Dozarea de progesteron este cel mai bun test de evaluare a ovulației. În sarcinile gemelare, concentrația de progesteron este mai mare decât în sarcinile unice. Organul țintă al progesteronului este uterul, unde determină transformarea mucoasei uterine într-un țesut bogat în glande pregătit pentru implantarea ovulului fecundat (faza secretorie a endometrului).
Progesteronul contribuie la transformarea deciduală a endometrului. Corpul galben este necesar pentru asigurarea secreției de progesteron până în săptămâna 8 de sarcină, ulterior placenta preia complet această funcție. Datorită efectului termogenic, progesteronul produce o creștere a temperaturii bazale a corpului.
Utrogestan, un medicament pe bază de progesteron, este utilizat în diverse indicații, inclusiv tulburări datorate insuficienței secreției de progesteron (cicluri neregulate, sindrom premenstrual, mastopatii benigne, pre-menopauză), tratament de substituție hormonală la menopauză, substituție progesteronică în insuficiența ovariană, suplimentarea fazei luteale în ciclurile de FIV sau spontane, și în caz de amenințare de avort sau prevenirea avorturilor habituale prin insuficiență de secreție luteală.
Administrarea Utrogestanului se poate face pe cale orală sau vaginală, cu doze specifice în funcție de indicație. Este importantă respectarea strictă a dozelor recomandate și a instrucțiunilor medicului, deoarece pot apărea reacții adverse precum somnolența sau amețelile (în cazul administrării orale) sau intoleranță locală (în cazul administrării vaginale).
tags: #utrogestanul #modifica #bhcg
