Icterul reprezintă colorația galbenă a tegumentelor și a sclerelor (albul ochilor) determinată de prezența unei concentrații crescute a bilirubinei în sânge. Această colorație galbenă este determinată de nivelul ridicat de bilirubină din corp, care este un pigment biliar de culoare galben-portocalie. Icterul apare la o valoare de peste 5 mg/dl bilirubină totală la nou-născut, faţă de adult, la care icterul este vizibil la valori ale bilirubinei de 2 mg/dl. Icterul este o stare patologică a organismului în care pielea, cel mai mare organ al corpului, sclera sau tunica care susține globul ocular și mucoasele își modifică culoarea normală, devenind galbene. Persoanele care dezvoltă icter pot avea diverse afecțiuni de sănătate, iar apariția acestui sindrom indică, de obicei, o problemă a ficatului sau a căilor biliare. Icterul este un simptom important care semnalează posibile afecțiuni hepatice, biliare sau hematologice.
Ce este bilirubina și cum se formează?
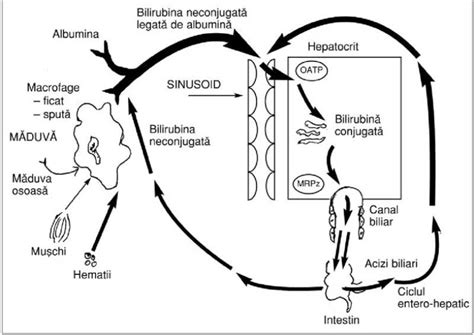
Bilirubina este un pigment galben-portocaliu rezultat din descompunerea hemoglobinei, componenta principală a globulelor roșii. Bilirubina este un pigment galben-portocaliu biliar, secretat de ficat. Bilirubina este un pigment galben-portocaliu format prin descompunerea hemoglobinei din globulele roșii (hematii). Bilirubina este un pigment galben-portocaliu care apare în organism atunci când celulele roșii se descompun. Când globulele roșii își încheie ciclul de viață, ele se descompun și trec prin fluxul sanguin către ficat. Procesul de descompunere are loc în principal în ficat, unde bilirubina este conjugată și eliminată prin bilă în tractul gastrointestinal. Procesul are loc preponderent în splină, ficat și sistemul reticulo-endotelial (celulele Kupffer). Aici, bilirubina este excretată prin scaun, căruia îi conferă culoarea maro caracteristică. Substanța trebuie să fie eliminată din corp prin excreție, iar de acest proces e responsabil ficatul. Dacă acesta funcționează optim, bilirubina se păstrează în valori normale.
Există două forme principale de bilirubină:
- Bilirubina neconjugată (bilirubina indirectă): Este forma inițială a bilirubinei, înainte de a fi procesată de ficat. Este insolubilă în apă și este legată de albumina plasmatică pentru a fi transportată la ficat. Aceasta este forma de bilirubină care circulă în sânge înainte de a ajunge la ficat.
- Bilirubina conjugată (bilirubina directă): Este forma prelucrată de ficat și pregătită pentru eliminare. După ce bilirubina indirectă ajunge la ficat, este conjugată cu acid glucuronic, devenind solubilă în apă. În ficat, bilirubina neconjugată (insolubilă în apă) este transformată în bilirubina conjugată (solubilă în apă), care este eliminată prin bilă în intestin.
Producția de bilirubină la nou-născut vs. adult
Producția de bilirubină la nou-născut este de 6-10 mg/kgc, faţă de 3-4 mg/kgc la adult. Aceasta rezultă din faptul că nou-născutul are masa eritrocitară mult mai mare comparativ cu adultul, iar durata de viaţă a hematiilor la nou-născut este de 90 de zile, faţă de 120 de zile la adult. Sursa de bilirubină la nou-născut este reprezentată în proporţie de 75% de hemoglobină. Restul de 25% (faţă de 15% la adult) provine din hemul liber ce apare prin eritropoieză ineficientă (în măduva osoasă), hemul methemoglobinemic şi hemul liber din ficat. Hemul suferă o reacţie de oxidare sub acţiunea hemoxigenazei şi este transformat în biliverdină, reacţie care are loc la nivelul sistemului reticulo-endotelial.
Transportul și metabolismul bilirubinei
Bilirubina redusă părăseşte sistemul reticulo-endotelial, este legată de albumină (legare reversibilă) pentru a fi transportată spre ficat pe cale sanguină. La nivelul celulei hepatice, bilirubina (nu şi albumina) este transportată prin intermediul unei proteine acceptoare de legare - ligandina. Bilirubina legată de albumină nu este toxică pentru sistemul nervos central şi nu traversează bariera hemato-encefalică. Albumina la nou-născut are o afinitate de legare pentru bilirubină mai mică decât cea a adultului. Ca urmare, atunci când apar creşteri importante ale bilirubinei, apar în circulaţie mici cantităţi de bilirubină indirectă, nelegată de albumină, ce pot pătrunde la nivelul sistemului nervos central. Această probabilitate este mai mare în cazul prematurului, la care bariera hemato-encefalică este mai permeabilă față de nou-născutul la termen.
Pentru a fi excretată, bilirubina indirectă, liposolubilă la un pH de 7,4, trebuie convertită în forma hidrosolubilă prin conjugare. Conjugarea are loc sub acţiunea uridil-difosfo-glucuronil-transferazei (UDP-GT), rezultând pigmenţi de monoglucuronil şi diglucuronil, care sunt mult mai solubili în apă, putând fi excretaţi sau filtraţi la nivel renal.
După conjugare, bilirubina este excretată rapid în canaliculele biliare, proces ce implică o activitate metabolică intensă, necesară transportului activ al bilirubinei. Din canaliculele biliare, bilirubina este transportată în intestin, unde, în prezenţa bacteriilor de la acest nivel (E. coli), este redusă la urobilinogen şi stercobilinogen, compuşi care dau culoarea fecalelor. La nou-născut, flora digestivă este săracă sau absentă, nerealizându-se procesul de reducere a bilirubinei. Intestinul nou-născutului posedă b-glucuronidază, enzimă ce hidrolizează bilirubina, producând bilirubină neconjugată.
Tipuri de icter
Există 3 tipuri de icter, în funcție de localizarea anatomică și de modalitatea de manifestare:
- Icter prehepatic: Acest tip de icter poate să apară înainte ca ficatul să prelucreze resturile și deșeurile, motiv pentru care crește nivelul de bilirubină neconjugată. Degradarea excesivă a celulelor roșii peste capacitatea ficatului de a conjuga bilirubina determină hiperbilirubinemia neconjugată. Acest lucru înseamnă că bilirubina, care este conjugată, va fi excretată în mod natural din organism. Cea care rămâne, și este neconjugată în fluxul sanguin, va determina apariția icterului. Icterul pre-hepatic este cauzat de afecțiuni care cresc rata de hemoliză a sângelui.
- Icter hepatic: Această variantă de icter apare la nivelul ficatului și este caracterizată de niveluri mari de bilirubină conjugată, dar și neconjugată. Ficatul își pierde capacitatea de a conjuga bilirubina. Dacă devine cirotic, atunci va comprima porțiunile intrahepatice ale arborelui biliar și se va produce obstrucția. Toate acestea vor duce la existența celor două tipuri de bilirubină în sânge. Icterul hepatic apare atunci când țesutul hepatic are aspect cicatricial, este deteriorat sau nu își mai îndeplinește funcția în mod eficient.
- Icter posthepatic: Poate să apară după ce ficatul și-a îndeplinit funcția de procesare a deșeurilor. În cadrul acestui tip de icter vorbim de un nivel mare de bilirubină conjugată. În icterul posthepatic apare obstrucția drenajului biliar. Cu alte cuvinte, bilirubina care nu este excretată va fi conjugată de ficat, adică se va înregistra un nivel foarte mare. Uneori, obstrucția poate fi cauzată și de pancreatite, existența unor infecții parazitare ori a unor leziuni ale căilor biliare (chirurgicale sau traumatice).
Un alt tip particular de icter este icterul mecanic, cunoscut și sub numele de icter subhepatic sau hepatită mecanică. Diagnosticul poate fi greu de stabilit, motiv pentru care uneori, pacienții adulți pot fi internați la boli interne sau chiar la infecțioase.
Icterul la nou-născuți
Icterul la nou-născuți este unul particular, icterul nou-născuților fiind cunoscut sub numele de icter neonatal sau icter fiziologic. Este considerat o afecțiune comună pentru bebelușii care se nasc la 38 de săptămâni de gestație, dar poate să apară și la cei alăptați. Pentru că sistemul lor digestiv nu este încă complet dezvoltat și adaptat pentru a face față lumii exterioare, nou-născuții nu sunt capabili să sintetizeze și să excreteze bilirubina sau vor sintetiza o cantitate prea mare. Aceasta se poate acumula în organism și va determina icterul la bebeluși cu simptome precum îngălbenirea pielii, a mucoaselor și a albului ochilor. Medicul pediatru va decide dacă va aplica tratamentul cu lumină sau nu pentru a trata icterul la copii, în baza istoricului medical al mamei, ținând cont și de manifestările clinice și de rezultatul testelor de sânge efectuate.
Icterul neonatal reprezintă colorația în nuanțe de galben a sclerelor, a mucoaselor și a tegumentelor nou-născutului. Acesta apare destul de frecvent, 60% dintre nou-născuții la termen și 80% dintre cei născuți prematur prezentând simptomele. Majoritatea copiilor se nasc cu o cantitate mare de hematii în sânge, iar ficatul nu este suficient dezvoltat pentru a procesa această cantitate în mod rapid. Un nivel crescut al bilirubinei poate duce la leziuni cerebrale.
Tipuri de icter neonatal
- Icterul neonatal fiziologic: Se manifestă la nou-născut după aproximativ 2 zile de la naștere. Se caracterizează prin colorarea sclerelor, a mucoaselor și a tegumentelor, dar starea generală a copilului este bună. În cadrul acestuia, nu se înregistrează modificări ale dimensiunii ficatului sau ale splinei. Icterul fiziologic se remite după câteva zile până la câteva săptămâni. Nou-născutul la termen nu necesită un tratament special, icterul se va remite de la sine în câteva zile.
- Icterul neonatal patologic: Se evidențiază încă din primele ore ale nașterii. Nou-născutul prezintă hepatosplenomegalie, iar starea generală a acestuia este alterată. Bilirubina crește constant în acest tip de icter, iar ameliorarea simptomelor se face mai lent. În cadrul icterului patologic se aplică două metode de tratament: fototerapia și exsanguinotransfuzia.
Etiologia icterului neonatal
Icterul neonatal apare ca urmare a formării bilirubinei prin distrucția rapidă a eritrocitelor. În acest fel, se formează cantități mari de bilirubină indirectă, care nu poate fi eliminată tot atât de rapid. Aceasta ajunge la nivelul ficatului, unde în prezența unei enzime (uridil-difosfo-glucuronil-transferaza) este conjugată și transformată în produși ce vor fi eliminați. În primele zile după naștere, ficatul nu își îndeplinește funcțiile în totalitate, ca urmare a imaturizării celulare. Ca urmare, bilirubina indirectă care ajunge la ficat nu este metabolizată în totalitate. Astfel, apare colorația gălbuie caracteristică icterului prehepatic. Alte cauze care pot conduce la apariția icterului neonatal sunt: hemoragiile; infecțiile bacteriene sau virale; disfuncții hepatice; afecțiuni care conduc la hemoliza accelerată a hematiilor (distrugerea hematiilor); deficit enzimatic; incompatibilitate de tip Rh între mamă și copil.
Factori de risc
Complicatiile icterului neonatal pot fi agravate de urmatorii factori de risc: infecțiile congenitale; nașterea prematură; icterul neonatal este mai des întâlnit la nou-născuții prematuri, dar și la cei cu o greutate mai mică raportată la valorile normale; echimozele; echimozele nou-născutului care apar la naștere se manifestă prin degradarea hematiilor; alăptarea; nou-născuții care sunt hrăniți cu lapte matern au un risc mai mare de a dezvolta icter. Explicatia nu este pe deplin cunoscută, dar se presupune ca un nivel crescut al factorului epidermal si al cantitatii de proteine determină cresterea bilirubinei. De asemenea, daca hranirea cu lapte matern este deficitara, motilitatea intestinala scade, ceea ce va determina o reducere a eliminarii bilirubinei; genetica; copiii care au in familie membri ce au prezentat icter neonatal la nastere sunt mai predispusi sa dezvolte icter; rasa; frecventa aparitiei icterului neonatal este mai crescuta la asiatici si mai redusa la africani; altitudinea; icterul neonatal apare mai des in zonele aflate la altitudine mai crescuta, comparativ cu zonele ce au altitudinea mai mica; diabetul; riscul unui copil de a avea icter neonatal este mai crescut daca mama este diagnosticata cu diabet; consumul de droguri; consumul de droguri de catre mama poate creste susceptibilitatea nou-nascutului de a dezvolta icter.
Cauzele icterului la adulți
Acumularea în sânge a pigmentului bilirubină este cauza principală de apariție a icterului. Când la un adult apare icterul, acesta poate fi primul simptom al unei boli mai grave. Bilirubina este procesată la nivelul ficatului, motiv pentru care icterul este un simptom al bolilor hepatice.
Cauze posibile ale icterului
- Boli hepatice: Hepatita virală (A, B, C, D, E), ciroza hepatică, steatohepatita, cancerul hepatic, ficatul polichistic.
- Afecțiuni ale bilei: Calculii biliari (litiază biliară), tumori ale căilor biliare, stricturi biliare, colangita, atrezie biliară.
- Anomalii și afecțiuni sanguine: Anemia hemolitică (inclusiv anemia cu celule în seceră), reacții secundare transfuziilor de sânge, transfuzii feto-maternă.
- Consumul excesiv de alcool: Alcoolul este un factor care poate cauza funcționarea anormală a ficatului și în anumite cazuri poate duce la un exces de bilirubină și la icter.
- Factori ereditari: Sindromul Dubin-Johnson, sindromul Gilbert, sindromul Crigler-Najjar.
- Medicamente: Unele medicamente prescrise pentru alte boli diagnosticate pot influența cantitatea de bilirubină care se secretă sau stochează în organism și astfel să fie o cauză a apariției icterului.
- Infecții: Infecțiile înregistrate la nivelul corpului, în sângele copilului, alte infecții virale și bacteriene, dar și hepatitele pot determina icter.
- Intervenții chirurgicale: Uneori după o operație pot să apară anumite probleme fiziologice și patologice de funcționare normală a bilei, iar aceste afecțiuni pot determina apariția icterului.
- Sarcină: Corpul femeilor însărcinate prelucrează bilirubina fătului cât timp acesta se află în uter. În momentul nașterii, corpul bebelușului nu este capabil în primele săptămâni să prelucreze și proceseze bilirubina în cantitățile normale și icterul fiziologic apare în primele zile după naștere.
Simptomele icterului
Deși uneori adulții pot să nu aibă simptome specifice, icterul poate fi diagnosticat pe baza analizelor realizate la controlul medical periodic. Alteori, icterul se manifestă pe măsură ce crește cantitatea de bilirubină în organism. Cele mai frecvente simptome sunt:
- Febra
- Prurit sau mâncărime de piele
- Semne și vânătăi specifice pe piele
- Durere abdominală însoțită de frisoane
- Schimbarea culorii pielii (galbenă, uneori verzuie)
- Urină de culoare închisă
- Scaun deschis la culoare
- Simptome specifice de gripă
- Slăbiciune și apetit scăzut, cu pierdere inexplicabilă în greutate - uneori
- Greață, vărsături, amețeli
La nou-născuții cu icter patologic, la aceste simptome se asociază și următoarele: hepatosplenomegalie, purpură, petesii.
Diagnosticarea icterului
Diagnosticul icterului este un proces esențial pentru determinarea cauzei îngălbenirii pielii și a mucoaselor, care poate semnala afecțiuni hepatice, biliare sau sanguine. Medicul va utiliza mai multe metode de evaluare, inclusiv examinarea fizică, analize de sânge, teste imagistice și, în unele cazuri, biopsii hepatice.
Pașii principali în diagnosticarea icterului:
- Examinarea fizică și istoricul medical: Medicul va analiza istoricul medical al pacientului pentru a identifica factori de risc și va evalua îngălbenirea pielii și a ochilor, va palpa abdomenul pentru a verifica dacă ficatul sau splina sunt mărite.
- Analize de sânge:
- Bilirubina totală și fracționată: Măsoară nivelul bilirubinei în sânge.
- Transaminazele hepatice (ALT și AST): Crescute în afecțiuni hepatice.
- Fosfataza alcalină (ALP) și GGT: Niveluri ridicate sugerează obstrucție biliară.
- Albumina și INR (Timp de protrombină): Indică severitatea disfuncției hepatice.
- Hemoleucograma completă: Ajută la depistarea anemiilor hemolitice.
- Markeri virali pentru hepatită (HBV, HCV): Necesari pentru excluderea infecțiilor hepatice.
- Testul Coombs indirect la mamă: Determină anticorpii antihematii liberi de tip IgM.
- Investigații imagistice:
- Ecografie abdominală: Poate detecta mărirea ficatului, prezența calculilor biliari sau obstrucții ale canalelor biliare.
- Tomografie computerizată (CT) abdominală: Oferă imagini detaliate ale ficatului, pancreasului și căilor biliare.
- Rezonanță magnetică (RMN) și colangiopancreatografia RMN (MRCP): Utile pentru a evalua sistemul biliar și eventualele obstrucții.
- Colangiopancreatografia endoscopica retrogradă (ERCP): Permite examinarea și, dacă este necesar, tratamentul obstrucțiilor căilor biliare.
- Amnioscopia: Realizează vizualizarea neinvazivă, spectrofotometrică a lichidului amniotic.
- Determinarea spectrofotometrică a bilirubinei din lichidul amniotic.
- Biopsia hepatică: În cazuri rare, când cauza icterului rămâne incertă sau se suspectează o afecțiune hepatică gravă.
- Analize de laborator specifice nou-născuților: Hemoleucograma, albumina serică, fosfataza alcalină, gama-glutamiltransferaza, alfa-1-antitripsina, timpul de protrombină, sumar de urină.
- Testare genetică: Pentru determinarea mutațiilor autozomale recesive ale genei UGT1A1 (sindromul Gilbert).
Opțiuni de tratament
Icterul nu este o boală în sine, ci un simptom al unor afecțiuni subiacente, motiv pentru care tratamentul depinde de cauza care l-a provocat. Abordarea terapeutică poate varia de la tratamente medicamentoase și modificări ale stilului de viață până la intervenții chirurgicale sau terapii de susținere în cazurile severe.
Tratamentul icterului
- Tratament medicamentos: Medicul poate prescrie produse pentru creșterea cantității de fier din organism, medicamente antivirale, steroizi sau suplimente alimentare. În situațiile speciale în care icterul a apărut pe fondul consumului unui anumit produs medicamentos, specialistul va înlocui medicamentul. Antihistaminicele pot fi utilizate pentru a controla mâncărimile asociate icterului. Fenobarbitalul stimulează ficatul să proceseze bilirubina mai eficient. Albumina (1 g/kgc) leagă bilirubina indirectă, în scopul conjugării acesteia la nivelul ficatului, dar are utilizare limitată. Metaloporfirinele scad producția de bilirubină.
- Tratament chirurgical: Obstrucția căilor biliare va trebui rezolvată printr-o intervenție chirurgicală de identificare și înlăturare a calculilor biliari sau a altor cauze de obstrucție.
- Fototerapie: Reprezintă un mecanism de detoxifiere a bilirubinei prin utilizarea energiei luminoase pentru a-i modifica structura și a o converti în molecule care pot fi excretate, chiar și atunci când procesul de conjugare este deficitar. Fototerapia convertește bilirubina în fotoizomeri de culoare galbenă și produși de oxidare incolori care sunt mai puțin lipofilici decât bilirubina și nu necesită conjugare hepatică pentru a fi excretați. Principiul fototerapiei se bazează pe utilizarea luminii fluorescente cu o lungime de undă la care absorbția bilirubinei este optimă (459 nm). Cele mai bune lungimi de undă pentru fototerapie sunt situate în intervalul 460-490 nm, corespunzând luminii albastre. La nou-născuți, copiii vor fi ținuți sub o lampă cu o lumină specială, timp de câteva ore sub această lumină, doar în pampers, cu ochii acoperiți.
- Exsanguinotransfuzia: Este folosită când fototerapia nu ajută la obținerea rezultatelor dorite. Prin aceasta, este redusă rapid concentrația bilirubinei în sânge. Se impune dacă valorile bilirubinei depășesc 20 mg/dl.
- Administrarea intravenoasă de imunoglobulină: Prin intermediul acestei forme de tratament, hemoliza este încetinită.
- Profilaxie și management: Alimentația precoce în sala de naștere (colostrul conține o cantitate mare de lactoză, cu rol purgativ) determină eliminarea mai rapidă a bilirubinei. Ulterior, se recomandă alimentație la cerere și asigurarea confortului termic, deoarece hipotermia și stresul la frig determină perturbări ale transportului bilirubinei către hepatocit.
- Tratamentul icterului prin inhibitori din laptele matern: Se poate recomanda fototerapia cu fibră optică la domiciliu, dacă aceasta este disponibilă, sau suplimentarea alăptării cu formule de lapte, mai ales parțial hidrolizate, care determină scăderea absorbției intestinale a bilirubinei. Întreruperea temporară a alăptării (24-48 de ore) se indică doar în rarele cazuri în care valoarea bilirubinei depășește 20 mg/dl.
- Imunoprofilaxie: Administrarea de imunoglobuline anti-D (300 µg) la femeia Rh-, în sângele căreia s-a produs pasaj de hematii Rh+ (după avort, naștere, manevre obstetricale, operație cezariană). Imunoglobulinele anti-D suprimă apariția răspunsului imunologic prin distrugerea hematiilor Rh+ pătrunse în sângele matern.
- Conduita curativă prenatală: Reprezentată de transfuzia intrauterină. În cazurile de afectare gravă a fătului, în săptămânile 25-35 de gestație, se cateterizează pe cale endoscopică vena ombilicală și se administrează sânge.
În cazul icterului cauzat de alimentația parenterală totală, în afara opririi acesteia, niciun tratament nu s-a dovedit eficient.
Complicațiile icterului
Icterul netratat corespunzător poate duce la complicații medicale severe. Icterul netratat la nou-născuți poate provoca leziuni cerebrale.
- Encefalopatie acută: Această afecțiune apare dacă bilirubina ajunge la nivelul creierului. Printre simptomele care caracterizează encefalopatia acută se află: febră, plânsul ascuțit, arcuirea trunchiului și a gâtului, dificultăți la hrănire.
- Kernicterus: Se instalează dacă encefalopatia nu a fost tratată corespunzător sau la timp. Această afecțiune se manifestă când bilirubina ajunsă la nivelul creierului determină leziuni permanente. Simptomele caracteristice kernicterusului sunt: privire fixată în sus, mișcări involuntare, surditate, displazie dentară a dinților deciduali. În afara formei clasice există și forme de hiperbilirubinemie cronică cu predominanța afectării motorii, a hipoacuziei sau forma subtilă - disfuncția neurologică indusă de bilirubină, manifestată prin tulburări senzoriale, tulburări de coordonare și/sau de tonus.
- Icterul nuclear: Complicație gravă a bolii hemolitice ce se instalează, de obicei, în ziua a treia de viață. Icterul nuclear se produce ca urmare a trecerii bilirubinei indirecte prin bariera hemato-encefalică sau dacă bariera hemato-encefalică este lezată. Bilirubina liberă nelegată de albumină, liposolubilă, se impregnează în substanța cerebrală, mai ales în nucleii bazali, hipocampus și nucleii cornului anterior al măduvei spinării. Microscopic se evidențiază fenomene de necroză cu pierderi neuronale și glioză. Encefalopatia acută hiperbilirubinemică apare la nou-născutul la termen cu incompatibilitate de Rh, cu valori ale bilirubinemiei care depășesc 20 mg/dl.
Prevenirea icterului
Cea mai bună metodă pentru a preveni apariția icterului neonatal este alimentația corespunzătoare a nou-născutului. Este indicat ca bebelușul să fie hrănit la intervale de aproximativ 3-4 ore. Alăptarea este cea mai optimă sursă de hrană pentru nou-născut în primele luni. Dacă din diferite motive alăptarea nu este posibilă, se recomandă alegerea unei formule de lapte cu o cantitate crescută de proteine.
În ceea ce privește prevenirea icterului la adulți, având în vedere cauzele care îi generează apariția, este greu de preîntâmpinat. Un stil de viață echilibrat și o dietă bogată în nutrienți și vitamine este esențială pentru buna funcționare a organismului. Este important să se evite factorii de risc, cum ar fi consumul excesiv de alcool și expunerea la substanțe toxice.
Dacă te confrunți cu simptome specifice, este recomandat un consult medical pentru un diagnostic corect și o îngrijire corespunzătoare.
Pediatrie – Icter neonatal: De Dr. Kristen Hallett
tags: #valoarea #icterului #poate #creste
