Nașterea prin cezariană este o intervenție chirurgicală majoră prin care un medic efectuează o incizie în abdomenul și uterul mamei pentru a aduce pe lume un bebeluș. Această procedură a evoluat semnificativ de la prima sa documentare în anul 1020 d.Hr., devenind o opțiune frecventă, deși vine la pachet cu riscuri atât pentru mamă, cât și pentru bebeluș.
În unele cazuri, nașterile prin cezariene sunt planificate încă de la începutul sarcinii, cu toate că aceste intervenții sunt realizate, de obicei, atunci când apar complicații în timpul travaliului. Există însă și situații în care femeile optează pentru o operație de cezariană electivă, dorind ca efortul și durerile să fie cât mai mici la naștere. Este important de menționat că nasterea prin cezariana nu este un moft, ci o necesitate în anumite situații medicale clare, când viața mamei și a fătului ar putea fi în pericol.
Tipuri de Cezariană: Programată vs. de Urgență
Operația de cezariană poate fi efectuată în două situații principale: programată (electivă) sau de urgență. Fiecare tip are indicațiile sale specifice și implică pregătiri și riscuri diferite.
Cezariana Programată (Electivă)
Cezariana programată este o intervenție planificată în avans, înainte de declanșarea travaliului. Este recomandată în situațiile în care medicul consideră că nașterea naturală ar prezenta riscuri pentru mamă sau copil. De obicei, nasterea prin cezariana trebuie și este evitata înainte de saptamana 39 de sarcina pentru ca, pana in acest punct, fatul nu este suficient dezvoltat in uterul mamei. Programarea cezarienei se face în funcție de datele obținute cu ajutorul ecografului, referitoare la situația care impune cezariană. Astfel, cezariana la rece oferă pacientei un confort psihic ridicat. Știind data în care vei naște, te vei putea pregăti mult mai bine din punct de vedere emoțional. Fiind mai relaxată, inclusiv uterul tău va fi mai relaxat, astfel că va scurta durata intervenției, care este una de rutină pentru medicii ginecologi.
Când se recomandă o cezariană programată?
- Poziția anormală a fătului (prezentare pelviană, oblică sau transversală)
- Placenta praevia (placenta acoperă colul uterin, împiedicând nașterea vaginală)
- Făt macrosom (greutate estimată mare, peste 4.500 g în cazul diabetului gestațional)
- Istoric de cezariană anterioară, dacă există contraindicații pentru o naștere naturală
- Sarcină gemelară sau multiplă, în anumite condiții
- Afecțiuni materne severe (boli cardiovasculare, diabet sever, preeclampsie, infecții active precum herpes genital)
- Malformații uterine care împiedică nașterea vaginală
- Herpesul genital activ
- Obstacole ale canalului de naștere
- Accidente rutiere sau de alta natură, cu fracturi ale bazinului
- Boli ale oaselor bazinului (luxația congenitală de șold)
- Miopia agravată
- Decizia personală a mamei, în cazul în care aceasta optează pentru cezariană din motive non-medicale (în funcție de legislația și practica medicală locală)
Cum decurge o cezariană programată? Este stabilită o dată exactă a operației (de obicei, în săptămâna 39 de sarcină). Mama efectuează analize preoperatorii (hemoleucogramă, coagulogramă, ecografie etc.). Se administrează rahianestezie (cel mai des folosită) sau, în cazuri speciale, anestezie generală. Intervenția este mai controlată și mai puțin stresantă decât o cezariană de urgență.
Cezariana de Urgență
Cezariana de urgență se efectuează în timpul travaliului când apar complicații neașteptate care pun în pericol viața mamei sau a bebelușului. Aceasta se impune în situații precum:
- Suferință fetală acută (scăderea ritmului cardiac al fătului, lipsa oxigenării)
- Dezlipirea prematură a placentei (placenta abruptio), care poate cauza hemoragie severă
- Eșecul travaliului (dilatație insuficientă a colului uterin, copilul nu coboară în canalul de naștere)
- Ruptura uterină (mai ales la femeile cu cicatrice uterină de la o cezariană anterioară)
- Prolapsul de cordon ombilical (când cordonul iese înaintea copilului, reducând oxigenarea acestuia)
- Hemoragie severă a mamei
- Hipertensiune severă sau preeclampsie gravă
Cum decurge o cezariană de urgență? Se administrează anestezie rapidă (dacă mama are deja anestezie epidurală din timpul travaliului, se intensifică efectul; altfel, se poate apela la anestezie generală). Operația trebuie efectuată cât mai rapid (uneori în doar câteva minute) pentru a salva mama și copilul. Riscurile de complicații pot fi mai mari decât în cazul unei cezariene programate, deoarece organismul este deja în stresul travaliului.
Factori care Impun Nașterea prin Cezariană
Medicul decide când se face cezariană, de cele mai multe ori motivele fiind complicațiile din timpul nașterii care ar putea pune în pericol atât viața fătului, cât și a mamei. Există și alte condiții care impun nașterea prin cezariană, printre care:
- Frecvența cardiacă fetală anormală: ritmul cardiac fetal în timpul travaliului este un semn al stării în care se află fătul în timpul procesului de naștere. Rata normală variaza între 120 și 160 de bătăi pe minut. Dacă ritmul cardiac fetal arată că poate exista o problemă, medicul va lua măsuri imediate. Aceasta poate fi conectarea la oxigen a mamei și schimbarea poziției acesteia. Dacă ritmul cardiac nu se îmbunătățește, medicul poate recurge la operația cezariană.
- Poziția anormală a fătului în timpul nașterii. Poziția normală a fătului în timpul nașterii este cu capul în jos, cu fața la spatele mamei. Uneori, un făt nu este în poziția corectă. Acest lucru face nașterea mai dificilă.
- Probleme cu travaliul care poate să nu avanseze așa cum ar trebui.
- Dimensiunea fătului: copilul este prea mare pentru a putea fi născut pe cale vaginală.
- Probleme cu placenta: precum placenta previa, în care aceasta blochează colul uterin. Desprinderea prematură de placentă este cunoscută sub denumirea de abruptio.
- Anumite afecțiuni ale mamei, cum ar fi diabetul, hipertensiunea arterială sau infecția cu HIV, herpes.
- Sarcina multiplă.
- Existența unei cezariene anterioare.
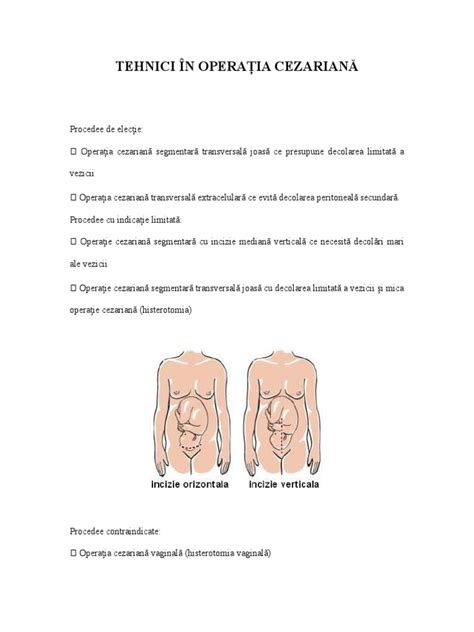
Tipuri de Incizie în Cezariană
În ceea ce privește incizia făcută în abdomen, ea poate fi făcută în două modalități, respectiv:
- De sus în jos, respectiv pe vertical: acest tip de incizie se extinde de la buric până la linia părului pubian.
- Pe orizontală: când incizia se extinde peste linia părului pubian. Aceasta se folosește cel mai des, deoarece se vindecă bine și există mai puține sângerări.
Tipul de incizie folosit depinde de starea de sănătate a mamei și a fătului.
Pregătirea pentru Cezariană
Înainte de intervenție, vei semna un formular de consimțământ. Citește-l cu atenție și întreabă orice nu îți este clar. De asemenea, dacă cezariana este planificată și necesită anestezie generală, rahidiană sau epidurală, vi se va cere să nu mâncați sau să nu beți nimic timp de 8 ore înainte de procedură.
Pregătirea preoperatorie poate include și recomandări individualizate - de exemplu: spălare cu săpun antiseptic, raderea suprafeței tegumentelor, pregătirea intestinului gros etc. - aceste detalii vor fi discutate împreună cu medicul curant. NU vei folosi creme de corp, machiaj, vopsea de unghii sau ojă semi-permanentă deoarece împiedică folosirea diferiților senzori de monitorizare sau pansamente de corp. Nu vei folosi cosmetice de par care au în compoziție alcool.
Repaus alimentar total:
- MINIM 6 ore pentru alimente solide și lichide (se consideră aliment orice nu este apă sau ceai)
- MINIM 2 ore pentru apă sau ceai
- NU vei mânca și nu vei bea lichide (nu vei înghiți absolut nimic) cu cel puțin 6 ore înaintea operației pentru a evita regurgitarea conținutului stomacului ce poate intra astfel în plămâni, ducând la complicații grave;
- NU vei mesteca gumă și NU vei fuma în ziua operației;
- Medicamentele pe care le iei în mod regulat se vor administra cu foarte puțină apă, doar cu acordul prealabil al medicului anestezist;
- Poți lua la sala de operații ochelari, aparat de auz, proteze dentare mobile, dar acestea vor trebui scoase înaintea intervenției;
- Pentru siguranța ta, vei lăsa la salon lentilele de contact, bijuterii, inele de piercing;
- Dacă urmezi un tratament cronic - medicul anestezist este cel care va stabili cum vei lua medicamentele înainte de operație și în ce mod vei reveni la medicația aceasta după operație;
În mod ocazional, medicul anestezist poate depista o problemă în starea ta de sănătate ce ar crește riscul operator și anestezic și de aceea poate considera o amânare a intervenției chirurgicale pentru reevaluarea acestei probleme.
Anestezia în timpul Cezarienei
În cele mai multe cazuri, gravida este trează în timpul unei cezariene. Doar în cazuri rare, este nevoie de anestezie generală care să te inducă într-un somn profund. Majoritatea cezarienelor se fac cu o anestezie locală, cum ar fi epidurala sau spinala. Odată ce anestezia și-a făcut efectul, medicul va face o incizie deasupra osului pubian, fie transversală, fie verticală.
Există două variante de anestezie:
- Anestezia totală: După administrarea acesteia, pacienta va rămâne complet inconștientă pe toată durata operației de cezariană și puțin timp după aceea.
- Anestezie locală: Aceasta va amorți partea inferioară a corpului, de la talie până la vârfurile degetelor de la picioare. Avantajul este că pacienta este trează pe toată durata operației și poate vedea copilul imediat după ce este scos din uter. Anestezia locală se împarte în două tipuri:
- Epidurală: anestezicul este introdus în corp prin spațiul epidural, localizat în măduva spinării, în regiunile toracice sau lombare ale coloanei vertebrale. Acest tip de anestezie își va face efectul după 10-20 de minute de la injectare.
- Spinală: este cunoscută și sub numele de blocaj spinal, iar anestezicul este introdus cât mai aproape de măduva spinării. Este o anestezie care își face efectul mult mai repede decât epidurala, fiind nevoie de o cantitate mai mică de substanță.
Procedura Chirurgicală
Ginecologul va face incizii adânci prin țesuturi și va separa mușchii până când se ajunge la peretele uterin. Apoi va face o incizie finală în uter. Această incizie este, de asemenea, orizontală sau verticală. Medicul va deschide sacul amniotic și va scoate copilul. Este posibil să simți o presiune sau o senzație de extragere. Ulterior, medicul va tăia cordonul ombilical.
Ti se vor administra medicamente pentru a ajuta uterul să se contracte și să expulzeze placenta. Medicul va îndepărta placenta și va examina uterul. Apoi, va închide incizia în mușchiul uterin și va repozitiona uterul în cavitatea pelviană. Apoi, va închide straturile de mușchi și țesuturi cu suturi. De asemenea, va închide incizia pielii cu suturi sau capse chirurgicale. La final, ți se va aplica un bandaj steril.
În timpul operației de cezariană, sunt deschise individual șase straturi separate ale peretelui abdominal și ale uterului. Incizia din abdomen va avea între 10 și 20 cm, în funcție de cât estimează medicul că este nevoie pentru a scoate copilul.
Riscurile unei Cezariene
Deși sunt rare, în urma unei operații de cezariană, pot apărea unele complicații, precum:
- Reacții la medicamentele utilizate în timpul intervenției chirurgicale;
- Sângerare;
- Desprinderea anormală a placentei, în special la femeile cu naștere anterioară prin cezariană;
- Leziuni ale vezicii urinare sau intestinului;
- Infecție în uter;
- Probleme la urinare sau infecție a tractului urinar;
- Revenirea întârziată a funcției intestinale;
- Existența cheagurilor de sânge.
După o cezariană, este posibil ca o femeie să nu poată avea o naștere vaginală, la o viitoare sarcină. Acest lucru depinde de tipul de incizie care a avut loc. Cicatricile verticale nu sunt suficient de puternice pentru a rezista în timpul contracțiilor travaliului. Din acest motiv, la o sarcină viitoare ar putea fi necesară nașterea tot prin cezariană.
Riscurile operației de cezariană includ și probleme de respirație ale bebelușului, leziuni accidentale pe pielea bebelușului, cauzate de inciziile efectuate de medic, sângerări abundente ale mamei, infecții, reacții adverse la anestezie, apariția unor cheaguri de sânge și posibilitatea de creștere a riscurilor și complicațiilor pentru sarcinile ulterioare.
Recuperarea după Cezariană
Recuperarea după o operație de cezariană durează mai mult decât după o naștere vaginală, deoarece este o intervenție chirurgicală majoră. Procesul implică mai multe etape, de la îngrijirea imediată postoperatorie până la revenirea completă la activitățile normale. Este esențial ca proaspăta mamă să acorde atenție modului în care se simte și să urmeze recomandările medicale pentru a preveni complicațiile.
Imediat după operație: Mama va fi monitorizată atent în sala de recuperare. Personalul medical va verifica semnele vitale, sângerarea și răspunsul la anestezie. Senzația în partea inferioară a corpului va reveni treptat. Este posibil să apară frisoane, greață sau amețeli. Durerea la nivelul inciziei va începe să se manifeste pe măsură ce efectul anesteziei scade, iar medicii vor administra analgezice pentru a o gestiona. Mama va avea o sondă urinară, care va fi îndepărtată după aproximativ 12-24 de ore.
Îngrijirea plăgii postoperatorii: Plaga de la nivelul abdomenului trebuie menținută curată și uscată pentru a preveni infecțiile. După externare, mama trebuie să fie atentă la semne de infecție, cum ar fi roșeața excesivă, umflarea, secrețiile purulente sau durerea intensă în jurul plăgii. Pentru a facilita vindecarea, se recomandă evitarea efortului fizic intens și menținerea unei igiene riguroase.
Gestionarea durerii și a disconfortului: Durerea postoperatorie este un aspect normal al recuperării, dar poate fi gestionată eficient cu analgezice prescrise de medic. Adoptarea unor poziții confortabile în pat și utilizarea unei perne pentru susținerea abdomenului pot reduce disconfortul. Tusea, strănutul sau râsul pot provoca durere în zona inciziei, dar acest disconfort poate fi diminuat dacă mama își susține abdomenul cu mâinile sau cu o pernă.
Alimentația și mobilizarea după operație: În primele ore după operație, consumul de alimente solide este restricționat, iar mama va începe cu lichide clare. După ce activitatea intestinală revine la normal, dieta poate fi progresiv diversificată. Mobilizarea precoce este esențială pentru prevenirea complicațiilor, cum ar fi formarea trombilor. Medicii recomandă ridicarea din pat și efectuarea unor mișcări ușoare cât mai curând posibil, de obicei la 12-24 de ore după operație.
Alăptarea: În cele mai multe cazuri, alăptarea poate începe imediat după operație. Contactul piele pe piele este esențial pentru reglarea temperaturii copilului, stimularea atașamentului și inițierea lactației. Poziționarea corectă a bebelușului la sân este foarte importantă, mai ales după o operație de cezariană. Pozițiile care reduc presiunea asupra abdomenului, cum ar fi poziția culcat pe o parte sau poziția „minge de rugby”, sunt adesea recomandate.
Sfaturi pentru recuperarea după cezariană:
- Minim 2-4 zile, vei rămâne internată în spital pentru supraveghere medicală;
- Consum ridicat de lichide, pentru a compensa cantitatea pierdută în timpul operației;
- Administrarea de analgezice dacă este nevoie;
- Nu ridica greutate, exceptând bebelușul;
- Evită urcarea și coborârea scărilor;
- Odihnă prelungită, în special în primele 6 săptămâni după cezariană;
- Dormi de fiecare dată când doarme și bebe;
- Păstrează toate obiectele necesare pentru îngrijirea bebelușului lângă tine, astfel încât să nu fie nevoie să te deplasezi prea mult, cel puțin în primele zile;
- Dacă simți nevoia să tușești ori să strănuți, susține abdomenul în zona inciziei, cu mâinile;
- Evitarea contactului sexual pentru 6 săptămâni;
- Implică familia și prietenii în rezolvarea treburilor casnice și chiar în îngrijirea celui mic.
Recuperarea după operația de cezariană poate dura până la 6 săptămâni. Este foarte important să îți protejezi corpul, să nu faci efort și să nu ridici greutăți în toată această perioadă. Retragerea uterului durează aproximativ 6 săptămâni, indiferent dacă este vorba despre o naștere naturală sau una prin cezariană. Așezarea unei comprese calde pe abdomen (dar nu pe tăietură) poate ajuta în acest proces.
În timpul spitalizării, pacientei i se vor administra analgezice pentru diminuarea durerii, va fi încurajată să se ridice din pat și să se miște cât mai curând posibil și va putea să înceapă procesul de alăptare. Este indicat ca pacienta să primească ajutor pentru ridicarea nou-născutului. La locul operației de cezariană se va forma o cicatrice orizontală de aproximativ 10 până la 20 cm lungime.
Recuperarea după nașterea naturală și cezariană

tags: #ai #voie #sa #te #machiezi #inainte
