Problemele generate de accesul la avort nu sunt o noutate pentru români. De altfel, avortul sau întreruperea cursului sarcinii a fost aproape mereu prezent, într-o formă sau alta, în legislația penală a României, de la Îndreptarea Legii din 1652 la actualul Cod penal intrat în vigoare în 2014. Avortul la cerere a fost introdus în 1957 prin Decretul nr. 469/1957 pentru modificarea Codului penal. Cea mai sumbră perioadă din amintirea mamelor și bunicilor noastre este cea declanșată de Decretul nr. 770/1966. Până în 1985, rata mortalității materne se dublase, 86% dintre decese fiind urmare a avorturilor clandestine. Această medie era de 10 ori mai mare decât cea europeană. Până în 1989, s-a ajuns la o cifră sumbră de aproape 10.000 de femei care au murit în urma avorturilor ilegale. După revoluție, la 27 decembrie 1989, prin Decretul-lege nr. 1/1989 a fost abrogat Decretul 770/1966 și dispozițiile corespunzătoare din Codul penal. S-a înregistrat un număr extrem de mare de avorturi în 1990 și 1991, iar metodele de contracepție erau în continuare inaccesibile sau necunoscute. Avortul a fost incriminat din nou prin Legea nr. 140 din 5 noiembrie 1996 pentru modificarea și completarea Codului Penal.
În prezent, avortul la cerere este reglementat prin Art. 201 al Codului penal. Avortul la cerere se poate efectua până în a 14-a săptămână de sarcină, o întrerupere de sarcină peste acest termen fiind sancționată cu închisoare de la 6 luni la 3 ani sau cu amendă și cu pedeapsa accesorie a interzicerii exercitării unor drepturi. Însă, femeia însărcinată nu poate să fie subiect activ al acestei infracțiuni, nu poate să fie sancționată, deoarece legiuitorul a stabilit o cauză specială de nepedepsire în cazul în care aceasta își provoacă singură avortul. O întrerupere de sarcină poate să aibă loc legal peste acest termen dacă este în scop terapeutic și diferă în funcție de durata sarcinii. Dacă sarcina are sub 6 luni, atunci se poate întrerupe pentru a proteja sănătatea sau viața femeii însărcinate, iar dacă sarcina depășește 6 luni, medicii pot produce avortul pentru a salva viața mamei, a fătului sau pentru a provoca o naștere prematură. În interpretarea acestui articol, trebuie să se țină cont și de dispozițiile Legii nr. 46 din 21 ianuarie 2003 drepturilor pacientului. Prin urmare, refuzul pe considerente morale nu este absolut, alin. (2) instituind în sarcina medicului condițiile care trebuie respectate în ipoteza alin. De asemenea, această practică nu este conformă nici cu standardele europene prevăzute în jurisprudența CEDO.
Testimonialele persoanelor citate în articol indică și faptul că nu există servicii asigurate de stat care să ghideze persoanele în procesul de întrerupere de sarcină, ceea ce ne arată din nou că statul nu-și îndeplinește obligația corelativă dreptului la avort și că persoanelor nu le sunt oferite informațiile necesare despre sănătatea lor reproductivă, contrar Legii nr. În ciuda dreptului conferit prin lege, dar și a istoriei României, întreruperea de sarcină este mai puțin despre alegerea persoanei și mai mult despre găsirea unui medic care să fie de acord să efectueze procedura în cadrul unui spital de stat, atunci când viața sau sănătatea pacientei nu sunt în pericol.
Ghidarea înspre un medic care efectuează întreruperi de sarcină, iar dacă acesta refuză din motive religioase sau morale, la rândul său să-și îndeplinească obligația legală de a îndruma pacienta spre un medic care oferă astfel de servicii, conform Art. 29 [ Colegiul Medicilor din România, Codul de deontologie medicală al Colegiului Medicilor din România din 04.11.2016, Hotărârea 3/2016 ].
Tipuri de avort
Definiția avortului diferă în funcție de modul în care acesta s-a produs. Avortul poate fi considerat fie pierderea sarcinii în mod spontan până în săptămâna 20 de gestație, fie renunțarea în mod voit la aceasta, prin intermediul medicamentelor sau chirurgical. În mod normal, aproximativ 10-20% din sarcini se termină cu avort spontan. Totuși, numărul real este mai mare, multe din avorturi apărând devreme în sarcină, când femeia încă nu a realizat că este însărcinată.
Avort spontan
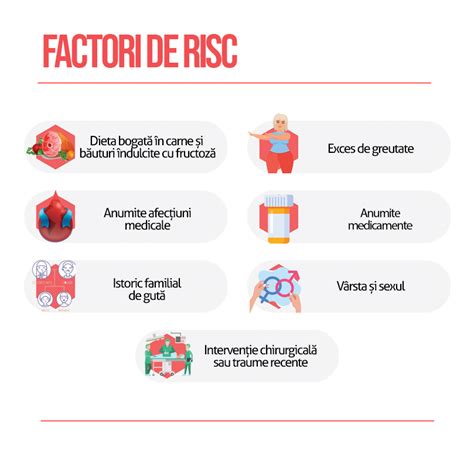
Avortul spontan reprezintă pierderea sau întreruperea sarcinii. Se consideră avort spontan atunci când sarcina este pierdută (nu a fost dorită terminarea acesteia). Cel mai frecvent, avortul spontan are loc în primele 12 săptămâni, iar uneori chiar mai devreme. Aproximativ 80% din avorturile spontane au loc în primul trimestru de sarcină, fiind frecvent legate de probleme la nivelul embrionului sau fătului. Majoritatea avorturilor spontane apar deoarece fătul nu se dezvoltă așa cum ar trebui, 50% dintre acestea fiind asociate cu prezența unor cromozomi în plus sau în minus. Astfel de anomalii apar în timpul sarcinii, nu sunt moștenite de la părinți. Există și cazuri în care anumite afecțiuni preexistente ale mamei pot declanșa un avort. Acestea includ diabetul care nu este ținut sub control, infecțiile, problemele hormonale, afecțiunile uterine sau cervicale sau bolile glandei tiroide. Alți factori de risc includ vârsta (riscul crește progresiv după 35 de ani), un istoric de avorturi spontane, greutatea prea mică sau prea mare a mamei, consumul de tutun, droguri și alcool. De multe ori, avortul spontan poate fi dificil de prevenit. Sângerarea vaginală, durerea sau crampele abdominale, durerea la nivelul spatelui și scurgeri vaginale de consistență diferită pot fi simptome ale unui avort spontan. Un avort spontan incomplet sau complicat poate deveni o urgență ginecologică și o urgență obstetricală, fiind asociat cu hemoragie severă și necesitatea intervenției chirurgicale rapide.
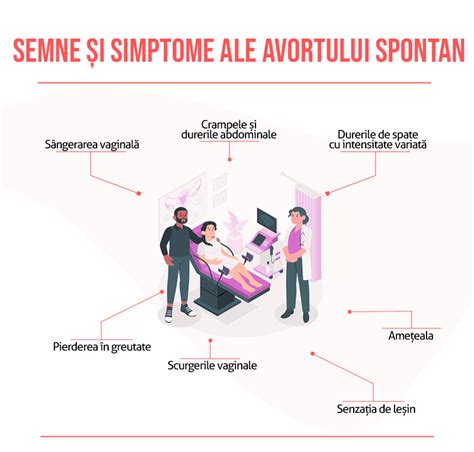
Pe lângă clasificarea avortului în funcție de optarea sau nu pentru acesta, există o clasificare suplimentară, în funcție de stadiul clinic al acestuia:
- Amenințarea de avort - apare atunci când există sângerare vaginală, însă colul uterin nu s-a dilatat, rămânând complet închis; aceste sarcini decurg fără probleme, astfel că adesea, aceste sângerări sunt rezultatul implantării ovulului fecundat în peretele uterin;
- Avortul inevitabil - apare atunci când există o dilatare sau o ștergere a colului uterin, cu contracția sesizabilă a acestuia;
- Avortul incomplet - când s-a eliminat doar o parte din țesutul embrionar și placentar, restul rămânând intrauterin, atunci se poate vorbi despre avort incomplet; sângerările și crampele pot fi prezente și persistente;
- Avortul complet - când s-a eliminat tot țesutul embrionar sau placentar, avortul este considerat complet; acest tip de avort apare frecvent înainte de săptămâna 12 de sarcină; sângerarea ar trebui să înceteze rapid, la fel și durerile de spate și crampele; un avort complet poate fi confirmat ecografic sau prin intermediul chiuretajului chirurgical;
- Avortul pierdut - apare atunci când s-a produs moartea embrionului, dar nu a avut loc expulzia acestuia sau a țesutului placentar; semne ale acestui tip de avort spontan pot fi reprezentate prin dispariția manifestărilor de sarcină și absența ritmului cardiac fetal.
Avort programat (indus)
Avortul programat sau întreruperea de sarcină, reprezintă terminarea voluntară a unei sarcini, după consultarea unui medic. În România, femeile au dreptul, conform legislației, să întrerupă cursul sarcinii, la cererea lor, până la 13 săptămâni. Prin avort (întrerupere de sarcină) se înțelege decizia femeii însărcinate de a opri voluntar, fără presiune psihologică exterioară, fără prejudecăți și cu consiliere anterioară, sarcina avută. Este estimat faptul că 1 din 4 femei au apelat la proceduri de întrerupere de sarcină cel puțin o dată, de-a lungul vieții. Conform orientărilor actuale, orice persoană care alege să facă avort ar trebui să fie anterior consiliată cu privire la opțiunile avute, inclusiv în ce privește continuarea sarcinii, creșterea și educarea ulterioară a copilului, respectiv posibilitatea adopției. Toate metodele de întrerupere de sarcină se consideră a fi eficiente și sigure. Avorturile care au loc în primul trimestru de sarcină nu prezintă risc pe termen lung de infertilitate, avort spontan, sarcină ectopică sau cancer de sân, și nici nu prezintă pericol pentru eventuala sănătate psihică a persoanei în cauză. De obicei, procedura prin care are loc o întrerupere de sarcină este aleasă de către femeia însărcinată, dar la indicațiile și sfaturile medicului ginecolog.
Avort medicamentos
Avortul medicamentos constă în administrarea unor pastile pentru întreruperea sarcinii până în maximum săptămâna a 9-a de sarcină. Aceste pastile pentru avort vor opri dezvoltarea fătului și apoi vor determina contracția uterului, ce va duce la expulzia sarcinii. Acest tip de avort reprezintă o procedură sigură. În general, nu mai mult de 2% dintre persoanele care apelează la această metodă au de-a face cu complicații. Ele pot include infecțiile sau avortul incomplet, însă acestea apar rar. Există, totuși, o serie de efecte adverse cu care te poți confrunta dacă întreruperea de sarcină se realizează în acest mod. Cel mai comun efect este sângerarea puternică, prezentă timp de câteva zile după administrare. Va apărea și durerea, puțin mai intensă decât crampele menstruale. Astfel de manifestări sunt normale, deoarece țesutul va trebui expulzat din interiorul uterului. Alte manifestări mai puțin comune pot include greața, diareea, vărsăturile, oboseala și sensibilitatea sânilor. Acestea se manifestă în primele 24 de ore până la câteva zile. În general, avortul medicamentos este sigur pentru majoritatea persoanelor. Eficiența și siguranța avortului medicamentos sunt aspecte esențiale pe care femeile trebuie să le înțeleagă înainte de a opta pentru această metodă. Avortul medicamentos este considerat o procedură sigură și eficientă în primele săptămâni de sarcină, în general până la 9-10 săptămâni de gestație, însă poate fi utilizat și până la 12 săptămâni în anumite condiții. Rata de succes a avortului medicamentos este ridicată, variind între 94% și 98% pentru sarcinile sub 9 săptămâni. La sarcini mai avansate, eficiența poate scădea ușor, ajungând la aproximativ 87-93% în jurul săptămânii 12. În cazurile în care procedura nu are succes complet, poate fi necesară o intervenție chirurgicală suplimentară pentru a finaliza avortul și pentru a preveni complicațiile. Riscurile implicate în avortul medicamentos sunt relativ scăzute și includ efecte secundare comune, cum ar fi crampele abdominale, sângerările vaginale mai intense, greața și ocazional febra sau frisoanele. În cazuri rare, pot apărea complicații precum infecțiile, retenția produsului de concepție sau sângerările severe care necesită îngrijire medicală de urgență. În comparație cu avortul chirurgical, avortul medicamentos este o metodă mai puțin invazivă și poate fi realizat în afara unui mediu spitalicesc, ceea ce oferă o experiență mai intimă și mai controlată pentru femei. Factori care pot influența succesul procedurii: vârsta gestațională, istoricul medical, precum prezența unor afecțiuni cum ar fi tulburările de coagulare sau infecțiile. Sângerările vaginale și crampele sunt cele mai comune efecte secundare ale avortului medicamentos. Alte reacții adverse presupun: greață și vărsături; febră; frisoane; diaree; migrene. Sângerările ușoare, moderate sau abundente în timpul unui avort medicamentos sunt normale, iar cheagurile de sânge apar în majoritatea situațiilor. Cu toate acestea, sângerarea trebuie monitorizată, deoarece anumite situații pot prezenta un risc: sângerarea nu este prezentă; sângerarea este foarte redusă; sângerarea este abundentă. Atunci când sângerările nu sunt așa cum a explicat medicul, pacienta trebuie să ceară sprijin specializat pentru a se asigura că nu au apărut complicații. La aproximativ 2-3 săptămâni după întreruperea sarcinii prin avort medicamentos pacienta trebuie să revină la un control ginecologic pentru un examen clinic și ecografic pelvin și pentru discuții legate de metode de contracepție. Timpul de recuperare necesar după un avort medicamentos diferă de la o pacientă la alta, însă, ca regulă generală, trebuie evitate activitățile fizice intense sau orice alte activități care provoacă durere și disconfort. În general, se recomandă ca pacienta să apeleze la sprijin de specialitate, pentru a evita tulburările de sănătate mintală ce pot apărea în urma unui astfel de eveniment. Contactul sexual după avortul medicamentos nu este interzis, însă medicii recomandă ca pacienta să aștepte cel puțin 2 săptămâni pentru a evita orice complicație. De asemenea, trebuie evitată o perioadă folosirea tampoanelor pentru a reduce riscul apariției unei infecții. În ceea ce privește o sarcină viitoare, prima menstruație după avortul medicamentos apare în mod normal după 4-6 săptămâni, însă aceasta poate să fie neregulată din cauza modificărilor hormonale.
Avortul medicamentos este o metodă noninvazivă de întrerupere a sarcinii prin administrarea unor medicamente care induc avortul spontan. Această procedură este recomandată în special în primele 9 săptămâni de sarcină și este considerată o alternativă mai puțin agresivă față de avortul chirurgical. Avortul medicamentos este o procedură sigură și eficientă în peste 95% din cazuri, însă trebuie efectuat sub supravegherea unui medic sau conform ghidurilor medicale pentru a reduce riscurile și a gestiona eventualele efecte secundare. Întreruperea de sarcină poate fi realizată prin două metode principale: avortul medicamentos și avortul chirurgical. Fiecare metodă are avantaje și dezavantaje, iar alegerea celei mai potrivite depinde de vârsta sarcinii, starea de sănătate a pacientei și recomandările medicului.
Avortul medicamentos: Aceasta este o metodă noninvazivă care implică administrarea unor medicamente ce provoacă eliminarea sarcinii. Este eficientă în primele săptămâni de sarcină și oferă posibilitatea de a evita o intervenție chirurgicală. Cu toate acestea, este esențial ca procedura să fie realizată sub supraveghere medicală, deoarece pot apărea sângerări abundente, crampe puternice sau alte complicații ce necesită asistență de specialitate.
Avortul chirurgical: Dacă sarcina este mai avansată sau dacă avortul medicamentos nu a fost eficient, se recurge la metode chirurgicale precum aspirația sau dilatarea și evacuarea. Aceste proceduri sunt efectuate în unități medicale de către specialiști și au avantajul de a fi rapide și precise. Cu toate acestea, ele implică un grad mai mare de invazivitate și necesită anestezie locală sau generală.
Avortul medicamentos se poate face până la 9 săptămâni de sarcină (calculat din prima zi a ultimei menstruații). Înainte de 7 săptămâni, procedura are o rată de succes mai mare și provoacă simptome mai ușor de gestionat. Între 7-9 săptămâni, metoda este încă eficientă, dar simptomele pot fi mai intense, iar riscul de avort incomplet crește. După 9 săptămâni, medicii recomandă avortul chirurgical, deoarece avortul medicamentos poate să nu fie complet, crescând riscul de hemoragie severă sau infecție.
Avort chirurgical
Avortul chirurgical se poate realiza, la rândul său, prin două tehnici. Prima presupune aspirația cu vacuum realizată cu un tub, între săptămânile 5 și 12 de sarcină, iar cea de-a doua utilizează o combinație a mai multor tehnici: aspirație, dilatare și chiuretaj, între săptămânile 12 și 14 de sarcină. Nu se realizează avorturi după această perioadă. Avortul prin aspirație reprezintă o metodă sigură de întrerupere a unei sarcini. La fel ca majoritatea procedurilor chirurgicale, există un risc foarte scăzut de infecție, însă medicul îl va limita recomandând un tratament de urmat după intervenție. Cealaltă tehnică de avort chirurgical este asociată cu un risc foarte scăzut de apariție a complicațiilor sau de avort incomplet. Totuși, anumite complicații sunt posibile, dar apar foarte rar. Ele includ infecții, perforări sau hemoragii intense. În principiu, nu există contraindicații asociate cu avortul chirurgical.
Avortul prin dilatare și evacuare se poate realiza și după 16 săptămâni de sarcină, dar până în maximum 24 de săptămâni de sarcină. În România, conform reglementărilor legislative, o întrerupere de sarcină (avort la cerere) poate fi făcută doar în anumite condiții. Una dintre acestea este ca vârsta gestațională, când se optează pentru avort, să nu depășească 14 săptămâni. Pentru ca o astfel ce procedură medicală să poată avea loc, este necesar și consimțământul scris al femeii. Totuși, în anumite condiții, medicul ar putea să intervină și asupra unei sarcini cu vârsta gestațională mai mare de 14 săptămâni: dacă sarcina ridică risc de complicații și probleme de sănătate pentru mama sau făt.

Avort la cerere vs. Avort terapeutic
Există o diferență importantă între avortul la cerere și avortul terapeutic. Avortul la cerere reprezintă întreruperea voluntară a unei sarcini, în limitele prevăzute de lege, de obicei până la 14 săptămâni. În schimb, avortul terapeutic se recomandă doar din motive medicale, atunci când viața sau sănătatea mamei este pusă în pericol, ori atunci când fătul prezintă anomalii grave.
O întrerupere de sarcină poate să aibă loc legal peste acest termen dacă este în scop terapeutic și diferă în funcție de durata sarcinii. Dacă sarcina are sub 6 luni, atunci se poate întrerupe pentru a proteja sănătatea sau viața femeii însărcinate, iar dacă sarcina depășește 6 luni, medicii pot produce avortul pentru a salva viața mamei, a fătului sau pentru a provoca o naștere prematură.
Etica și legislația avortului
Întreruperea de sarcină, sau mai pe scurt avortul, este un subiect extrem de complex, care implică aspecte etice, morale, religioase, juridice și medicale. În jurul său s-au format numeroase perspective, fiecare argumentată în moduri diferite în funcție de valorile și credințele indivizilor sau societăților. O parte a dezbaterii se concentrează asupra întrebării fundamentale: când începe viața umană? Unii consideră că viața începe din momentul concepției, ceea ce înseamnă că avortul ar echivala cu o crimă. Această poziție este susținută în special de grupurile religioase și conservatoare, care pun un accent deosebit pe sacralitatea vieții. Argumentele morale împotriva avortului se bazează pe ideea că fiecare viață este valoroasă și demnă de protecție. Adepții acestei viziuni consideră că un embrion sau un fetus, chiar și în primele stadii ale dezvoltării sale, deține o demnitate intrinsecă ce trebuie respectată.
De cealaltă parte, cei care susțin dreptul la avort pun accent pe autonomia femeii asupra propriului corp. Ei argumentează că nicio persoană nu ar trebui să fie forțată să ducă la termen o sarcină împotriva voinței sale, mai ales în cazuri de viol, incest sau în situații în care viața sau sănătatea mamei este pusă în pericol. Această perspectivă este fundamentată pe principiile drepturilor omului și ale libertății individuale.
Religia joacă un rol esențial în conturarea opiniilor despre avort. Tradițiile religioase, precum creștinismul, islamul și iudaismul, au interpretări diferite în ceea ce privește momentul în care viața începe și în ce condiții avortul poate fi justificat. Biserica Catolică, de exemplu, condamnă în mod absolut avortul, considerându-l un păcat grav.
Perspectiva legală asupra avortului variază considerabil de la o țară la alta. În unele state, precum Polonia sau unele state americane, legislația este foarte restrictivă și impune interdicții severe asupra avortului. În alte țări, precum Canada, Suedia sau Olanda, avortul este legal și accesibil, fiind considerat parte a drepturilor reproductive ale femeilor.
Un alt aspect important în discuția despre avort este impactul acestuia asupra sănătății fizice și mentale a femeilor. Avortul legal și realizat în condiții sigure este considerat o procedură medicală relativ sigură. În schimb, în țările unde este interzis sau sever restricționat, femeile recurg adesea la avorturi ilegale, efectuate în condiții precare, ceea ce poate duce la complicații grave, inclusiv la deces. Din punct de vedere psihologic, impactul avortului variază de la o persoană la alta. O dimensiune mai puțin discutată, dar extrem de relevantă, este impactul socio-economic al avortului. Accesul la avort este considerat esențial pentru femeile care nu dispun de resurse financiare sau de suport familial pentru a crește un copil.
Avortul rămâne una dintre cele mai controversate teme din sfera eticii și moralității. Fiecare poziție este influențată de o multitudine de factori, de la religie și valori culturale, până la considerente legale și medicale.
Ce se întâmplă când refuzăm oamenilor avorturile? | Diana Greene Foster | TED
Recuperarea fizică și emoțională după avort
În cele mai multe cazuri, refacerea fizică durează de la câteva ore până la câteva zile. Menstruația va reveni după aproximativ 4-6 săptămâni. Imediat după avort, deși se poate folosi orice metodă de contracepție, se recomandă ca cel puțin în primele două săptămâni să se evite contactul sexual. Sarcinile viitoare: Posibilitatea unei noi sarcini apare odată cu următorul ciclu menstrual. Totuși, este esențială stabilizarea fizică și emoțională, înainte de o încercare viitoare a unei sarcini. Medicul ginecolog poate oferi consiliere în acest scop. Frecvent, avortul se produce dintr-o cauză tranzitorie. Majoritatea femeilor vor avea sarcini cu decurs normal, după un avort. Mai puțin de 5% dintre femei vor avea două avorturi consecutive și numai 1% vor avea trei sau mai multe avorturi consecutive.
Dacă au fost prezente avorturi multiple, în special mai mult de trei consecutive, este important să fie întrebat medicul ginecolog despre efectuarea unor teste pentru identificarea posibilelor cauze, cum ar fi anomaliile uterine, tulburările de coagulare sau anomaliile cromozomiale.
Vindecarea emoțională poate dura mai mult decât cea fizică. Avortul poate fi resimțit ca o pierdere chinuitoare, pe care cei din jur nu o pot înțelege complet. Emoțiile resimțite pot fi de furie, vină sau disperare. Acordarea timpului pentru a procesa pierderea sarcinii este, astfel, esențială.
Consilierea privind sănătatea sexuală după un avort spontan include atât aspecte medicale, cât și suport emoțional pentru recuperare și planificare ulterioară.

Prevenția
De cele mai multe ori, avortul nu poate fi prevenit. Totuși, este importantă asigurarea stării optime de sănătate, atât a mamei, cât și a fătului. Frecventarea consultațiilor prenatale și evitarea factorilor de risc, cum ar fi fumatul și alcoolul, sunt, de asemenea, metode profilactice utile.
Evita fumatul în toată perioada sarcinii. Evita consumul de alcool. Păstrează o greutate normală: Este foarte important să fii atentă la cât de multe kilograme acumulezi în sarcină.
tags: #articole #cu #avrut #sa #ramana #gravida
