Pierderea unei sarcini, fie ea spontană sau provocată, reprezintă un eveniment complex, încărcat de multiple semnificații, de la cele biologice și medicale, la cele psihologice și sociale. Avortul spontan este pierderea unei sarcini înainte de săptămâna 24 de gestație, cel mai adesea în primul trimestru.
Este normal să treci prin tot felul de stări și să ai emoții contradictorii, dar e bine să știi că avortul spontan este de fapt relativ frecvent. Statistic, aproximativ 10-20% dintre sarcinile clinice confirmate se termină prin avort spontan, dar numărul real este probabil mai mare, întrucât multe sarcini se pierd înainte ca femeia să afle că este însărcinată.
Avortul este o procedură medicală care pune capăt unei sarcini. Este o nevoie medicală de bază pentru milioane de femei, fete și alte persoane care pot rămâne însărcinate, iar la nivel mondial se estimează că 1 din 4 sarcini se termină cu un avort, în fiecare an.
Definiția avortului diferă în funcție de modul în care acesta a avut loc. Așadar, numim avort fie pierderea sarcinii în mod subit până în săptămâna 20 de gestație (numit avort spontan), fie renunțarea la aceasta în mod voit, caz în care se apelează la medicamente sau la o intervenție chirurgicală (numit avort provocat sau indus).
Avortul presupune terminarea sau întreruperea unei sarcini, printr-o procedură (efectuată în spitale sau în clinici) care golește uterul, deci embrionul sau fătul este îndepărtat.
Ce este un avort spontan și cât de frecvent este?
Avortul spontan este pierderea unei sarcini înainte de săptămâna 24, cel mai adesea în primul trimestru, și apare la aproximativ 10-20% dintre sarcinile confirmate.
Cunoscut și sub numele de avort natural, avortul spontan reprezintă moartea embrionului sau a fătului care nu a fost indusă (intenționată) înainte de săptămâna 20 de sarcină. Un avort spontan este un eveniment care rezultă în pierderea fătului în stadiile incipiente ale sarcinii, de regulă, în primul trimestru (primele trei luni de sarcină). Este un eveniment de multe ori dificil, nu doar în ceea ce privește simptomele fizice, ci mai ales în privința implicațiilor emoționale.
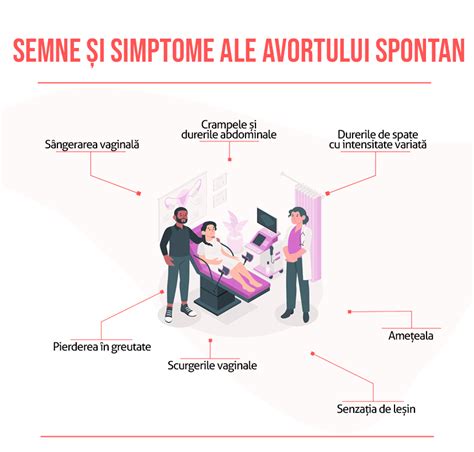
Dintre simptomele avortului spontan, cele mai relevante sunt:
- Sângerarea vaginală, însoțită de crampe și dureri la nivelul abdomenului inferior - nu orice sângerare este un semn al avortului, în primul trimestru de sarcină reprezintă chiar ceva normal, totuși e bine să îți anunți imediat medicul pentru a putea monitoriza situația.
- Dureri de spate diferite ca intensitate, de la ușoare până la severe
- Pierdere în greutate
- Mucus alb-roz
- Ameliorare subită a simptomelor sarcinii sau dispariția temporară a acestora
Cu toate că un avort spontan poate fi o experiență emoțională și fizică traumatizantă, nu înseamnă neapărat că femeia nu va mai rămâne însărcinată. Vestea bună este că majoritatea femeilor care pierd o sarcină pot avea apoi un copil sănătos. Majoritatea femeilor pot avea o sarcină sănătoasă după un avort spontan.
Partenerul are un rol crucial în procesul de vindecare emoțională după pierderea unei sarcinii.

De ce apare un avort spontan?
Cauzele posibile ale avortului spontan includ:
- anomalii cromozomiale: reprezintă cea mai frecventă cauză;
- probleme hormonale: deficit de progesteron, sindromul ovarului polichistic;
- infecții: toxoplasmoză, listerioză;
- afecțiuni uterine;
- tulburări de coagulare (ex. trombofilie).
Cele mai frecvente cauze sunt anomaliile cromozomiale, probleme hormonale, infecții, afecțiuni uterine, tulburări de coagulare sau boli cronice.
Dr. Mariela Militaru, medic primar genetician, explică pe larg cauzele genetice ale avortului spontan: "Pentru cel de prim trimestru, pot sa va spun ca 80% din embrioni au anomalii genetice. Cele mai frecvente anomalii genetice sunt trisomia 16, monosomia x, trisomia 21,13 si 18. Insa pot fi si alte anomalii prezente in primul trimestru, precum mutatiile la nivel de ADN."
Există o cifră de 10-15% la care facem toate investigatiile posibile și nu găsim cauza pentru că lumea medicală nu dispune de testele sau de tehnologia necesară la momentul acesta.
Factorii care pot duce la anomalii și implicit la avort spontan includ:
- Factorii infecțioși: toxoplasma, citomegalovirus sau virusul rubeolic. Rubeola congenitală determină diverse anomalii, malformații asupra fătului, iar mulți feti se elimină spontan.
- Traumatismele.
- Mutatiile genetice severe, fie cromozomiale, fie la nivel de ADN, duc la eliminarea sarcinii prin selecție naturală.
- Factori de natură imunologică, când organismul poate considera sarcina un corp străin și sintetizează anticorpi pentru a elimina embrionii.
Stilul de viață poate avea o influență, cu toate că nu sunt studii care să arate că, de exemplu, consumul regulat de alcool sau fumatul excesiv duc direct la avort spontan. Există medicamente, cum sunt cele pentru cancere sau alte tipuri de terapii agresive, care au efect malformativ asupra fătului și pot determina oprirea în evoluție a sarcinii.
Tipuri de avort
Femeia care își dorește întrerupere de sarcină trebuie să știe că există mai multe tipuri de avort și că această procedură se poate face doar până la un anumit moment al sarcinii.
Avortul medicamentos (cu pastile)
Numit și “avortul cu pastilă”, avortul medicamentos este o metodă nechirurgicală de întrerupere a sarcinii nedorite și se efectuează prin administrarea a două medicamente sub formă de pastile. Prima este pentru pierderea propriu-zisă a sarcinii, iar cea de-a doua, administrată 72 de ore mai târziu, provoacă expulzia conținutului intrauterin. Această metodă poate fi folosită pentru sarcinile aflate în maximum săptămâna a 9-a și are o eficacitate de 95-98%.
Avortul medicamentos presupune două etape în vederea eliminării sarcinii nedorite. Pregătirea pentru avortul medicamentos constă în faptul că trebuie să fii sigură că îți dorești să întrerupi sarcina, să nu fii constrânsă de nicio altă persoană. Alte detalii de care trebuie să ții cont sunt: să fii informată asupra termenului, să îți monitorizezi ciclul menstrual, ca să știi cu certitudine data la care a avut loc ultima menstruație. De asemenea, să nu te sfiesti să apelezi la ajutorul medicilor atunci când ai nelămuriri sau pentru ajutor.
Unele femei se pot confrunta cu următoarele simptome după avortul medicamentos: senzații de greață, stări de voma, amețeli, dureri de cap, diaree, frisoane, febră, stare de slăbiciune. Dacă te întrebi cât durează sângerarea după avortul medicamentos, află că nu ar trebui să fie îndelungată. Este firesc să aibă loc eliminarea sacului gestațional, semanând cu o hemoragie menstruala moderată, dar care la unele femei poate fi abundenta.
Se recomandă ca avortul medicamentos să fie făcut sub supravegherea unui medic ginecolog, pentru a te asigura că totul decurge în regulă.
Avortul chirurgical (chiuretaj)
Avortul chirurgical, cunoscut și sub numele de chiuretaj, este de două feluri: cel prin aspirație și cel prin dilatație și evacuare. Femeile care au o sarcină până în săptămâna 14-16 de evoluție pot fi supuse unui avort prin aspirație, în timp ce avorturile prin dilatație și evacuare sunt, de regulă, efectuate la 14-16 săptămâni de sarcină sau după acest interval.
Ambele proceduri durează mai puțin de 30 de minute. Reacțiile adverse cele mai frecvent experimentate de femei includ crampele, greața, transpirații și senzație de leșin.
În cazul unui avort, al unei biopsii sau al unui avort spontan, este uneori necesar să se efectueze un chiuretaj endometrial, mai cunoscut sub numele de chiuretaj uterin. Chiuretaj uterin se numește procedura ginecologică invazivă utilizată pentru a curăța sau a evacua conținutul uterului. Se efectuează prin răzuirea sau aspirarea stratului intern al uterului (endometrul) cu ajutorul unui instrument special numit chiureta.
Această intervenție se practică în diverse situații, fiecare având scopul de a remedia sau gestiona o problemă ginecologică specifică:
- După un avort spontan, fragmente ale țesutului fetal sau placentar pot rămâne în uter, provocând complicații cum ar fi sângerări excesive sau infecții.
- Sângerări uterine neregulate sau excesive, nelegate de menstruație.
- Polipii endometriali.
- Hiperplazia endometrială.
- Fibroamele submucoase.
- Întreruperea voluntară de sarcină (avort electiv) sau din motive medicale (avort terapeutic).
- După naștere, fragmente de placentă pot rămâne atașate la peretele uterin.
- În cazurile de cancer endometrial sau cervical.
- În cazurile severe de endometrită.
Deși chiuretajul uterin este o procedură frecvent realizată și, în general, considerată sigură, el nu este lipsit de riscuri și posibile complicații. Aceste riscuri sunt relativ rare, dar trebuie cunoscute și înțelese:
- Infecția uterină sau a tractului genital.
- Perforația uterului.
- Leziuni ale colului uterin.
- Sângerări excesive (hemoragie).
- Sindromul Asherman (formarea de țesut cicatricial în interiorul uterului).
- Reacții adverse la anestezie.
- Eșecul procedurii (necesitatea repetării).
- Afectarea fertilității.
- Impact emoțional.
Avortul provocat / indus
Un avort indus este făcut în trimestrul al doilea de sarcină. Poate fi o opțiune dacă gravida a trecut de săptămâna a 24-a de sarcină, pentru că nu se mai poate face o procedură de avort prin dilatație și evacuare. Femeia va primi medicamentele necesare care îi declanșează travaliul. Pentru a elimina sarcina, uterul ei se va contracta.
La 5 luni de sarcină, musculatura fătului începe deja să se dezvolte și este posibil ca mama să-i simtă mișcările. Riscurile unui avort provocat la 5 luni implică sângerări abundente, complicații provocate de anestezie, leziuni cervicale sau infecții.

Stadiile avortului spontan
În funcție de stadiul clinic al avortului, există încă o clasificare:
- Amenințarea de avort - apare atunci când există sângerări vaginale, însă colul uterin nu s-a dilatat, ci e complet închis; de cele mai multe ori, aceste sarcini decurg fără probleme, aceste sângerări fiind de fapt rezultatul implantării ovulului fecundat în peretele uterin.
- Avortul inevitabil - apare atunci când există o dilatare sau o ștergere a colului uterin, cu contracția sesizabilă a acestuia.
- Avortul incomplet - când doar o parte din țesutul embrionar a fost eliminat, iar sângerările și crampele pot fi prezente și persistente.
- Avortul complet - atunci când s-a eliminat tot țesutul embrionar, când sângerarea ar trebui să înceteze rapid, la fel și durerile de spate și crampele; acest tip de avort apare frecvent înainte de săptămâna 12 de sarcină și poate fi confirmat ecografic sau prin intermediul chiuretajului chirurgical.
- Avortul pierdut - apare atunci când s-a produs moartea embrionului, dar nu a avut loc și expulzia acestuia, semnele acestui tip de avort spontan fiind date de dispariția manifestărilor de sarcină și absența ritmului cardiac al fătului.
Avortul în România
Potrivit prevederilor legale, în România întreruperea de sarcină (avortul la cerere) trebuie să îndeplinească anumite condiții:
- Sarcina nu trebuie să depășească 14 săptămâni.
- Trebuie să existe consimțământul femeii gravide pentru ca această procedură medicală să aibă loc.
Medicul poate să întrerupă și o sarcină mai avansată de 14 săptămâni în anumite condiții, dacă această decizie este impusă de sănătatea mamei sau a fătului. Este important de reținut că este posibil ca avortul să se facă în scop terapeutic și mai târziu de săptămâna 14.
Marea majoritate a avorturilor spontane se petrec până în săptămâna 20 de sarcină. Foarte puține sarcini sunt pierdute după săptămâna 20 și cel mai adesea acest lucru se întâmplă ca urmare a unor malformații ale fătului, a stilului de viață nesănătos al mamei sau din cauza unor infecții sau traumatisme la nivel uterin (avortul terapeutic).
Dacă vorbim despre cazul unui avort la cerere după săptămâna 20 de sarcină, de cele mai multe ori un medic ginecolog va accepta să-l facă doar chirurgical și doar în cazul în care se observă malformații ale fătului sau există riscul ca sănătatea femeii să fie pusă în pericol.
La spitalele publice o procedură de avort costă între 500 și 1500 de lei, pe când la clinicile private sumele sunt între 700 și 3000 de lei. Acest preț diferă în funcție de facilitățile spitalelor, dacă îți dorești sau nu zile de spitalizare, dacă se folosește sau nu anestezie generală (în cazul intervențiilor chirurgicale).
Pregătirea înaintea avortului
Când vorbim despre avort la cerere, femeia trebuie să înțeleagă procedura de întrerupere de sarcină și ce implică ea.
Înainte de avort, femeia însărcinată va vizita cabinetul unui medic pentru a discuta motivele deciziei, pentru a stabili care metodă de avort este disponibilă și potrivită pentru ea, precum și pentru a fi informată cu privire la riscurile asociate cu metoda și complicațiile avortului. Apoi, femeia va fi consultată și i se va face un test de sarcină pentru a confirma că este însărcinată. Medicul poate recomanda și o serie de teste de laborator înainte de avort.
Pentru întrerupere de sarcină, este important ca femeia gravidă să se adreseze unui medic ginecolog, nu unei persoane necalificate pentru că viața îi poate fi pusă în pericol și un avort nepotrivit poate duce la complicații grave.
Ce se întâmplă cu corpul femeii după avort?
După procedură, femeile nu sunt dispuse să își împărtășească problemele așa încât și cercetătorilor le este greu să strângă date suficiente. Totuși, există informații care să le ajute să înțeleagă prin ce vor trece cele care vor trece printr-un avort.
Schimbări hormonale
Sarcina presupune ca la finalul ei placenta să se desprindă odată cu nașterea copilului. Prin avort acest lucru se întâmplă în mod artificial, iar corpul femeii suferă un șoc hormonal. Va dura destul de mult timp până când va reveni la starea lui de dinainte ca sarcina să se instaleze. De aceea, testele de sarcină făcute chiar și la câteva săptămâni după ce a avut loc avortul încă sunt pozitive.
Hormonii încă prezenți în organism pot duce la depresie care o va face pe femeie să se simtă vinovată, copleșită, supărată, tristă. Multe femei spun că se simt goale după avort. Cel mai probabil, acest sentiment este dat de prezența oxitocinei, un hormon care ajută mama să creeze o legătură cu bebelușul și nu lasă amintirea sarcinii să dispară curând. Pentru că oxitocina rămâne în corp câteva săptămâni, senzațiile trăite în timpul avortului vor fi și ele foarte vii.
Unul dintre primele semne ale instalării sarcinii este sensibilitatea la nivelul sânilor. Aceștia se pregătesc de perioada de alăptare. Atât sânii, cât și sfârcurile vor deveni dureroase la atingere și mai tari. Vor trece câteva săptămâni de la avort până când vor reveni la normal.
Lactația
Pornirea lactației este un proces ce apare firesc atunci când se termină sarcina unei femei, indiferent cum se întâmplă acest lucru. Cu cât avortul are loc mai târziu, cu atât există mai multe șanse ca lactația să se pornească.
Microchimerism fetal
Microchimerismul fetal este fenomenul prin care în timpul sarcinii mama și copilul schimbă între ei câteva celule care rămân în cele două organisme pe viață. Oamenii de știință au conchis că celule din făt rămân în organismul mamei indiferent că aceasta îi dă viață sau nu.
Îngrijirea imediată post-procedură
După avort, o femeie trebuie să aibă mare grijă de sănătatea ei psihică și fizică. Chiar dacă procedura medicală este sigură și nu implică riscuri, este nevoie ca în timpul recuperării femeia să țină cont de câteva lucruri. Odihna și evitarea stresului fac parte din procesul de recuperare.
Imediat după realizarea avortului trebuie puse comprese calde peste abdomen pentru a reduce intensitatea crampelor. Pentru reducerea durerilor este de ajutor și masajul abdomenului și al spatelui.
În zilele imediat următoare, stările de slăbiciune, de rău și de oboseală sunt foarte normale. De aceea, este bine ca femeia ce a suferit un avort să se odihnească foarte bine și să nu facă efort fizic. De asemenea, este indicat să nu fie supusă niciunui stres emoțional.
Unul dintre efectele adverse ale avortului este infecția pentru că cervixul are nevoie de timp să se închidă. Este bine să nu fie folosite tampoane interne, ci doar externe. Mai mult, relațiile sexuale trebuie evitate mai bine de 2 săptămâni. Pentru reducerea riscului de infecții este bine ca femeia să nu meargă la piscină pentru 1-2 săptămâni. Este bine ca pentru o săptămână să fie monitorizată temperatura corpului. În cazul în care aceasta crește, este semn de infecție.
Când vizita la medic este necesară
Dacă durerile postoperatorii nu se diminuează după 24 de ore atunci este bine ca femeia să meargă la un nou consult. De asemenea, vizita la camera de gardă se impune dacă elimină cheaguri de sânge mai mari decât o minge de golf, dacă sângerarea cere mai mult de un absorbant de dimensiuni mari pe oră, dacă apar stări de amețeală sau de leșin, dacă apare febra, dacă sângerarea are un miros urât, dacă apar gânduri sinucigașe, dacă apar reacții alergice sau dificultăți de respirație.
Ce se întâmplă când refuzăm oamenilor avorturile? | Diana Greene Foster | TED
tags: #avortul #schimbari #in #corp
