Nasterea unui copil reprezinta un moment minunat din viata oricarei femei. Dupa nastere, urmeaza perioada de lauzie, acel proces de recuperare si adaptare atat fizica, cat si emotionala prin care trece mama. In perioada de lauzie, corpul mamei se adapteaza la schimbarile recente, de aceea este necesar sa acorzi atentie tuturor nevoilor tale fizice si emotionale. Perioada de sarcina si nasterea reprezinta momente importante in viata unei femei si presupun aparitia unor modificari majore atat in plan fizic, cat si psihic pentru proaspata mamica. Unul dintre aspectele care trebuie luate in considerare inca din timpul sarcinii este reprezentat de modalitatea de nastere naturala sau prin cezariana. Recuperarea dupa cezariana implica o multitudine de modificari la nivelul organismului. Este foarte important de inteles faptul ca aceste procese pot necesita o perioada mai lunga sau mai scurta de timp, in functie de particularitatile fiecarei persoane.
Ce este operația cezariană și când este recomandată?
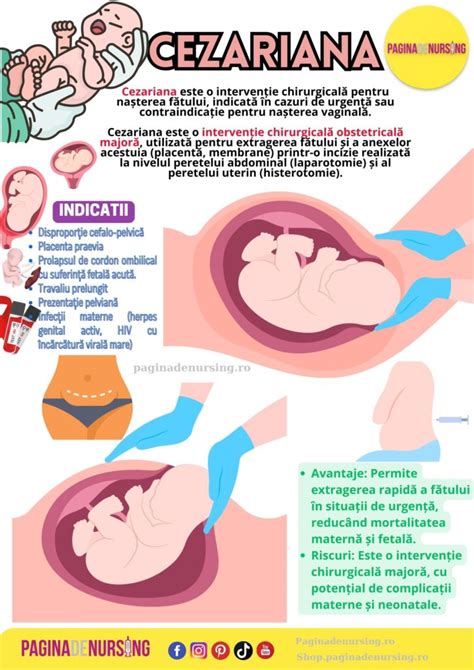
Operația cezariană reprezintă nașterea chirurgicală a unui copil, printr-o incizie a uterului mamei, în zona abdominală inferioară. Termenul de operație cezariană definește intervenția chirurgicală folosită pentru nașterea unui copil, aceasta realizându-se prin incizia abdomenului și a uterului. În funcție de circumstanțele în care este efectuată, operația de cezariană poate fi planificată sau realizată în urgență. Uneori, cezariana este o procedură mai sigură decât nașterea pe cale vaginală, atât pentru mamă, cât și pentru copil. Medicul poate recomanda operația cezariană în următoarele situații:
- Travaliul nu evoluează conform așteptărilor - această problemă este una dintre cele mai frecvente indicații ale operației de cezariană; se petrece fie atunci când colul uterin nu se dilată suficient în ciuda contracțiilor puternice de-a lungul mai multor ore, fie atunci când capul copilului este de dimensiuni prea mari pentru a putea trece prin canalul de naștere;
- Copilul nu primește suficient oxigen - dacă medicul este preocupat de cantitatea de oxigen pe care o primește copilul sau dacă au apărut modificări ale bătăilor cordului fetal;
- Copilul se află într-o poziție anormală - cezariana poate fi cea mai sigură metodă de naștere atunci când copilul se află în prezentație pelviană (cu zona fesieră sau brațele în canalul de naștere) sau prezentație transversală (copilul este poziționat lateral sau cu umărul înainte);
- Sarcina multiplă - în acest caz, este frecvent ca unul dintre copii să se afle într-o prezentație anormală, astfel că nașterea pe cale vaginală nu este adecvată;
- Există o problemă la nivelul placentei - dacă placenta se detașează de peretele uterin înainte de naștere (placenta abruptio) sau dacă placenta acoperă colul uterin (placenta praevia);
- Există o problemă la nivelul cordonului ombilical - operația cezariană ar putea fi indicată atunci când o parte din cordonul ombilical a alunecat în vagin în fața copilului sau atunci când acesta este comprimat de uter în timpul contracțiilor;
- Există o problemă de sănătate a mamei - medicul obstetrician va recomanda operația cezariană atunci când este prezentă o problemă de sănătate a mamei, care ar putea face travaliul prea dificil, cum ar fi o afecțiune cardiovasculară (ex: hipertensiune arterială); pot exista, de asemenea, patologii infecțioase, cum ar fi herpesul genital sau statusul de purtător HIV;
- Există o problemă de sănătate a copilului - uneori, nașterea cezariană este mai sigură atunci când copilul are o malformație congenitală, precum hidrocefalia (acumulare în exces de lichid cefalorahidian la nivel cerebral);
- Nașterea/nașterile precedente au fost tot prin cezariană - în funcție de tipul de incizie uterină, precum și de alți factori, frecvent este posibil să se încerce o naștere vaginală după cezariană; totuși, în anumite cazuri, medicul va alege tot operație cezariană.
Cezariana poate fi planificată, în situații în care există motive medicale temeinice pentru asta, care pot varia de la probleme materne la cele de dezvoltare sau poziționare fetale.

Pregătirea pentru operația de cezariană
Operația de cezariană este o intervenție chirurgicală majoră care necesită o pregătire temeinică atât din partea echipei medicale, cât și din partea gravidei. Înainte de operație, există mai mulți pași și analize esențiale care trebuie efectuate pentru a asigura siguranța mamei și a copilului. Iată ce trebuie să știi despre pregătirea pentru operația de cezariană.
La câte săptămâni se face operația de cezariană?
Cezariana programată se efectuează, de obicei, în jurul săptămânii 39 de sarcină, pentru a reduce riscurile asociate prematurității. Totuși, dacă există complicații sau urgențe medicale (de exemplu, preeclampsie, suferință fetală), aceasta poate fi efectuată mai devreme, conform indicațiilor medicului.
Analize înainte de cezariană
Înainte de operația de cezariană, medicul va solicita o serie de analize și investigații pentru a evalua starea de sănătate a mamei și a copilului. Acestea includ:
- Hemoleucogramă completă - pentru a verifica nivelul hemoglobinei și pentru a identifica eventuale infecții sau probleme de coagulare.
- Grup sanguin și Rh - esențial în caz de nevoie de transfuzie de sânge.
- Test de coagulare (TP, INR, TTPA) - pentru a evalua riscul de sângerare.
- Glicemie - pentru a monitoriza nivelul de zahăr din sânge, mai ales la gravidele cu diabet gestațional.
- Exsudat nazal și vaginal - pentru a detecta posibile infecții.
- Analize de urină - pentru a depista eventualele infecții urinare sau alte anomalii.
- Electrocardiogramă (EKG) - pentru gravidele cu probleme cardiovasculare sau antecedente medicale relevante.
- Ecografie fetală - pentru a evalua poziția copilului, cantitatea de lichid amniotic și starea generală a fătului.
Lista analizelor necesare înainte de intervenția de cezariană poate varia, în funcție de particularitățile fiecărei gravide în parte.
Cum trebuie să se pregătească o femeie pentru operația de cezariană?
Există mai multe aspecte pe care trebuie să le ai în vedere înaintea intervenției. Medicul îți va oferi informațiile necesare, personalizate pentru situația ta, dar în linii mari iată la ce trebuie să te aștepți:
- Discuție detaliată cu medicul obstetrician: este important ca gravida să înțeleagă motivele pentru care se recomandă cezariana și ce implică procedura. Medicul va explica riscurile și beneficiile operației.
- Regimul alimentar înainte de cezariană: în noaptea dinaintea operației, este recomandat să nu consumi alimente solide cu cel puțin 6-8 ore înainte de intervenție. De asemenea, este posibil să fie interzis consumul de lichide în ultimele ore.
- Evacuarea intestinală: uneori, se recomandă utilizarea unui laxativ sau a unei clisme pentru golirea intestinului înainte de operație.
- Igiena personală: se recomandă un duș înainte de internare, utilizând un săpun antibacterian pentru a reduce riscul de infecții. Unghiile trebuie să fie curate și scurte, fără ojă, iar gravidele nu trebuie să poarte bijuterii în ziua operației.
- Medicația preoperatorie: dacă urmezi un tratament medicamentos, discută cu medicul ce medicamente trebuie întrerupte sau continuate înainte de operație. De exemplu, tratamentele anticoagulante trebuie oprite cu câteva zile înainte.
- Pregătirea emoțională: operația de cezariană poate fi o sursă de anxietate, mai ales pentru femeile aflate la prima experiență. Sprijinul partenerului sau al familiei, precum și discuțiile cu medicul pot ajuta la reducerea temerilor.
În ziua operației
- Vei fi internată în spital cu câteva ore înainte de procedură.
- Echipa medicală va verifica din nou semnele vitale, starea fătului și rezultatele analizelor.
- O asistentă medicală îți va monta un cateter urinar și o linie intravenoasă pentru administrarea de fluide și medicamente.
- Înainte de intervenție, vei discuta cu anestezistul despre tipul de anestezie (spinală, epidurală sau generală).
Desfășurarea operației de cezariană
Operația de cezariană este o intervenție chirurgicală planificată sau realizată de urgență pentru a aduce pe lume copilul, atunci când nașterea vaginală nu este posibilă sau sigură. Iată ce implică desfășurarea unei operații de cezariană, explicat în detaliu:
Administrarea anesteziei
Tipul de anestezie este stabilit în funcție de situația medicală:
- Anestezia spinală sau epidurală (cel mai frecvent): amorțește partea inferioară a corpului, permițând mamei să rămână trează și să fie conștientă de nașterea copilului.
- Anestezia generală: este utilizată doar în cazuri de urgență sau atunci când anestezia locală nu este indicată. În acest caz, mama va fi adormită pe durata operației.
Echipa de anestezie monitorizează constant funcțiile vitale ale mamei, precum ritmul cardiac, tensiunea arterială și nivelul de oxigen.
Dezinfectarea și izolarea zonei de intervenție
Abdomenul este curățat cu soluții antiseptice pentru a reduce riscul de infecții. Este plasat un câmp steril în jurul zonei de intervenție, iar o barieră vizuală (un paravan) este ridicată, astfel încât gravida să nu vadă procedura.
Incizia abdominală
Medicul face o tăietură în zona inferioară a abdomenului, de obicei deasupra liniei bikinilor. Există două tipuri principale de incizii:
- Incizia transversală (Pfannenstiel): este cea mai frecventă, deoarece vindecarea este mai rapidă, iar cicatricea este mai estetică.
- Incizia verticală: este rar utilizată și necesară doar în cazuri de urgență, când accesul rapid la uter este vital.
Incizia uterină și extragerea copilului
După deschiderea abdomenului, medicul va face o tăietură în peretele uterului:
- Uterul este deschis transversal, aproape de baza sa. Aceasta permite un acces rapid și sigur la copil.
- Medicii vor ghida copilul prin deschiderea uterului, iar odată ce capul și umerii sunt scoși, restul corpului este extras rapid.
- Acest proces durează câteva minute, iar imediat ce copilul este scos, cordonul ombilical este tăiat.
Îngrijirea copilului
După extragere, copilul este preluat de neonatolog sau asistentul medical pentru a fi evaluat. Procedurile includ:
- Curățarea căilor respiratorii și verificarea respirației.
- Scorul Apgar, care evaluează starea generală a nou-născutului în primele minute după naștere.
- Înfășarea copilului și, dacă este posibil, plasarea acestuia lângă mamă pentru contact piele pe piele.
Expulzia placentei și suturarea
După nașterea copilului, medicul extrage placenta și verifică uterul pentru a se asigura că nu există resturi placentare sau sângerări excesive.
- Suturarea uterului: uterul este închis cu un fir resorbabil, strat cu strat.
- Suturarea peretelui abdominal: toate straturile incizate (mușchi, grăsime, piele) sunt cusute cu grijă pentru a asigura vindecarea corectă.
Monitorizarea postoperatorie imediată
După operație, gravida este mutată într-o zonă de supraveghere postoperatorie, unde este monitorizată timp de câteva ore pentru a preveni și identifica eventualele complicații:
- Verificarea semnelor vitale (tensiune arterială, puls, respirație).
- Administrarea calmantelor pentru gestionarea durerii.
- Verificarea pierderilor de sânge.
Durata operației O operație de cezariană programată durează, de regulă, între 30 și 45 de minute. În cazul intervențiilor de urgență, aceasta poate fi mai scurtă, iar extragerea copilului are loc în primele 5-10 minute de la începutul procedurii.
Recuperarea după cezariană în primele 25 de zile
Nașterea prin cezariană este o intervenție chirurgicală majoră, iar recuperarea necesită timp și atenție. Procesul de vindecare diferă de la o mamă la alta, dar, în general, respectarea indicațiilor medicale poate preveni complicațiile și grăbi refacerea. La câteva ore după naștere, uterul începe să scadă în dimensiune, iar acest lucru poate cauza contractii mici, in special cand alaptezi. In urmatoarele saptamani, sangerarile se opresc, iar corpul este aproape refacut. Dupa cezariana se recomanda mobilizarea rapida, insa aceasta trebuie sa inceapa cu cateva exercitii simple. Mișcă-ți picioarle și mâinile pentru a stimula circulația sangvină. Nu te ridica fără ajutor. Întreabă personalul din spital cum trebuie să procedezi, dacă te poți ridica în picioare și în ce măsură poți îngriji copilul, de ex. să începi să îl alăptezi. Fiecare caz este unic, deci află dacă starea ta îți permite să faci acești primi pași. Când poți umbla de una singură, poți merge și la toaletă. După intervenția chirurgicală ai un cateter care trebuie scos mai întâi. La început, urinarea și mișcările intestinale pot fi dificile, iar uneori femeile resimt o barieră psihologică. Se tem să își contracte mușchii, le e teamă de durere și sunt îngrijorate de starea leziunii. Nu te grăbi. Dacă ai probleme cu mișcările intestinale, consumă alimente bogate în fibre, fructe (prune) uscate, pâine neagră și păsat. Dacă asta nu ajută, încearcă supozitoare cu glicerină, care sunt sigure și te vor ajuta să îți ușurezi intestinul. Poți face duș, dar nu și baie. Schimbă pansamentul dacă se umezește. Suturile se îndepărtează la aproximativ șapte zile după operație. După 4-6 săptămâni poți începe să folosești unguente și creme pentru a stimula vindecarea frumoasă a leziunii și a reduce riscul formării de cheloide. Leziunea poate fi dureroasă, apoi să îți dea mâncărimi. Poartă lenjerie largă și încearcă să eviți frecarea de zona leziunii. Îmbrăcămintea trebuie să fie permeabilă a aer, naturală și nu prea strânsă. În prezent, incizia se face jos, aproape de simfiza pubiană, și are o lungime de aproximativ 10 cm.
Perioada imediată postoperatorie (primele 24 de ore)
În primele ore după operație, mama este monitorizată în secția de terapie intensivă sau de supraveghere postoperatorie. În această etapă te poți aștepta la:
- Durere: pacienta va simți disconfort în zona inciziei. Durerea poate fi mai accentuată în timpul mișcărilor bruște, al tusei sau al râsului. Medicul va prescrie analgezice adecvate.
- Îngrijirea plăgii: incizia este monitorizată pentru semne de infecție, iar pansamentele sunt schimbate conform recomandărilor medicului. Uneori, sunt utilizate bandaje speciale pentru susținerea zonei abdominale.
- Alăptarea: poziționarea corectă este esențială pentru a evita presiunea asupra abdomenului. O pernă specială pentru alăptat poate fi de ajutor.
Primele săptămâni de recuperare (2-6 săptămâni)
Această perioadă este crucială pentru vindecarea completă. Este important să fie urmate cu strictețe sfaturile medicului:
- Activitate fizică: mișcarea ușoară este benefică, dar trebuie evitat efortul intens. Plimbările zilnice ajută la îmbunătățirea circulației și la prevenirea constipației. Mișcarea previne în același timp formarea trombilor la nivelul membrelor inferioare și apariția constipației prin menținerea tranzitului intestinal.
- Ridicarea greutăților: în primele 6 săptămâni, este recomandat să nu se ridice mai mult decât greutatea copilului (aproximativ 3-5 kg). Ridicarea excesivă poate provoca dureri abdominale, întinderea mușchilor sau deschiderea inciziei.
- Durata durerii: durerea se reduce treptat și, în mod normal, dispare complet după 2-3 săptămâni. Totuși, unele femei pot simți sensibilitate la nivelul inciziei timp de câteva luni. Administrarea de antialgice pentru diminuarea durerii: durerea abdominală după nașterea prin cezariană diferă de la caz la caz ca intensitate și durată, însă în majoritatea situațiilor se remite după o perioadă de 5-6 săptămâni de la intervenție. Ibuprofenul sau acetaminofenul reprezintă câteva dintre preparatele medicamentoase care se pot utiliza în siguranță pentru ameliorarea durerilor după nașterea prin cezariană, chiar și la femeile care alaptează.
- Controlul medical: după aproximativ 6 săptămâni, este necesar un consult medical pentru a verifica vindecarea inciziei și sănătatea generală a mamei.
Restricții după cezariană
Pentru o recuperare optimă, este esențial să respecți anumite restricții:
- Ridicarea greutăților: nu ridica greutăți mai mari de 3-5 kg în primele 6 săptămâni.
- Efort fizic intens: evită sporturile solicitante, exercițiile abdominale sau alergarea până când medicul îți permite. Activitatea fizică intensă poate încetini vindecarea.
- Conducerea mașinii: în general, nu este recomandat să conduci timp de 2-4 săptămâni, deoarece mișcările bruște pot cauza durere sau pot afecta reflexele.
Îngrijirea plăgii operatorii: incizia chirurgicală efectuată pentru nașterea prin cezariană necesită îngrijire specială care constă în evitarea dușurilor și băilor prelungite până la îndepărtarea firelor de sutură. Timpul total de vindecare al plăgii operatorii este cuprins între 4 și 6 săptămâni după naștere, în această perioadă fiind recomandată menținerea unei posturi adecvate atât în timpul mersului, cât și în repaos.

Alăptarea după cezariană
Este un mit că femeile care au suferit o cezariană nu pot alăpta. Nu fără motiv se spune că laptele se produce în mintea mamei. Pentru asta, lactația trebuie stimulată. Cel mai bun stimulent este un copil pus la sân. De aceea, cu cât nou-născutul este pus mai repede la sânul mamei, cu atât mai bine. După intervenție, mama nu se poate mișca liber și se poate să își găsească greu o poziție confortabilă pentru alăptat. Prima poziție confortabilă pentru alăptat, imediat după operație, este culcată. Copilul este culcat lângă tine, de cealaltă parte, unde îl poți ține cu brațul. Mai târziu, dacă poți sta culcată pe o parte, și această poziție este recomandată după cezariană. În următoarele câteva zile, o „priză de rugby” este foarte comodă, deoarece copilul nu îți atinge abdomenul, deci nu poate lovi zona suturată. Dacă mama nu este împreună cu nou-născutul sau contactul piele pe piele este împiedicat de starea sa ori a copilului, mulgerea poate stimula lactația. Cea mai comodă opțiune este o pompă de sân electrică, deși se poate folosi și o pompă de sân manuală. Majoritatea mamelor care nasc prin cezariană programată sau de urgență au îngrijorări legate de alăptare. Vestea bună este că, indiferent cum a fost nașterea, mama poate alăpta copilul. Laptele începe să se producă în sân, în cantități mici, încă din săptămâna 16 de sarcină. Lactația crește spectaculos în ziua 2-6 postpartum, cel mai frecvent în zilele 2-3. Este cunoscut faptul că nașterea prin cezariană poate întârzia procesul de instalare a lactației, dar e de avut în vedere că fiecare organism reacționează diferit. Important este să ai grijă de tine și să ai rabdare cu tot procesul, să permiți organismului să se adapteze acestor schimbări majore prin care treci. Dacă îngrijorarea ta este legată de faptul că medicația administrată în timpul operației de cezariană ajunge prin laptele matern la copil, reamintesc faptul că atât antibioticele, cât și majoritatea medicamentelor analgezice folosite azi în timpul operației de cezariană sunt compatibile cu alăptarea. În plus, în primele două zile de viață ale sale, copilul înghite cantități mici de colostru, deci cantitatea de substanță activă ce poate ajunge la bebeluș este minimă. Pune copilul la sân cât mai devreme posibil. Găsește o poziție confortabilă, cu spatele susținut comod pe perne sau direct pe pat dacă acesta are poziție adaptabilă. Încearcă să poziționezi copilul cu fața în jos peste sâni (asemănător cu poziția leagăn, dar copilul este mai sus și mai departe de incizie), în contact direct burtică pe burtică. După nașterea prin cezariană, este important să te asiguri că atașarea copilului la sân este cea mai corectă, la fel ca și în cazul nașterii vaginale. În atașarea corectă bebelușul deschide larg gura și se fixează bine în spatele mamelonului, nu doar pe vârful acestuia. Evoluția alăptării depinde stimularea sânului de către copil. Suptul acestuia crește producția de oxitocina și prolactină, hormoni cu rol important în lactație. Un supt eficient va ajuta la instalarea rapidă și eficientă a lactației. Daca din diverse motive, copilul nu poate fi pus la sân, această stimulare poate fi făcută cu ajutorul sesiunilor de pompare. Urmărește semnalele de foame date de copil și oferă sânul de câte ori este nevoie. reflexul de supt al nou-născutului este cel mai puternic în primele două luni.
Cum se atașează corect bebelușul la sân?
Perioada de lauzie și planul alimentar
În perioada de lauzie, planul alimentar trebuie să fie unul echilibrat și să includă: proteine; carbohidrați bogați în fibre; grăsimi sănătoase; fructe; legume. Dacă alăptezi, s-ar putea să simți adesea foame. Acest lucru înseamnă că trebuie să consumi calorii suplimentare pentru a le compensa pe cele pierdute în acest proces.
tags: #lauza #cu #cezariana #ziua #25
