Atunci când o femeie rămâne însărcinată, ovulul fertilizat se atasează de peretele uterin. După aproximativ 5-6 săptămâni, ar trebui să fie prezent un embrion. În unele cazuri, acest lucru nu se întâmplă. Când sacul gestațional se formează și crește fără ca ovulul fertilizat să se dezvolte într-un embrion, apare sarcina anembrionară. Acest tip de sarcină este un motiv frecvent al avorturilor spontane, care pot surveni chiar înainte ca femeia să realizeze că este însărcinată.
Sarcina anembrionară reprezintă o problemă complexă cu multiple cauze posibile. Anomalii cromozomiale: Acestea sunt cele mai frecvente cauze și includ trisomia autozomală, poliploidia, polisomia cromozomială sexuală și monosomia X. Obezitatea și vârsta maternă avansată: Acestea sunt factori de risc semnificativi.
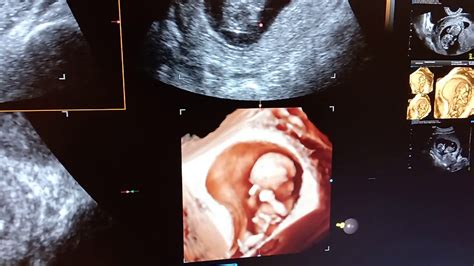
Într-o sarcină normală, un ovul fertilizat se divide și se transformă în blastocist, care la aproximativ patru săptămâni se implantează în peretele uterului, dezvoltând un sac gestațional și un embrion. În cazul unei sarcini cu ou clar, sacul gestațional continuă să se dezvolte, dar embrionul fie nu se dezvoltă deloc, fie se oprește foarte devreme din evoluție și se resoarbe, rezultând într-un sac embrionar gol. Astfel, chiar dacă testul de sarcină poate fi pozitiv și simptomele inițiale ale sarcinii pot fi prezente, lipsa embrionului face ca sarcina să nu fie viabilă.
O sarcină fără embrion, cunoscută și sub denumirea de sarcină anembrionară, reprezintă un ovul fertilizat care se implantează în uter, formând placenta și sacul embrionar, dar fără dezvoltarea efectivă a embrionului. Acest fenomen se mai numește și sarcină cu ou clar sau molă nehidatiformă. Deși nu există un embrion, placenta și sacul gestațional gol produc hormoni specifici sarcinii, ceea ce poate duce la simptome precoce de sarcină și un test de sarcină pozitiv. Acest tip de sarcină este responsabil pentru aproximativ jumătate dintre toate avorturile spontane în această perioadă. Simptomele pot include crampe abdominale și sângerări vaginale.
Diagnosticul unei sarcini fără embrion implică mai multe etape esențiale: anamneza și examenul clinic, testul de sarcină și ecografia. Prima etapă, anamneza și examenul clinic, presupune o discuție detaliată între medicul ginecolog și pacientă despre simptomele prezente și o examinare fizică a aparatului reproducător. Acestea oferă informații de bază despre starea generală de sănătate și istoricul medical al pacientei. Testul de sarcină este următorul pas și se realizează prin măsurarea nivelurilor de hCG (gonadotropina corionică umană) din urină sau sânge. Nivelul de hCG crește rapid la începutul sarcinii, atingând un vârf între săptămânile opt și zece. Se pot efectua mai multe măsurători pe parcursul câtorva zile pentru a monitoriza evoluția nivelurilor de hCG. Ecografia este o investigație foarte importantă și se poate efectua transabdominal sau transvaginal. Pentru un diagnostic precis, se preferă ecografia transvaginală, efectuată cu ajutorul unei sonde speciale. Sarcina anembrionară se diagnostichează în primul trimestru, între săptămânile șapte și nouă, când, în absența unui embrion vizibil, sacul gestațional are un diametru mediu de cel puțin 25 mm.
Medicul poate recomanda fie să se aștepte avortul spontan natural, fie să se administreze medicamente pentru a-l declanșa, sau să se efectueze o procedură de dilatare și chiuretaj pentru a elimina țesuturile placentare rămase.
Factorii de Risc și Legătura cu Magneziul
Avortul spontan este definit ca pierderea sarcinii înainte de săptămâna 20 de dezvoltare intrauterină. Majoritatea avorturilor spontane au loc în primul trimestru și apar când sarcina nu se mai dezvoltă. Un astfel de episod este însoțit de dureri abdominale sau crampe puternice și sângerări vaginale. Avortul spontan este un fenomen care se manifestă la femei de vârste diferite, cauzele pentru pierderea spontană a sarcinii sunt fie genetice, fie provocate de unele afecțiuni medicale. Riscul pierderii precoce a sarcinii scade odată cu dezvoltarea gestațională.
Factorii de risc asociați cu avortul spontan sunt multipli și variază de la factori biologici la stilul de viață, cu efecte diferite asupra fiecărei sarcini. Printre factorii biologici se numără vârsta maternă înaintată, care aduce un risc mai mare de anomalii cromozomiale și complicații de sarcină. Femeile cu vârsta peste 35 de ani au o probabilitate mai ridicată de avort spontan în comparație cu cele mai tinere. Istoricul medical joacă, de asemenea, un rol semnificativ. Femeile care au avut avorturi spontane anterioare, mai ales dacă acestea au fost multiple, prezintă un risc crescut de a trece prin această experiență din nou. Afecțiunile medicale cronice, cum ar fi diabetul necontrolat, tulburările hormonale, precum sindromul ovarelor polichistice (SOP), problemele tiroidiene, trombofilia sau lupusul sunt asociate cu un risc crescut. Anomaliile structurale ale uterului sau colului uterin, infecțiile genitale, precum și bolile infecțioase (citomegalovirus, rubeola sau listerioza) pot afecta, de asemenea, cursul normal al sarcinii. Factorii de mediu și stilul de viață joacă și ei un rol esențial. Expunerea la substanțe toxice, cum ar fi fumul de țigară, alcoolul, drogurile recreative sau substanțele chimice periculoase pot duce la un risc crescut de avort spontan. Alimentația deficitară, lipsa vitaminei D, a acidului folic și a altor nutrienți esențiali influențează negativ dezvoltarea fătului. În plus, nivelurile ridicate de stres și oboseală extremă sunt recunoscute ca posibile cauze de dezechilibru hormonal, afectând în mod indirect sarcina.
Puțini oameni sunt conștienți de impactul pe care magneziul îl are asupra sănătății. După oxigen, apă și macronutrienți (grăsimi, proteine, carbohidrați), magneziul este probabil unul dintre cele mai importante elemente necesare organismului. Aportul minim recomandat pentru femei este de 320 mg/zi, pentru bărbați peste 400 mg/zi, în timp ce aportul zilnic optim se situează undeva în jurul valorii de 500-700 mg/zi. Studiile arată că mai mult de 8 din 10 persoane nu consumă doza zilnică minimă recomandată de magneziu. În timp ce calciul este necesar pentru contracția mușchilor, magneziul contribuie la relaxare musculară. Deficitul de magneziu poate provoca crampe musculare, tremor și spasme.
Supraîncărcarea cu calciu poate cauza migrene, contracții ale pleoapelor, palpitații, dureri de spate, sindromul premenstrual, cârcei la picioare și constipație. De asemenea, calciul în exces poate cauza calculi renali și calcificarea valvelor inimii (calcificarea valvei mitrale, la 1 din 10 americani). Magneziul a fost supranumit de cercetători "mineralul uitat" și "pastila minune de 5 cenți". Adesea nu conștientizăm ce consecințe poate avea deficitul de magneziu. Majoritatea persoanelor se confruntă cu deficit de magneziu.
Magneziul este un mineral esențial, implicat în sute de reacții biochimice din corp. De la funcționarea nervilor și a mușchilor până la reglarea glicemiei și a tensiunii arteriale, magneziul joacă un rol esențial în menținerea sănătății. Magneziul este un mineral esențial, al patrulea cel mai abundent din corpul uman. Are un rol important în peste 300 de reacții enzimatice și este vital pentru funcționarea normală a corpului. Procesul de sinteză a acizilor nucleici (ADN și ARN) este esențial pentru transmiterea informației genetice, replicarea celulelor și producerea proteinelor. Sistemul nervos depinde de neurotransmițători și de funcționarea optimă a celulelor nervoase. Contracția mușchilor implică eliberarea de calciu și utilizarea de ATP, pentru a permite fibrelor musculare să se scurteze. Transformarea nutrienților în energie necesită enzime și cofactori, precum vitaminele din complexul B (B1, B2, B3, B5, B6, B7, B9, B12), fierul și magneziul. Menținerea unui nivel optim al glicemiei este vitală pentru sănătate. Organismul sintetizează proteine folosind aminoacizi și informația genetică din ADN. Sănătatea inimii și a vaselor de sânge depinde de echilibrul mineralelor (potasiu, magneziu, calciu), de controlul tensiunii arteriale, de prevenirea oxidării colesterolului și de reducerea inflamației. Sistemul imunitar are nevoie de vitamine (A, C, D, E), zinc, seleniu și proteine, pentru a produce anticorpi, a activa celulele imune și a combate infecțiile. Magneziul contribuie la fixarea calciului în oase și dinți, prevenind osteoporoza și fragilitatea dentară. Magneziul joacă un rol esențial în transmiterea impulsurilor nervoase către inimă. Magneziul participă la procesele de producere a energiei în organism. Magneziul este esențial pentru contracția și relaxarea mușchilor.
Deficitul de magneziu, cunoscut și sub denumirea de hipomagneziemie, se referă la o concentrație scăzută a magneziului în sânge. Hipomagneziemia este destul de frecventă, afectând până la 15% din populație. Deficitul de magneziu poate avea mai multe cauze și factori de risc. Alimentația săracă în magneziu - consumul insuficient de alimente bogate în magneziu, precum legumele cu frunze verzi (spanac, kale), nucile, semințele (semințe de dovleac, floarea-soarelui) și cerealele integrale, poate duce la un aport scăzut de magneziu în organism. Afecțiuni digestive - bolile precum boala Crohn sau boala celiacă pot afecta absorbția magneziului la nivelul intestinului subțire. Consumul excesiv de alcool - alcoolul interferează atât cu absorbția intestinală a magneziului, cât și cu utilizarea acestuia la nivel celular. Vârstă înaintată - odată cu înaintarea în vârstă, absorbția magneziului la nivel intestinal scade, iar riscul de boli cronice care pot afecta nivelul de magneziu crește. Activitatea fizică intensă - efortul fizic intens determină pierderea de magneziu prin transpirație. Un factor de risc important este lipsa de magneziu în menopauză.
O femeie din 4 și un bărbat din 5 prezintă această carență. Magneziul este folosit de toate organele corpului, în special de către inimă, mușchi și rinichi. Dacă vă simțiți obosiți sau slăbiți și nu înțelegeți motivul, dacă ritmul cardiac este anormal, dacă întâmpinați spasme musculare sau zvâcniri ale ochilor, responsabil poate fi conținutul prea scăzut de magneziu.
Carența de magneziu este dificil de diagnosticat, mai ales datorită faptului că nu are simptome evidente. O asemenea lipsă se poate manifesta prin diferite tulburări ca hiperemotivitate, anxietate, tremur, stare depresivă, dureri de cap, amețeli, insomnii, crampe, spasme musculare, dureri ale oaselor, ale spatelui, palpitații și dificultăți respiratorii. Dacă ați făcut recent analize de sânge, presupuneți fără îndoială că vor indica o lipsă de magneziu. Însă doar 1% din magneziul din corp trece prin sânge, ceea ce face ca analizele de sânge să nu fie prea doveditoare. Cea mai mare parte din magneziu este păstrată în oase și în organe unde este folosit în numeroase moduri. Astfel, este posibil să aveți carențe în magneziu și să nu știți acest lucru.
Nu se știe exact de ce se întâmplă acest lucru, deoarece majoritatea deficiențelor cromozomiale se ivesc spontan și nu sunt transmise de la părinți. sarcina molară sau sarcina molară parțială. Malnutriție severă. Utilizarea medicamentelor contraceptive.
Diagnostic și Tratament
Tratamentul pentru sarcina cu ou clar implică întreruperea și eliminarea sarcinii, iar metoda aleasă depinde de durata sarcinii, istoricul medical și starea emoțională a pacientei. Metoda așteptării și observației (avort spontan) - Aceasta implică așteptarea ca organismul să elimine în mod natural țesuturile de sarcină. Deși acest proces poate dura zile sau săptămâni și poate fi însoțit de crampe, dureri abdominale și sângerări, este o opțiune viabilă dacă nu există contraindicații. Metoda medicamentoasă (avort spontan indus de medicamente) - Administrarea misoprostolului accelerează eliminarea țesuturilor de sarcină, reducând astfel timpul de așteptare. Metoda chirurgicală (dilatare și chiuretaj, D&C) - Această procedură chirurgicală presupune dilatarea colului uterin și aspirarea țesuturilor de sarcină din uter.
Indiferent de metoda aleasă, un control medical este esențial la 4-6 săptămâni după procedură. Acest control, care include repetarea unei ecografii, asigură că uterul este gol și identifică posibile infecții sau alte complicații.
Medicul poate diagnostica hipomagneziemia pe baza unui examen fizic, a simptomelor, istoricului medical și a rezultatelor analizelor de sânge. Nivelul de magneziu din sânge nu poate arăta cantitatea de magneziu pe care corpul a stocat-o în oase și țesutul muscular. Dar este totuși util pentru a indica un deficit de magneziu. Un nivel normal de magneziu în ser (sânge) este de 1,8 până la 2,2 miligrame pe decilitru (mg/dL). Magneziul seric mai mic de 1,8 mg/dL indică un deficit de magneziu. Se estimează că 2% din populația generală se confruntă cu deficit de magneziu. Acest procent este mult mai mare în rândul persoanelor spitalizate.
Tratamentul deficitului de magneziu vizează corectarea nivelurilor scăzute ale acestui mineral și ameliorarea simptomelor asociate. Abordarea terapeutică depinde de cauza și de severitatea deficitului. Absorbția magneziului poate fi îmbunătățită prin asocierea cu vitamina D și cu un consum adecvat de apă. Când ai lipsă de magneziu, acordă atenție alimentației. Gătitul poate afecta conținutul de magneziu al alimentelor. Stabilirea dozei zilnice adecvate de magneziu este importantă pentru menținerea sănătății și prevenirea deficiențelor. Necesarul zilnic variază în funcție de vârstă, sex și anumite condiții fiziologice. Dacă dieta nu este suficientă, poți lua suplimente de magneziu. Doza de magneziu din suplimente depinde de nivelul deficitului și de recomandările medicului. Persoanele cu risc crescut de deficit de magneziu, precum sportivii, femeile însărcinate sau cele la menopauză, pot avea nevoie de mai mult magneziu.

Recuperarea și Sarcina Următoare
Un avort spontan te poate afecta destul de mult, fizic, dar mai ales emoțional. Pentru a trece peste acest episod, dar și pentru a putea concepe o nouă sarcină este posibil să ai nevoie de suport emoțional din partea familiei, dar și din partea unui terapeut sau a unui grup suport.
Recuperarea fizică după un avort este esențială pentru restabilirea sănătății și pentru a reduce riscul de complicații. Procesul de recuperare variază în funcție de tipul de avort efectuat, starea generală de sănătate a pacientei și cât de avansată era sarcina. Cu o îngrijire corespunzătoare, majoritatea femeilor se recuperează rapid și fără probleme semnificative. Timpul de recuperare variază în funcție de tipul de avort, între câteva zile și două săptămâni. În caz de complicații grave, acesta se poate prelungi. Este recomandat să se evite activitățile fizice intense și ridicarea greutăților în primele zile post-avort pentru a permite corpului să se recupereze. Igiena intimă atentă este importantă pentru a preveni infecțiile. Se recomandă evitarea băilor fierbinți și a contactului sexual timp de aproximativ două săptămâni sau până când medicul confirmă recuperarea completă. Este esențial un control medical de urmărire la aproximativ două săptămâni după procedură pentru a confirma că recuperarea decurge normal și că nu au rămas resturi în uter care ar putea provoca infecții. Activitățile zilnice normale se vor relua treptat; o alimentație echilibrată va ajuta corpul să își revină.
Sarcinile următoare după un avort pot necesita o atenție specială, având în vedere impactul pe care acesta îl poate avea asupra corpului și asupra sănătății emoționale a femeii. Este posibil să apară întrebări legate de momentul potrivit pentru a încerca să rămână însărcinată din nou și măsuri care pot sprijini o viitoare sarcină sănătoasă. După un avort, medicii recomandă, în general, să aștepți între două și șase luni înainte de a încerca să concepi din nou, în funcție de circumstanțele specifice. Această perioadă permite corpului să se recupereze și ciclului menstrual să revină la normal. Așteptarea este benefică și pentru a reduce riscul de complicații în sarcinile viitoare, oferind uterului și organismului suficient timp pentru refacere.
Înainte de a planifica o nouă sarcină, este recomandat un control medical pentru a evalua starea generală de sănătate. Acesta poate include analize de sânge și verificarea nivelului hormonal, precum și teste ginecologice care să evalueze sănătatea uterului și a ovarelor. Dacă există antecedente de avorturi repetate, medicul poate recomanda teste suplimentare, cum ar fi analize pentru tulburările de coagulare sau evaluarea unor posibile dezechilibre hormonale și genetice. Începerea unui regim de suplimentare cu acid folic este esențială pentru prevenirea defectelor de tub neural la făt. De asemenea, o alimentație echilibrată și bogată în nutrienți ajută la refacerea nivelului de fier și a altor vitamine esențiale. Fiecare femeie resimte diferit pierderea unei sarcini, iar consultarea unui specialist în sănătate mintală poate fi de mare ajutor pentru gestionarea emoțiilor și pentru pregătirea pentru o viitoare sarcină. Pentru multe femei, sprijinul moral oferit de partener și familie este crucial în procesul de pregătire pentru o nouă sarcină.
Magneziu - Esențial pentru Viața Ta! [Urmărește videoclipul!]

tags: #lipsa #de #magneziu #si #avortul #spontan
