Rezerva de ovule este un termen important care ajută la înțelegerea potențialului de fertilitate al unei femei. Rezerva de ovule descrie numărul de celule de ovule din corpul unei femei. Este un indicator care ajută la determinarea potențialului de fertilitate al femeilor.
Femeile se nasc cu o rezervă de ovule determinată. Totuși, pe măsură ce îmbătrânesc, această rezervă scade și calitatea ovulelor poate fi afectată. Rezerva de ovule poate varia între indivizi, în funcție de factori genetici.
În fiecare lună, din cauza ciclului menstrual, un ovul este eliberat din foliculii ovarieni. Totuși, de fiecare dată sunt pregătite mai multe ovule care scad din rezervă. Prin urmare, rezerva scade odată cu îmbătrânirea, ceea ce duce la o scădere naturală a capacității de reproducere.
Rezerva ovariană se referă la cantitatea de foliculi ovarieni rămași în ovarele unei femei la un anumit moment. Cantitatea și calitatea acestor foliculi sunt importante pentru capacitatea unei femei de a rămâne însărcinată. În timp, rezerva ovariană scade treptat, cu o descreștere accentuată după vârsta de 35 de ani, considerată de obicei perioada de premenopauză și perimenopauză. În acest context, sarcina după 40 de ani este mai complicat de obținut.
Rezerva ovariană influențează fertilitatea prin determinarea cantității și a calității ovulelor pentru concepție. Foliculii ovarieni sunt structuri din ovare care conțin ovule imature. Chiar dacă este posibilă o sarcină în ciuda unei rezerve ovariene reduse, șansele de concepție sunt mai mici. În general, femeile cu o rezervă ovariană mai mare au o șansă mai mare de a concepe decât cele cu o rezervă scăzută.
O femeie se naște cu un număr limitat de ovule, astfel încât ea are la naștere toate ovulele pe care le va avea în ovare de-a lungul vieții, spre deosebire de bărbat care va continua să producă spermatozoizi întreaga viață. Chiar dacă la naștere în ovare se pot găsi câteva milioane de ovule, numărul acestora se va reduce semnificativ de-a lungul timpului, astfel încât, la pubertate, vor fi doar 300.000 ovule la nivelul fiecărui ovar. În timpul perioadei fertile, doar 300 de ovule se vor matura și vor fi eliberate din ovar, restul ovulelor vor fi consumate prin intermediul atreziei. Atrezia este un proces biologic degenerativ care apare indiferent dacă femeia rămâne însărcinată, are cicluri menstruale normale, folosește contracepția sau face tratament pentru infertilitate.
Factori care influențează rezerva și calitatea ovulelor
Există mai mulți factori care pot influența rezerva și calitatea ovulelor:
Îmbătrânirea
Este una dintre cele mai frecvente cauze ale scăderii rezervei de ovule. Femeile au o rezervă de ovule determinată la naștere, iar această rezervă scade natural pe măsură ce îmbătrânesc. În fiecare ciclu menstrual se pierd celule de ovule, iar pe măsură ce îmbătrânim, numărul ovulelor disponibile scade.
Există în viața unei femei două perioade de scădere a fertilității: • În jurul vârstei de 27 de ani, când fertilitatea scade puțin față de perioada de dinainte • Între 35 - 38 ani, când există o scădere dramatică a fertilității. După 42 de ani deja la multe femei se instalează premenopauza și apare imposibilitatea de a mai obține sarcină cu ovocite proprii. Eventual, pot obține sarcină cu ovocite donate de la o persoană mai tânără.
Factori genetici
Istoricul familial, nivelul de fertilitate al mamei și al bunicilor pot oferi indicii despre rezerva de ovule a unei femei. Sunt un factor important care determină calitatea ovulelor. Informațiile genetice ghidează copierea și repararea corectă a ADN-ului în timpul dezvoltării ovulelor.
Factori de mediu
Expunerea la toxine de mediu, fumatul, pot afecta negativ rezerva de ovule. Acești factori pot conduce la îmbătrânirea prematură a celulelor de ovule. Expunerea la substanțe chimice, radiații și toxine poate afecta calitatea ovulelor.
Sindromul ovarelor polichistice (PCOS)
PCOS este o afecțiune care cauzează dezechilibre hormonale și poate afecta negativ producția de ovule. Un simptom caracteristic al PCOS este formarea unui număr mare de chisturi mici în ovare. PCOS poate duce la producția excesivă de hormoni masculini numiți androgeni, ceea ce poate afecta maturarea ovulelor și rezerva de ovule.
Endometrioza
Endometrioza este o afecțiune în care țesutul care căptușește uterul crește în afara uterului.
Chimioterapia și radioterapia
Tratamentele pentru cancer pot avea efecte negative asupra ovarelor și uterului.
Consumul de tutun
Fumatul poate afecta negativ calitatea ovulelor. Fumatul este un factor care poate să accelereze atrezia ovulelor și să determine apariția menopauzei precoce (< 40 ani).
Bolile cronice
Bolile cronice pot pune constant presiune pe organism și pot afecta negativ funcția ovariană.
Nutriție insuficientă
O alimentație nesănătoasă sau insuficientă poate împiedica organismul să primească substanțele nutritive necesare.
Greutatea corporală
Dacă ești supraponderală sau obeză, pierderea în greutate crește șansele de a rămâne însărcinată. Studiile au arătat că în cazul femeilor al căror indice de masă corporală (IMC) a fost peste normal a durat de două ori mai mult pentru a rămâne însărcinate decât în cazul celor cu greutate normală. Obezitatea poate cauza disfuncții hormonale și lipsa ovulației. Este asociată cu sindromul ovarelor polichistice, care este principala cauză de infertilitate anovulatorie, afectând una din cinci femei infertile. O pierdere în greutate de doar 5% -10% poate îmbunătăți semnificativ ovulația și șansa de a obține o sarcină. Pe de altă parte, a fi semnificativ subponderal determină, de asemenea, infertilitate. Hormonii sexuali feminini și masculini (estrogenul, progesteronul și testosteronul) au ca precursor colesterolul. Dacă nu există niciun fel de grăsime corporală, ei nu se pot forma, și atunci scade fertilitatea.
Evaluarea rezervei și calității ovulelor
Calitatea ovulelor este un factor critic care influențează direct potențialul de fertilitate al unei femei și probabilitatea de a menține o sarcină sănătoasă. Totuși, deoarece calitatea ovulelor nu este o caracteristică vizibilă, determinarea acesteia necesită metode științifice.
Rezerva ovariană este evaluată prin diverse teste medicale. Acestea nu pot prezice cu exactitate perioada de fertilitate rămasă sau dacă va fi obținută o sarcină. Ele sunt folosite pentru a determina dacă există o probabilitate redusă ca o femeie să răspundă bine la tratamentele de stimulare ovariană, în cazul fertilizării in vitro (FIV), sau dacă șansele ei de a concepe natural sunt mai scăzute fără intervenții medicale.
Pentru a evalua calitatea ovulelor, se folosesc frecvent teste de sânge pentru a verifica anumite niveluri hormonale. Timpul potrivit pentru a efectua teste de sânge pentru evaluarea calității și rezervei ovulelor este, de obicei, în zilele 2 și 3 ale ciclului menstrual.
Analize hormonale
- Hormonul de stimulare foliculară (FSH): Nivelurile FSH sunt utilizate pentru a evalua starea ovarelor. Nivelurile ridicate de FSH pot indica o rezervă scăzută de ovule.
- Hormonul Anti-Müllerian (AMH): Nivelurile AMH sunt un test frecvent utilizat pentru a evalua rezerva de ovule. AMH este un hormon care reflectă numărul și potențialul foliculilor de ovule. Nivelurile ridicate de AMH indică o rezervă mai mare de ovule, în timp ce nivelurile scăzute pot arăta o rezervă scăzută. O rezervă ovariană scăzută se caracterizează și prin niveluri anormale ale hormonilor anti-Mullerian (AMH) și de stimulare foliculară (FSH).
- Estradiol (E2): Estradiolul este un hormon care reglează maturarea ovulelor și pregătirea uterului. Valorile E2 și FSH nu oferă informații directe, dar sunt utile atunci când sunt utilizate împreună cu alte metode de diagnosticare.
Numărul de foliculi antrali
Un indicator important al rezervelor de ovule este numărul de foliculi antrali. Foliculii antrali sunt chisturi în dezvoltare găsite în ovarele unei femei. Numărătoarea efectuată prin ultrasonografie în primele zile ale ciclului menstrual oferă informații despre rezerva și calitatea ovulelor. Un număr mare de foliculi antrali este de obicei asociat cu o calitate mai bună a ovulelor.
Pe lângă analizele de sânge, testarea rezervei foliculare ovariene implică și o ecografie vaginală.
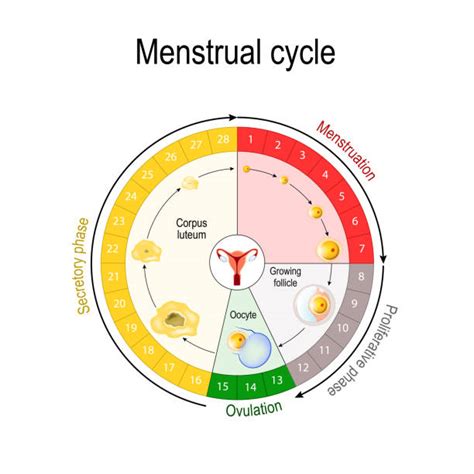
Ciclul menstrual și fertilitatea
Ciclul menstrual se referă la procesul lunar care se întâmplă în corpul unei femei pentru a-l pregăti pentru o posibilă sarcină. Include eliberarea unui ovul din ovare - proces denumit ovulație - și modificări ale colului uterin și îngroșarea peretelui uterin. Dacă sarcina nu a apărut, peretele uterin îngroșat se elimină prin vagin prin sângerare - denumită menstruație (cunoscută popular ca „perioada”). Fluctuațiile hormonale determină modificările care apar în timpul ciclului menstrual.
Cum să-ți monitorizezi ciclul menstrual
Îți poți calcula durata ciclului menstrual (calendarul menstrual) simplu, notând de fiecare dată ziua de început a menstruației și cea când se termină. De asemenea, poți folosi un calendar electronic - sunt disponibile o varietate de aplicații pentru smartphone și computer. Această urmărire de-a lungul lunilor te va ajuta să înțelegi care este durata tipică a ciclului tău menstrual, ceea ce te va ajuta să prezici când va începe următoarea perioadă. De asemenea, poți să observi dacă apar neregularități sau în ce moment ai dureri, aspecte importante pe care să le discuți cu medicul ginecolog.
Aprecierea momentului ovulației
Urmărirea ciclului menstrual este esențială pentru prezicerea ovulatiei, ceea ce îți poate da informații despre momentul în care trebuie să faci sex, dacă dorești să rămâi gravidă sau, din contra, când să te abții sau când trebuie să folosești o metodă contraceptivă, dacă intenția este de a evita sarcina.
Una dintre înțelegerile greșite despre fertilitate este aceea că femeia are ovulația și este, astfel, cea mai fertilă în ziua a 14-a a ciclului menstrual. Acest lucru este adevărat doar la femeile care au un ciclu perfect regulat, de 28 zile, iar asta se întâmplă doar la 10% dintre ele. De fapt, nu sunt 14 zile după ce menstruația a început, ci 14 zile înainte de următoarea menstruație. Astfel, dacă ciclul menstrual este perfect regulat, poți să apreciezi ziua în care se produce ovulația scăzând 14 zile de la data la care aștepți următoarea menstruație. De exemplu, o femeie cu un ciclu la 30 zile probabil că elimină ovulul în ziua 16, iar o femeie cu un ciclu la 26 zile, în ziua 12.
Există și alte metode de apreciere a momentului ovulației, cum ar fi măsurarea zilnică a temperaturii bazale a corpului, examinarea mucusului cervical sau analize de sânge.
Fereastra fertilă
Fereastra fertilă reprezintă intervalul de timp al ciclului menstrual cu cea mai mare probabilitate ca un raport sexual să rezulte într-o sarcină. Studiile au arătat că această perioadă are o durată de 6 zile, începând cu 5 zile anterior ovulației și terminându-se în ziua ovulației; cele mai fertile zile sunt începând cu 2 zile anterior și în ziua ovulației. Femeile cu un ciclu regulat de 28 zile pot fi potențial fertile în zilele 8-15 ale ciclului menstrual. Perioada fertilă este mai greu predictibilă la femeile cu ciclu neregulat, incluzând adolescente și femei înainte de menopauză.
Deoarece nu există metode fiabile de prezicere a ovulației, stabilirea ferestrei fertile este nesigură. Un cuplu care încearcă să aibă un copil, poate să evite această incertitudine prin practicarea unor raporturi sexuale regulate, de 2-3 ori pe săptămână, mai degrabă decât să-și concentreze eforturile în zilele în care se presupune că va avea loc ovulația. În acest mod, cuplul poate fi sigur că a avut raport sexual cel puțin o dată în timpul perioadei fertile a fiecărui ciclu.
Este important să înțelegi că sarcina nu se obține în fiecare lună. Chiar și un cuplu sănătos, aflat la vârsta fertilă, care prezintă ovulație, respectiv spermă normală, nu va obține sarcină decât în 35% dintre cazuri în fiecare lună. Altfel spus, nu în fiecare lună se poate obține o sarcină. Acest procent scade la 3 - 8% la femeile peste 40 de ani.
Tratamentul stimulării ovariene
Stimularea ovariană este un tratament folosit pentru a induce ovulația și pentru a suplimenta numărul de ovule eliberate, fapt ce poate crește șansele de a obține o sarcină. Acest tratament se poate administra fie prin pilule, fie injectabil.
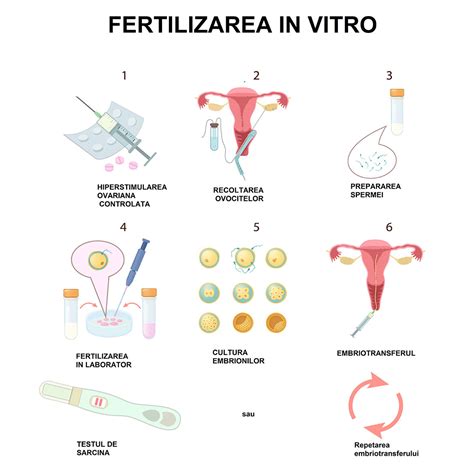
Stimularea ovariană reprezintă a doua etapă dintr-un ciclu de fertilizare in vitro (FIV), care presupune patru pași:
- Etapa 1 - contraceptivele orale: deși poate părea paradoxal, pacientele care urmează să facă un tratament de fertilizare in vitro trebuie să ia contraceptive orale timp de 10-14 zile înainte de a începe protocolul de medicație pentru fertilitate;
- Etapa 2 - stimularea ovariană: după finalizarea unei cure de anticoncepționale, vor începe injecțiile cu medicamente pentru fertilitate, timp de aproximativ 9-11 zile; aceste medicamente sunt, de fapt, hormoni produși în mod natural, care ajută la dezvoltarea și maturizarea foliculilor (care conțin ovulele);
- Etapa 3 - recoltarea ovulelor: este o procedură de o zi care presupune extragerea ovulelor din foliculii ovarieni și transferul lor la laboratorul FIV, unde vor fi fertilizate și se vor diviza;
- Etapa 4 - transferul embrionilor: după ce a fost monitorizat cu atenție în laboratorul FIV, un embrion va fi transferat înapoi în uter, în ziua a cincea (ziua de recoltare a ovulelor este considerată ziua zero); dacă pacienta dorește să aștepte, din orice motiv, embrionii pot fi congelați și păstrați în siguranță.
În articolul de față vom detalia a doua etapă a fertilizării in vitro - stimularea ovariană. Această procedură are scopul de a recolta cât mai multe ovule mature din ovarele femeii; recoltarea mai multor ovule maximizează șansele ca unul dintre ele să fie fertilizat, implantat înapoi în uter și să devină un copil sănătos.
Deoarece ciclul natural de reproducere feminin este extrem de complex, și stimularea ovariană este, de asemenea, un proces complicat. Tratamentul se realizează cu același tip de hormoni pe care îi produce organismul femeii, dar creați artificial sau extrași din surse naturale.
Stimularea ovariană ar trebui să înceapă în primele trei zile de menstruație.
Cât durează stimularea ovariană
Durata procedurii de stimulare ovariană poate varia de la o femeie la alta, dar, în general, este de zece până la 14 zile.
Care sunt efectele secundare posibile ale stimulării ovariene
Unul dintre principalele efecte secundare ale stimulării ovariene îl reprezintă probabilitatea mai mare de apariție a unei sarcini gemelare (care poate fi mai dificilă și mai riscantă decât o sarcină unică). Există, de asemenea, un risc crescut de sarcină extrauterină (ectopică) după stimularea ovariană sau combinată intra-extrauterină (sarcină heterotopică).
Pe lângă stres și îngrijorare, acest tratament hormonal poate fi responsabil de apariția mai multor simptome neplăcute, cum ar fi:
- amețeli;
- oboseală;
- dureri de cap;
- greață, vărsături;
- insomnie;
- bufeuri;
- dureri abdominale;
- erupții cutanate sau umflături la locul injectării;
- sensibilitate în jurul sânilor.
Cel mai mare pericol al stimulării ovariene rămâne hiperstimularea ovariană, care apare atunci când ovarul răspunde excesiv la tratament.
Infertilitatea
Infertilitatea este diagnosticată atunci când sarcina nu apare după un an, timp în care au avut loc raporturi sexuale neprotejate. În acest caz este nevoie de o evaluare pentru infertilitate. Totuși, dacă femeia are peste 35 ani ar trebui să înceapă evaluarea după doar 6 luni de raporturi neprotejate, astfel încât să nu se întârzie tratamentul la această categorie de vârstă. De asemenea, dacă femeia are cicluri foarte neregulate (sugerând absența ovulației) sau ea sau partenerul ei au o cauză cunoscută de infertilitate (de exemplu ovare polichistice, respectiv vasectomie), nu trebuie să aștepte pentru a începe investigațiile.
Societatea Americană de Medicină Reproductivă subliniază că infertilitatea nu este un handicap: Infertilitatea este o boală a sistemului reproductiv care afectează capacitatea organismului de a efectua funcția de bază de reproducere.
Infertilitatea este frecventă. Din 100 de cupluri, aproximativ 12 dintre ele au probleme în a obține o sarcină. Infertilitatea afectează bărbații și femeile în mod egal. Aproximativ o treime din cazurile de infertilitate sunt cauzate de probleme de fertilitate la femei și o altă treime de probleme de fertilitate la bărbați. Celelalte cazuri sunt cauzate de un amestec de probleme masculine și feminine sau de probleme care nu pot fi determinate.
Cele mai multe cazuri - 85 până la 90%, sunt tratate cu terapii convenționale cum ar fi medicamentele de fertilitate și intervențiile chirurgicale. Deși esențială pentru anumite cupluri, fertilizarea in vitro (FIV) și alte tehnici de reproducere asistată reprezintă doar 3% din serviciile pentru infertilitate.
Ginecologie - Infertilitatea la femei (cauze și fiziopatologie)
Trăim cu impresia că, atunci când ne vom dori un copil, îl vom putea avea cu ușurință, și amânăm acest moment pentru mai târziu. Dar fiecare an care trece face ca obstacolele să se înmulțească. Sfaturile celor din jur de tipul „se va întâmpla când trebuie să se întâmple”, deși menite să încurajeze, pot face mai mult rău. Și uneori, mai târziu ajunge să fie prea târziu. De aceea, avem nevoie de sprijin de specialitate și de informații din surse competente, ca să înțelegem din vreme care sunt cauzele infertilității, cum o putem preveni, diagnostica și trata, astfel încât să ne îndeplinim visul de a deveni părinți.
Organizația Mondială a Sănătății definește infertilitatea ca fiind incapacitatea de a avea un copil, după un an de activitate sexuală regulată, fără utilizarea mijloacelor contraceptive. La cuplurile mature, de peste 35 de ani, perioada este de 6 luni. Infertilitatea primară afectează 40% dintre cuplurile infertile și se caracterizează prin absența oricărei sarcini în antecedente. Infertilitatea secundară afectează 60% dintre cuplurile infertile și se caracterizează prin absența unei sarcini după ce cuplul a conceput unul sau mai mulți copii. Poate fi cauzată de îmbătrânire sau de apariția unor factori de risc după nașterea ultimului copil.
Infertilitatea este diferită de sterilitate, care este incapacitatea absolută de a ovula sau de a produce spermă. Când ne referim la infertilitatea unui cuplu, în 30% din cazuri este vorba despre cauze de natură feminină, în 30%, de cauze de natură masculină, în alte 30%, de o combinație de cauze atribuite ambilor parteneri, iar în 10%, de cauze necunoscute.
De aceea, în cazul infertilității unui cuplu, e nevoie ca ambii parteneri să efectueze investigații.
Cauzele infertilității feminine
- Anovulația (lipsa ovulației) - aproximativ 25% din infertilitatea feminină este cauzată de anovulație. Anovulația poate fi consecința următoarelor probleme funcționale și morfologice: anomalii ale ovarelor - ex. insuficiența ovariană primară (pierderea funcției normale a ovarelor înainte de vârsta de 40 de ani), sindrom de ovar polichistic (SOPC); lipsa maturizării ovulului din diverse motive, precum lipsa proteinelor specifice necesare maturării acestuia, obezitate, endometrioză; tulburări ale sistemului endocrin (hipotalamus, hipofiza, tiroida, glande suprarenale), care provoacă dezechilibre ale hormonilor sexuali; reducerea rezervei ovariene - femeile se nasc cu toți foliculii ovarieni pe care îi vor avea vreodată (rezerva foliculară), dar, în timp, numărul acestora se epuizează („pierderea rezervei ovariene”).
- Greutatea corporală redusă sau obezitatea, care determină carență sau exces de hormoni sexuali.
- Disfuncțiile trompelor - între 25 și 35% din infertilitatea feminină este cauzată de anomalii ale trompelor uterine.
- Afecțiunile uterine - ex. endometrioza, uter septat, fibroame, polipi, cicatrici uterine.
- Eșecul implantării - incapacitatea unui embrion de a se implanta în uter.
- Unele tratamente medicale, cum ar fi chimio și/sau radioterapia.
- Sterilizarea - blocarea chirurgicală a trompelor uterine.
- Modificările numărului sau structurii cromozomilor.
- Respingerea embrionului de către sistemul imunitar al mamei, din cauza asemănării genetice imunitare dintre mama și tată, a sindromului antifosfolipidic, anticorpilor antispermatozoizi, incompatibilității Rh sau a bolilor autoimune (lupus eritematos, artrita reumatoidă, boala Chron, psoriazis, tiroidita autoimună Hashi moto, boli genetice - ex. sindromul HELLP).
Cauzele infertilității masculine
Infertilitatea masculină este o problemă de sănătate globală insuficient cercetată pentru a-i înțelege adevărata amploare și prevalență. Lipsa informațiilor exacte privind infertilitatea masculină este rezultatul credințelor culturale, religioase, dar în special a atitudinii reticente a bărbaților, care consideră că infertilitatea masculină este mult mai stigmatizantă decât infertilitatea feminină. Percepțiile asupra masculinității pot influența și acceptarea de către bărbați a tratamentelor infertilității.
- Probleme de eiecare a materialului seminal produse de: • disfuncția erectilă • ejacularea precoce și/sau retrogradă (în vezica urinară) • poziționarea defectuoasă a uretrei (orificiul de eliminare a fluidelor este situat pe fața inferioară a penisului) • absența sau obstrucția canalelor de transport a spermei către uretră • prezența anticorpilor antispermatozoizi • vasectomie (sterilizarea masculină).
- Absența sau niveluri reduse ale spermei: cauzată de varicocel (anomalie a venelor de la nivelul testiculelor), exces de căldură în jurul organelor genitale, inflamații uro-genitale, stres.
- Calitatea scăzută a spermei, manifestată prin: • oligospermie: numărul scăzut de spermatozoizi • azoospermie: lipsa spermatozoizilor • teratospermie: modificarea morfologiei (formei) spermatozoizilor • astenospermie: motilitatea scăzută și incapacitatea spermatozoizilor de a ajunge în ovul.
- Nivelul scăzut al testosteronului, cu cauze multiple: dezechilibre ale hormonilor produși de hipotalamus, hipofiza și testicule, obezitate, sedentarism.
- Vârsta: scăderea calității spermatozoizilor devine, în general, o problemă după vârsta de 60 de ani.
- Unele afecțiuni - de exemplu, diabetul, infecțiile (oreionul, bolile cu transmitere sexuală) și intervențiile chirurgicale testiculare, inghinale, intestinale, pelvine.
- Tratamentele medicale agresive - de exemplu, chimioterapia.
- Testiculele necoborâte în scrot, torsiunea testiculară.
- Modificări ale numărului sau structurii cromozomilor.
- Stresul oxidativ, care poate deteriora membrana și ADN-ul spermatozoizilor.
Fumatul, consumul de alcool sau de narcotice scad atât fertilitatea feminină, cât și cea masculină.
Infertilitatea înseamnă încercarea fără succes de a rămâne gravidă, timp de cel puțin un an. Cauzele infertilității feminine sunt dificil de diagnosticat. Există tratamente pentru cazurile de infertilitate, dar aceste tratamente depind de cauza infertilității.
Dacă vrei să ai un copil, ar fi bine să fii atentă la următoarele aspecte:
- Păstrează-ți o greutate normală. Femeile supraponderale și subponderale prezintă risc crescut de infertilitate.
- Renunță la fumat. Tutunul are efecte negative asupra fertilității.
- Evită alcoolul. Nu numai că alcoolul crește riscul infertilității, dar afectează și starea de sănătate a fătului care se dezvoltă în timpul sarcinii.
- Redu stresul. Stresul este involuntar, nu-ți propui să suferi de stres. Dar reține că există cupluri care suferă de stres psihologic și au rezultate slabe în tratamentul infertilității. Încearcă să reduci stresul din viața ta, înainte de a rămâne însărcinată.
- Scade cantitatea de cofeină consumată.
tags: #ovule #pentru #fertilitate
