Apariţia unui copil este unul dintre cele mai importante momente din viaţa oricărui cuplu, ce vine cu o serie de responsabilităţi ce trebuie îndeplinite pentru a asigura sănătatea fătului şi a viitoarei mame. Sarcina este o perioadă presărată cu multe modificări, adaptări și ajustări la nivelul organismului mamei și al stilului său de viață. Odată cu sarcina, nu începe doar conexiunea biologică dintre mamă și copil, ci și cea emoțională. Astfel, orice femeie gravidă își dorește ca sarcina să se desfășoare într-o manieră firească, iar cel mic să se dezvolte corespunzător și să fie sănătos. Întrucât perioada intrauterină este crucială pentru starea de sănătate a copilului de după naștere, orice eveniment petrecut în această perioadă trebuie monitorizat cu mare atenție (monitorizare sarcină prin teste).
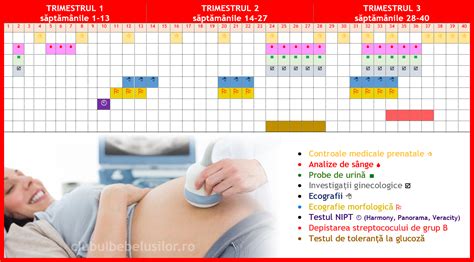
Practica medicală recomandă ca, în cazul unei sarcini fără risc, consultaţiile medicale să aibă loc o dată pe lună în primele 28-32 de săptămâni. Dacă aveți un istoric care implică hipertensiune în sarcină, diabet sau naștere prematură, consultațiile trebuie să fie mai frecvente, iar analizele trebuie efectuate cât mai repede și cât mai complet posibil. Analizele medicale din perioada prenatală sunt “busola” care îi permite medicului să urmărească sănătatea ta și dezvoltarea copilului. Investigațiile prenatale sunt recomandate pentru că permit medicului să urmărească atât sănătatea mamei, cât și dezvoltarea fătului într-un mod planificat și informat. Astfel, prin teste de rutină efectuate la începutul sarcinii se pot identifica: anemia, infecții urinare sau sistemice, incompatibilități de Rh, imunitatea la anumite virusuri specifice (exp. Testele prenatale nu sunt doar o formalitate - ele reprezintă unul dintre cele mai importante instrumente prin care medicii pot preveni complicații serioase atât pentru mamă, cât și pentru copil.
Analizele sunt adaptate caracteristicilor celor trei trimestre (respectare trimestre sarcină), astfel că etapele sarcinii sunt evaluate progresiv. În plus, mulți părinți vor să știe din timp dacă cel mic este sănătos. Chiar dacă majoritatea copiilor (aproximativ 97%) se nasc fără niciun fel de problemă medicală, există totuși anumite patologii intrauterine care, dacă sunt descoperite, pot fi tratate, iar complicațiile lor postpartum pot fi prevenite. În acest sens, pot exista chiar și teste recomandate înaintea sarcinii (analize înainte de sarcină, teste genetice înainte de sarcină, pachet analize înainte de sarcină).

Analizele înaintea sarcinii
Investigarea statusului anticorpilor se recomandă optim, înainte de sarcină sau în primele săptămâni ale acesteia. Dacă anticorpii sunt prezenți, înseamnă că mama este protejată de infecțiile primare care ar putea surveni pe parcursul sarcinii. Dacă anticorpii sunt absenți, se recomandă măsuri profilactice și supravegherea sarcinii prin monitorizarea în dinamică a anticorpilor.
Care este utilitatea vaccinării înainte de a rămâne însărcinată?
Vaccinarea poate oferi gravidei protecție împotriva infecției. TORCH, acronim rezultat prin alăturarea inițialelor celor cinci grupe de infecții care pot fi depistate:
- Toxoplasmoză: anticorpi anti Toxoplasma gondii (IgG+IgM)
- Other viruses (alte virusuri): VDRL+TPHA (serologie sifilis), anticorpi anti Parvovirus B19 (IgG+IgM), anticorpi anti virus varicelo-zosterian (IgG+IgM)
- Rubeolă: anticorpi anti virus rubeolic (IgG+IgM)
- Cytomegalovirus: anticorpi anti Cytomegalovirus (IgG+IgM)
- Herpes simplex virus: anticorpi anti Herpes simplex virus 1/2 (IgG+IgM), anticorpi anti Herpes simplex virus 2 (IgG+IgM).
În funcție de vârstă, antecedentele fiziologice și patologice ale mamei etc.
Infecții cu transmitere sexuală și impactul lor în sarcină
Sifilis: Infecția se transmite prin contact sexual sau de la mamă la făt, prin placentă. Riscul de infecţie a fătului este cu atât mai mic cu cât intervalul de timp de la infecţia primară a mamei este mai mare. Sifilisul congenital se manifestă precoce sau tardiv și este însoțit de leziuni severe. Tratamentul administrat precoce femeii gravide poate preveni apariția acestor complicații.
Chlamydia trachomatis: Infecția trompelor uterine cu Chlamydia trachomatis poate fi asimptomatică timp îndelungat și poate determina complicații severe, cum sunt boala inflamatorie pelvină, infertilitate, sarcini ectopice și durere pelvină cronică. Infecția apare mai frecvent la femeile active sexual, sub 25 de ani. Determinarea anticorpilor are valoare scăzută pentru diagnosticul infecției cu Chlamydia trachomatis. Chlamydia trachomatis este transmisă prin contact sexual și poate determina boli ale tractului urogenital. lnfecția este transmisă prin produse biologice: salivă, secreții genitale, urină, lacrimi, lapte matern, având ca poartă de intrare mucoasele cavității bucale, nasului, ochilor și regiunii genitale.
Virusul hepatitei B: Virusul hepatitei B se transmite de la mamă la făt în timpul nașterii.
HIV: Cunoașterea statusului infecției cu HIV la femeia însărcinată are o importanță deosebită deoarece riscul de transmitere de la mamă la făt poate fi redus semnificativ prin următoarele măsuri: tratamentul mamei infectate înainte de naștere, nașterea prin operație cezariană, tratamentul nou-născutului, nealăptarea la sân.
Analize medicale în timpul sarcinii
Primul trimestru de sarcină
Primul trimestru reprezintă acea etapă a sarcinii ce necesită, probabil, cea mai mare supervizare. În cadrul primului trimestru, analizele și testele de screening joacă un rol extrem de important și orientează medicul și familia către cea mai probabilă evoluție a sarcinii (rol analize primul trimestru de sarcină).
Analize de început:
- Grupa sangvină și factorul Rh: Grupele de sânge existente se notează cu literele A, B, AB sau O. În plus, se adaugă un mod suplimentar de a deosebi aceste grupe (factorul Rh sau factorul Rhesus). Astfel, există împărțirea Rh pozitiv sau negativ. Femeile ce nu dețin factorul Rh (sunt Rh negative) trebuie să fie informate cu privire la siguranța viitoarelor sarcini, în cazul în care tatăl este Rh pozitiv și copilul va moșteni acel Rh pozitiv. Acest fenomen are o deosebită importanță, deoarece sistemul imun al mamei Rh negative produce anticorpi capabili să atace globulele roșii (eritrocitele/hematiile) ale viitorului făt și să îi determine anemie. Astfel, această condiție medicală necesită o monitorizare suplimentară în timpul vieții intrauterine (test gravidă Rh).
- Hemoleucograma: Această analiză măsoară nivelul de hemoglobină din sânge, precum și alți parametri eritrocitari, pentru a verifica existența și, dacă este cazul, tipul anemiei. Anemia este un fenomen destul de des întâlnit în sarcină și poate fi determinată de un aport insuficient al fierului și/sau acidului folic. În cazuri rare, dar posibile, mamica poate prezenta o boală de sânge numită hemoglobinopatie (talasemie, siclemie) și, astfel, va necesita analize suplimentare. Anemia determină o stare de oboseală generalizată și poate îngreuna procesul travaliului. De asemenea, este dăunătoare pentru cel mic, astfel că trebuie depistată și corectată precoce.
- Sumar de urină și urocultură: Analiza sedimentului urinar și, în caz de infecții, efectuarea uroculturii reprezintă teste aparent simple, dar extrem de eficiente. La fel precum în cazul sângelui, modificarea parametrilor urinari poate indica prezența unor stări patologice nedorite, ce pot fi corectate. În general, cu ajutorul examenului urinar putem identifica: Diabetul gestational - prin creșterea valorii hemoglobinei glicozilate; Prezența unor infecții dăunătoare pentru cel mic; Prezența proteinelor - în infecții și boli renale, precum și în preeclampsie (afecțiune întâlnită în sarcină, manifestată prin prezența proteinelor în urină și hipertensiune).
- Glicemia: Prin glicemie se măsoară nivelul glucozei din sânge. Acest parametru este extrem de important pentru a identifica un posibil diabet gestațional sau un diabet zaharat tip I ori tip II, nedepistat anterior sarcinii.
- Teste pentru boli cu transmitere sexuală (BTS): Anumite boli cu transmitere sexuală, prezente la mamă, pot afecta atât evoluția sarcinii (cauzând potențiale malformații), cât și sănătatea copilului postpartum. Exemple de boli cu transmitere sexuală includ: HIV; Sifilis - ținând cont de faptul că HIV se poate transmite de la mama la copil, este recomandat ca toate mamele să fie testate, indiferent de suspiciune; Virusurile hepatitice - pentru a combate transmiterea virusului în timpul nașterii, se poate realiza imunizarea copilului imediat după momentul nașterii.
- Functia tiroidiana: Hormonii tiroidieni sunt direct implicați în dezvoltarea copilului, atât intrauterin, cât și postpartum. De asemenea, un dezechilibru al nivelului hormonilor tiroidieni ai mamei poate afecta funcția tiroidiană a copilului, întrucât în primele 12 săptămâni de sarcină, tiroida celui mic este nefuncțională, iar necesarul de hormoni este asigurat de către mamă. Spre finalul primului trimestru, funcția tiroidiană a celui mic debutează, dar el rămâne în continuare dependent de nivelul hormonal al mamei (importanța analize gravide funcție tiroidă).

Screening prenatal în primul trimestru
Bitestul sau testul combinat: În unele situații, patologiile pe care cel mic le poate prezenta pot fi de natură genetică (defecte cromozomiale). Bitestul (sau testul combinat) evaluează prezența anumitor parametri: Hormoni specifici din sângele matern (beta HCG, PAPP-A); Parametri ecografici ai celui mic (translucența nucală); Parametri clinici ai mamei - vârsta, statusul de fumătoare, stilul de viață etc. Screening prenatal trimestru I (dublu test) Evaluarea riscului în trimestrul I de sarcină - (săptămânile 10-13 de sarcină) prin măsurarea PAPP-A, free Beta-HCG cu sau fără translucență nucală - așa-numitul dublu test*. Rata de detecție a sindromului Down este de 85% (pentru un prag de 5% rezultate fals pozitive și utilizarea translucenței nucale).
Profilul TORCH: Profilul Torch este un grup de teste utilizat pentru depistarea unor infecții la femeile gravide, care pot cauza malformații ale copilului. Testele detectează anticorpi în sânge pe care sistemul imun îi produce, atunci când corpul este expus acestor infecții. Este indicat ca testarea pentru prezența anticorpilor să se facă în perioada preconcepției, pentru că depistarea lor în primul trimestru de sarcină ar putea crea confuzii și chiar duce la întreruperi de sarcină nejustificate; în funcție de tipul anticorpilor depistați se poate aprecia dacă infecția este în plină desfășurare sau dacă a avut loc cândva în trecut. De asemenea, se poate aprecia și dacă persoana în cauză nu a fost niciodată infectată, ceea ce înseamnă absența imunității față de agentul infecțios respectiv și susceptibilitate pentru boală.
Evaluare risc preeclampsie (PlGF): PlGF - evaluarea timpurie a riscului de preeclampsie.
ADN fetal liber circulant (NIPT): ADN fetal liber circulant (NIPT) (exp. Veracity, VERAgene etc) - recomandat de tot mai multe organizații internaționale. Este un test neinvaziv, care analizează ADN-ul bebelușului prezent în sângele mamei și oferă o evaluare foarte precisă a riscului pentru aneuploidii cromozomiale și microdeleții.
Alte analize importante în primul trimestru
Hemograma: Arată dacă ai anemie sau infecții, două probleme frecvente în sarcină.
Glicemia: Pentru a depista din timp o predispoziție către diabet gestațional.
Funcția hepatică: Funcția hepatică (ALT, AST dar și evaluarea pentru hepatită B sau C - AgHBs, anti HCV) este importantă, deoarece ficatul procesează multe dintre schimbările hormonale din sarcină.
TSH (tiroida): Recomandat de ACOG (Colegiul American de Obstetrică-Ginecologie), deoarece disfuncția tiroidană poate influența dezvoltarea fetală și energia mamei.
Alte infecții relevante
Rubeola: Rubeola este cunoscută ca fiind o boală inofensivă a copilăriei, frecvent asimptomatică. În săptămânile 11-17, infecția cu virusul rubeolic poate determina simptome izolate de CRS, în special probleme legate de auz. Acestora li se recomandă vaccinarea imediat după naștere.
Citomegalovirus (CMV): Infecția cu CMV nu provoacă o boală severă mamei și în mai mult de 80% din cazuri nu prezintă simptome evidente.
Varicela: Posibile măsuri dacă anticorpii IgG sunt absenți: înainte de sarcină: vaccinarea împotriva varicelei și controlul eficienței acesteia; în timpul sarcinii: evitați contactul cu persoanele care au varicelă. Varicela este produsă de virusul varicelo-zosterian (VZV). La făt poate să apară sindromul varicelei congenitale (SVC), dacă mama contactează virusul între săptămânile 1 și 21 de sarcină (în cazuri rare după săptămâna 28). Riscul ca această complicație să apară este mai degrabă scăzut (aproximativ 1,4%), dar afectarea fătului este foarte severă. Transmiterea este aerogenă, virusul este localizat la nivelul mucoasei tractului respirator, la persoanele neimunizate. Bolnavul este contagios 2 - 5 zile după instalarea erupției (până când apar crustele).
Eritemul infecțios (Parvovirus B19, “boala obrajilor pălmuiți”): Înainte sau în primele săptămâni de sarcină se recomandă determinarea anticorpilor de tip IgG și IgM. Eritemul infecțios este o infecție virală, determinată de Parvovirusul B19. Măsuri posibile dacă anticorpii sunt absenți: în sarcină, evitați contactul cu persoane care au eritem infecțios (dificil, deoarece persoanele adulte infectate adesea nu au simptome); în caz de contact, control al anticorpilor. Femeile însărcinate prezintă deseori numai dureri articulare. Infecția acută poate fi diagnosticată doar prin detecția anticorpilor (IgG și IgM) și prin detecția ADN-ului viral (prin metode de biologie moleculară). Parvovirus B19 ADN Infecția în sarcină poate fi transmisă fătului în aproximativ 33% din cazuri și poate determina anemie severă, pierderea sarcinii, hidrops fetal. Aceste complicații apar în principal după infectarea mamei cu Parvovirus B19 în săptămânile 9 -20 de sarcină. Infecțiozitatea este mai mare înainte de apariția eritemului tegumentar sau a altor simptome, care de obicei sunt absente la adulți.
Toxoplasmoza: Înainte sau în primele săptămâni de sarcină se recomandă determinarea anticorpilor de tip IgG și IgM. Măsuri posibile dacă anticorpii sunt absenți: evitați anumite alimente: carne insuficient preparată termic, cârnați afumați, șuncă proaspătă, carne de porc afumată sau păstrată în saramură, lapte nepasteurizat; salata, fructele și vegetalele trebuie spălate foarte bine; aplicați măsuri de igienă (evitați contactul cu excremente de pisică); determinarea anticorpilor în trimestrele II și III de sarcină. Infecția primară cu Toxoplasma gondii se asociază rar cu simptome la femeile însărcinate sănătoase. Riscul de apariție a sechelelor este mai mare dacă mama este infectată în primele săptămâni de sarcină. Diagnosticarea timpurie și tratamentul toxoplasmozei în sarcină reduc efectele negative asupra fătului.

Screening prenatal în trimestrul II
În cel de-al doilea trimestru, copilul se află într-o fază evolutivă mai amplă, însă nu la fel de sensibilă la factori de risc, precum în trimestrul 1. Totuși, monitorizarea este la fel de importantă și în trimestrul 2 (analize trimestrul 2). Unul dintre testele esențiale este testul de toleranță la glucoză, folosit pentru depistarea precoce a diabetului gestațional, o afecțiune ce poate apărea doar în sarcină. Un alt moment-cheie este morfologia fetală de trimestrul II, o ecografie detaliată care evaluează organele bebelușului, dezvoltarea sistemelor vitale și eventualele malformații.
Screening prenatal - trimestrul II (triplu test): Evaluarea riscului în trimestrul II de sarcină - (săptămânile 14 - 18 de sarcină) prin măsurarea AFP, Estriol liber și HCG - așa-numitul triplu test*. Rata de detecție a sindromului Down este de 78% (pentru un prag de 5% rezultate fals pozitive).
Screening prenatal extins: Evaluarea riscului în trimestrul II de sarcină (săptămânile 14 - 18 de sarcină) prin măsurarea AFP, Estriol liber, HCG și Inhibina A - așa-numitul cvadruplu test*. Rata de detecție a sindromului Down este de 83% (pentru un prag de 5% rezultate fals pozitive).
Diabetul în timpul sarcinii: Testul de toleranță la glucoză orală (TTGO) se recomandă tuturor femeilor gravide, între săptămânile 24 și 28 de sarcină. În timpul sarcinii, femeile pot de asemenea, să dezvolte o formă de diabet cunoscută ca diabet gestațional. Concentrația crescută de glucoză în sângele matern determină o secreție crescută de insulină în organismul fătului. Consecința este o creștere anormală în greutate a fătului. De asemenea, crește cantitatea de lichid amniotic, existând riscul unei nașteri premature. Creșterea în greutate a fătului este însoțită adesea de complicații în timpul nașterii.
Screening prenatal - Defecte ale tubului neural: Programul în care se integrează datele care au impact asupra stabilirii riscului de sindrom Down și trisomie 18 (vârsta mamei, greutatea, parametrii biochimici, măsurătorile ecografice etc.) - αlphaTM - monitorizează și semnalează un eventual risc crescut de: Defect de tub neural (doar în trimestrul al II-lea, cea mai mare rată de detecție între săptămânile 16 - 18 de sarcină).
Screening prenatal - Preeclampsie: Preeclampsie (doar în trimestrul al II-lea).
Screening prenatal - Sindromul Smith-Lemli-Opitz: Sindromul Smith-Lemli-Opitz (doar în trimestrul al II-lea).
Analize suplimentare: În anumite situații - cum ar fi istoric personal sau familial de complicații - medicul poate recomanda analize de coagulare sau testarea pentru identificarea trombofiliilor, pentru a verifica dacă există riscuri de formare a cheagurilor de sânge. De asemenea, dacă în primul trimestru nu ai avut imunitate pentru vreunul dintre microorganismele testate în cadrul profilul TORCH, este recomandat ca aceste analize să fie repetate în trimestrul al doilea, astfel încât medicul să se asigure că nu a apărut o infecție pe parcursul sarcinii.
Screening pentru anomalii cromozomiale
Sindromul Down (trisomia 21): Sindromul Down (trisomia 21) este cauzat de prezența unui cromozom 21 suplimentar. Cei afectați prezintă, de obicei, retard mental moderat, modificări faciale caracteristice și o varietate de alte probleme medicale.
Sindromul Edwards (trisomia 18): Sindromul Edwards (trisomia 18) este cauzat de prezența unui cromozom 18 suplimentar. Majoritatea nou-născuților cu trisomie 18 mor la naștere dar, aproximativ 5% supraviețuiesc până la 1 an.
Atât sindromul Down (1 caz la 500 de nașteri, în absența screening-ului) cât și trisomia 18 (1 caz la 7000 de nașteri, în absența screening-ului) apar fără vreo legătură cu rasa sau localizarea geografică. Riscul de apariție crește odată cu vârsta maternă dar, aproximativ 50% dintre mamele ale căror copii sunt afectați au vârsta mai mică de 35 de ani. Screeningul efectuat prin măsurarea anumitor constante biochimice din sângele mamei, deși nu este un test de diagnostic, poate să semnaleze prezența unei posibile afecțiuni fetale.
Analize medicale în trimestrul III de sarcină
Ultimul trimestru este cel mai puțin susceptibil la apariția unor patologii cu potențial de a pune în pericol viața celui mic. Astfel, în cele mai multe cazuri, analizele efectuate vor fi cele uzuale, repetate la fiecare vizită la medic (analize trimestrul 3). Analize suplimentare pot fi recomandate în cazul în care au fost descoperite probleme în testele efectuate în primele două trimestre. De asemenea, se va ține întotdeauna cont de caracteristicile particulare ale mamei și de riscurile personale ale acesteia.
Repetarea analizelor uzuale: Repetarea hemogramei și a analizelor de urină - aceste teste permit să verifici dacă anemia, infecțiile sau eventualele dezechilibre s-au remediat sau nu, dar și să depistezi precoce infecții urinare asimptomatice sau alte modificări importante.
Screening pentru Streptococul de grup B (Streptococcus agalactiae): La sfârșitul sarcinii (săptămânile 35-37) este indicată efectuarea screening-ului pentru depistarea eventualelor infecții cu S. Se prelevează secreții cervicale, vaginale și rectale. Infecțiile tardive apar după 7 zile, până la 3 luni de la naștere, mai frecvent sub formă de meningită.
Morfologia fetală de trimestrul III: Morfologia fetală din trimestrul 3 de sarcină este o modalitate de evaluare a creșterii fetale și de monitorizare a stării de sănătate a copilului, cu ajutorul informațiilor obținute în timp real. Unele anomalii pe care copilul le poate avea pot fi evidențiate în cadrul morfologiei fetale din trimestrul 3 de sarcină, deoarece toate organele sunt formate și există unele malformații ce apar în ultima perioadă a sarcinii.
Testarea contracțiilor: Un test specific trimestrului trei de sarcină îl reprezintă cel de testare a contracțiilor, cu un analog de oxitocină (hormonul responsabil de provocarea contracțiilor uterine). Acest test poate fi cerut în cazul unor probleme ale celui mic, pentru a putea evalua posibilitatea unei nașteri naturale sau optarea pentru o cezariană, în cazul în care este nevoie.
Analize suplimentare și situații speciale
Pe lângă analizele de rutină recomandate în fiecare trimestru, există situații în care medicul îți poate sugera teste suplimentare, adaptate istoricului tău medical sau familial. Practic aceste investigații nu sunt necesare pentru toate gravidele, ci doar atunci când există factori care pot crește riscul de complicații. Pentru unele gravide, este necesară o supraveghere mai apropiată.
Vârsta maternă avansată (peste 35 de ani)
Da - după vârsta de 35 de ani, sarcina este încadrată statistic în categoria „vârstă maternă avansată”, ceea ce înseamnă că medicul va recomanda câteva investigații suplimentare pentru a monitoriza dezvoltarea bebelușului cât mai atent.
- După 35 de ani, crește riscul pentru aneuploidii cromozomiale (ex. Testul NIPT sau ADN fetal liber circulant (exp.
- După 35 de ani, riscul pentru glicemie crescută în sarcină este mai mare.
Testarea Chlamydia Trachomatis și Neisseria gonorrhoeae
Chlamydia trachomatis ARN + N. Infecțiile cu Chlamydia trachomatis (CT) și Neisseria gonorrhoeae (GC) sunt două din cele mai frecvente boli cu transmitere sexuală din lume. Pentru infecția cu Chlamydia trachomatis grupa de vârstă cea mai afectată este 15-25 ani. Majoritatea infecțiilor la femeie nu produc niciun fel de simptome. Cea mai frecventă localizare a infecției cu Neisseria gonorrhoeae este la nivelul cervixului sau uretrei și poartă denumirea de gonoree. Femeile care se infectează cu C. trachomatis sau N.gonorrhoeae înainte sau în timpul sarcinii pot avea complicații în ceea ce privește sarcina. Ele sunt mai predispuse pentru avort spontan sau naștere prematură. Copilul care se naște pe cale vaginală de la o mamă infectată poate dobândi infecția la naștere prin contactul cu secrețiile din vagin.
Cariotipul fetal
Cariotipul este testul care identifică și evaluează forma, mărimea și numărul cromozomilor dintr-o celulă. În nucleul unei celule molecula de ADN este împachetată sub formă de structuri, numite cromozomi. Cariotipul se poate realiza aproape din orice celulă sau țesut al corpului. Un cariotip normal este un cariotip cu 46 de cromozomi, care sunt grupați în 23 perechi.
Dr. Ioan Boleac: analize și teste recomandate înainte de sarcină
Pe tot parcursul sarcinii, analizele și investigațiile recomandate de medic îți oferă siguranța că bebelușul crește sănătos și că organismul tău face față tuturor schimbărilor. Fiecare etapă are propriile ei testări importante - de la analizele de sânge și urină din primul trimestru, la screeningul genetic, ecografiile majore, testul de toleranță la glucoză și evaluările finale înainte de naștere. Frecvența analizelor în sarcină nu este întâmplătoare, ea urmează ritmul în care corpul tău și bebelușul se schimbă. În primul trimestru, analizele îți oferă o imagine de start: hemogramă, teste urinare, screening genetic sau biochimic. În trimestrul al doilea se urmăresc schimbările aduse de sarcină și se evaluează inclusiv riscul pentru diabet gestațional. Analizele obligatorii sunt cele recomandate tuturor gravidelor, indiferent de vârstă sau istoricul medical. Majoritatea analizelor recomandate în sarcină sunt complet sigure pentru bebeluș, deoarece sunt neinvazive - implică doar recoltare de sânge sau de urină, ecografii sau testări de rutină.
tags: #cat #costa #analizele #in #timpul #sarcinii
