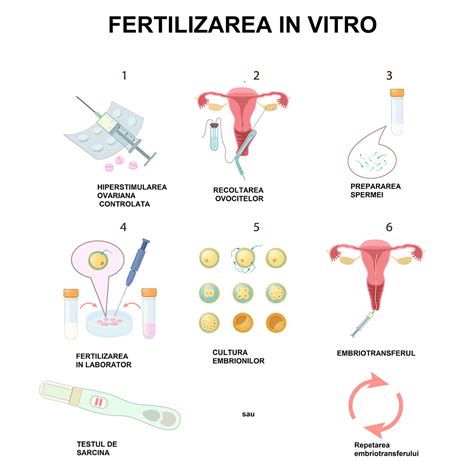
Fertilizarea in vitro (FIV) este o procedură complexă și avansată, concepută pentru a ajuta cuplurile cu probleme de infertilitate să obțină o sarcină. Aceasta implică o serie de etape, de la stimularea ovariană și recoltarea ovocitelor, la fertilizarea în laborator și transferul embrionilor în uter. Înțelegerea procesului FIV și a factorilor care influențează succesul său este esențială pentru cuplurile care parcurg această călătorie.
Fertilizarea in vitro (FIV) este cea mai eficientă formă de tehnologie de reproducere asistată. Inglobeaza o serie complexa de proceduri utilizate pentru a ajuta cuplurile infertile sa obtina o sarcina sau in anumite situatii pentru a preveni transmiterea unor boli genetice. Spre deosebire de inseminarea artificiala, o alta procedura de reproducere asistata mai simpla, dar si mai riscanta, in care sperma este plasata in uter, iar conceptia se intampla altfel in mod normal, FIV presupune combinarea ovocitelor si a spermei in afara corpului, intr-un laborator. Odata ce se formeaza unul sau mai multi embrioni, acestia sunt apoi plasati in uter. FIV este o procedura mult mai complexa si mai costisitoare decat inseminarea artificiala.
Fertilizarea in vitro este o procedură concepută pentru a trata infertilitatea și a evita transmiterea anumitor afecțiuni genetice grave, cu scopul de a produce o sarcină sănătoasă. Procedura se poate efectua folosind propriile ovocite și sperma partenerului sau în cazuri particulare poate implica atât ovocite, cât și spermatozoizi de la donatori. Practic, constă în fertilizarea artificială, în condiții de laborator, a ovocitelor. Acestea sunt prelevate în anestezie prin aspirație din ovare și apoi fertilizate cu spermatozoizii recoltați de la partener sau donați de un donator anonim într-un laborator. Odată produs procesul de fertilizare, în curs de câteva zile se va obține un număr de embrioni. Dintre aceștia se va alege unul sau mai mulți, care sunt transferați în uter, cu scopul de a obține sarcina. Restul embrionilor se pot crioconserva pentru o utilizare ulterioară. Actualmente din mai multe considerente se preferă transferul unui singur embrion.
Un ciclu complet de FIV durează aproximativ trei săptămâni. Uneori, acești pași sunt împărțiți în diferite etape, iar procesul poate dura mai mult.
Când se recomandă FIV?
Fertilizarea in vitro se recomandă cuplurilor în care:
- Partenera are trompele uterine (tuburi falopiene) absente sau blocate; deseori medicul poate recomanda scoaterea trompelor blocate, acestea având un efect nefast asupra implantării embrionilor.
- Există infertilitate severă masculină - numărul de spermatozoizi sau motilitatea spermatozoizilor este scăzută sau sperma trebuie extrasă chirurgical din testicule.
- Partenera are o vârstă reproductivă avansată, deoarece timpul de concepție este esențial, iar ratele de sarcină cu alte terapii sunt mici.
- Unul dintre parteneri suferă de diferite cauze ale infertilității (de exemplu, endometrioză, tulburări de ovulație, infertilitate inexplicabilă), și alte metode de tratament nu au dat rezultate.
- Unul dintre parteneri are o boală genetică moștenită, iar partenerii doresc să evite transmiterea afecțiunii copilului lor - în acest caz, FIV este combinată cu un diagnostic genetic preimplantational. Acest lucru înseamnă că embrionii sunt testați și sunt transferați în uter numai embrionii sănătoși.
- Partenera suferă de insuficiență ovariană prematură - în acest caz se recomandă folosirea de ovocite provenite de la o donatoare.
În România, 1 din 5-6 cupluri se luptă cu probleme de fertilitate. Este esențial ca vizita la medicul specialist să fie efectuată la timp, după 6-12 luni de încercări active în care sarcina întârzie să apară. Fertilizarea in vitro (FIV) reprezintă o procedură pentru combaterea infertilității și are ca scop nașterea unui copil sănătos. Este o metodă de reproducere umană asistată care implică recoltarea ovocitelor în urma stimulării ovariene controlate și fertilizarea acestora în laborator cu spermatozoizi („in vitro” = în exteriorul organismului). În prezent, mai mult de 8 milioane de copii s-au născut prin FIV în întreaga lume. Fertilizarea in vitro este cea mai eficientă metodă de reproducere umană asistată pentru cuplurile care se luptă cu infertilitatea. În cazurile cuplurilor în care infertilitatea este de partea masculină, fertilizarea in vitro rămâne cea mai eficientă metodă de obținere a unei sarcini.
Factori care influențează succesul unei proceduri FIV
Sansele de a avea un copil sanatos folosind FIV depind de multi factori, cum ar fi varsta mamei si cauza infertilitatii. In unele cazuri FIV poate presupune o asteptare indelungata pana la obtinerea rezultatului dorit si poate fi o solutie costisitoare si invaziva. Atunci cand se alege transferul de mai multi embrioni, in cele mai multe cazuri, FIV poate duce la o sarcina multipla.
Sansele de a da nastere unui copil sanatos dupa utilizarea FIV depind de diversi factori, printre care:
- Varsta materna. Cu cat viitoarea mama este mai tanara, cu atat este mai probabil sa ramana insarcinata si sa nasca un copil sanatos folosind propriile oua in timpul FIV. Femeile peste 41 de ani sunt adesea sfatuite sa ia in considerare utilizarea unor oua donate in timpul FIV pentru a creste sansele de succes. Vârsta maternă este cel mai important factor de prognostic pentru succesul procedurilor de FIV. Odată cu înaintarea în vârstă, nu scade doar rezerva ovariană, ci și calitatea ovocitelor. Acestea devin anormale din punct de vedere genetic, prin defecte de meioză, având ca rezultat scăderea ratei de fertilizare și creșterea riscului de avort prin formarea unor embrioni nesănătoși. Un embrion netestat genetic la o pacientă mai tânără de 35 ani are o rată de succes pentru nașterea unui copil sănătos de 30%-40%. Pe de altă parte, în cazul pacientelor de peste 35 ani transferul unui embrion netestat genetic conduce la nașterea unui copil sănătos doar în 15-20% din cazuri. Acest fapt se explică prin rata crescută de embrioni anormali genetic asociată cu calitatea redusă a ovocitelor la peste 35 ani. Totuși, este important de specificat că embrionul euploid (sănătos genetic) are aceeași rată de succes de a conduce la nașterea un copil sănătos indiferent de vârsta maternă (60-70%). Diferența între o pacientă mai tânără de 35 ani și una mai în vârstă de 35 ani o reprezintă numărul necesar de ovocite recoltate pentru a obține un embrion sănătos (5 ovocite mature vs. 10-12 ovocite mature). Scăderea cantitativă suplimentară a rezervei ovariane după 35 ani face mai dificil ca pacienta să obțină numărul dorit de ovocite recoltate. În aceste cazuri vor fi necesare cicluri de FIV seriate.
- Starea embrionului. Transferul embrionilor mai dezvoltați este asociat cu rate de sarcină mai mari în comparație cu embrioni mai puțin dezvoltați (a doua sau a treia zi).
- Istoricul reproductiv. Femeile care au născut anterior au mai multe șanse să rămână însărcinate folosind FIV decât femeile care nu au născut niciodată. Ratele de succes sunt mai mici pentru femeile care au folosit anterior FIV de mai multe ori și nu au rămas însărcinate.
- Cauza infertilității. Femeile cu un aport normal de ouă au șanse mai mari de a rămâne însărcinate folosind FIV. De exemplu, femeile care au endometrioză severă sunt mai puțin susceptibile să rămână însărcinate folosind FIV decât femeile care au infertilitate inexplicabilă.
- Stilul de viață. De obicei, femeile care fumează au mai puține ouă recuperate în timpul FIV, fapt care crește riscul de eșec al procedurii. Fumatul poate scădea cu 50% șansele de succes ale unei proceduri FIV. Obezitatea, de asemenea, poate reduce șansele de a rămâne însărcinată și de a avea un copil. La fel, pot fi dăunătoare consumul de alcool, de droguri, cofeina în exces și anumite medicamente. Fumatul scade fertilitatea masculină și poate afecta capacitatea de fertilizare a ovulelor. Incercați să renunțați la fumat, dacă este posibil. Evitați consumul de alcool înainte și în timpul tratamentului FIV. Evitați să beți mari cantități de cafea zilnic, deoarece scad șansele de a rămâne însărcinată.
Pregătirea pentru FIV
Fertilizarea in vitro poate fi un proces foarte solicitant atât fizic, cât și emoțional, dar există o serie de metode care pot ajuta la pregătirea organismului și la maximizarea șanselor de a avea o sarcină sănătoasă.
Înainte de a începe un ciclu FIV, se recomandă realizarea câtorva schimbări în stilul de viață:
- Adoptarea unei diete sănătoase, bine echilibrate în vitamine și minerale.
- Consumul de vitamine prenatale, pentru completarea aportului necesar de vitamine.
- Menținerea unei greutăți sănătoase.
- Renunțarea la fumat, alcool sau droguri.
- Reducerea sau eliminarea aportului de cofeină.
- Managementul corect al stresului.
- Evitarea călătoriilor în orice țări sau regiuni care pot crește expunerea la diferite virusuri, precum Zika sau alte boli infecțioase care ar putea întârzia tratamentul de fertilizare.

Proceduri de fertilizare in vitro
1. Ciclul natural FIV
Ciclul natural FIV implică aspirarea și fertilizarea unui singur ovocit care în mod normal este eliminat la ovulație în cursul ciclului menstrual lunar. Nu sunt folosite medicamente pentru stimularea ovarelor. Șansele de a obține o sarcină sunt reduse.
2. Cicluri de stimulare FIV
Există două tipuri majore de protocoale de stimulare în terapia FIV. Un ciclu mai scurt, cunoscut sub numele de ciclu antagonist, care durează aproximativ două săptămâni, în care tratamentul începe în prima zi a menstruației; celălalt tip, mai frecvent utilizat este ciclul agonist, care durează aproximativ trei-patru săptămâni, în care etapa de inhibare hormonală începe în ziua a 21-a a ciclului menstrual anterior.
Creșterea foliculară se realizează prin administrarea injectabilă a hormonului foliculo-stimulant (FSH) care atinge nivele suprafiziologice comparativ cu FSH-ul dintr-un ciclu natural. Stimularea ovariană se începe în protocoalele standard la menstruație în ziua 2-3 a ciclului menstrual și durează în medie 10-14 zile în funcție de răspunsul pacientei la stimulare. Pentru a preveni ovulația precoce (eliberarea ovocitului din foliculii înainte de puncția ovariană și pierderea acestora) concomitent cu medicația de stimulare ovariană se vor administra injectabil diferiți compuși care au rolul de a inhiba ovulația. Aceștia pot fi agoniștii sau antagoniștii de GnRH. În funcție de ce tip de inhibiție se utilizează, protocoalele de stimulare au diferite nume: protocolul lung cu agoniști, protocolul scurt cu agoniști sau protocolul scurt cu antagoniști.
3. Transferul de embrioni (embriotransferul)
Ovocitele fertilizate (zigotii) sunt selectate și menținute în continuare în cultură până în ziua transferului de embrioni, fie în a 3-a zi (stadiul de 6-8 celule), fie în zilele 5/6 (stadiul de blastocist).
Transferul de embrioni este o procedură nedureroasă, care nu necesită de obicei anestezie, durează aproximativ 5-10 minute și este asemănătoare cu un simplu test PAP. Embrionii sunt aspirați într-un cateter și introduși în uter, ghidat ecografic, pe cale vaginală. Numărul de embrioni transferați depinde de "calitatea" lor, vârsta pacientei și de rezultatul încercărilor anterioare de FIV. Pacientele trebuie să aștepte încă două săptămâni după embriotransfer până la testul de sarcină din sânge (beta-hCG).
Embriotransferul reprezintă un moment important în călătoria fertilizării in vitro. Pacientele care au trecut recent printr-un astfel de procedeu sau care se pregătesc pentru acest pas important, probabil că au o mulțime de întrebări. Și pe bună dreptate! Acest pas este însoțit de multe emoții - speranță, nerăbdare și, uneori, frică. Acești embrioni sunt obținuți prin fertilizarea in vitro a ovocitelor cu spermatozoizii, iar evaluarea atentă a calității acestora este foarte importantă. Procedura de transfer este minim invazivă și se efectuează fără anestezie, folosind un cateter subțire pentru plasarea embrionilor în uter, fiind un proces rapid și, de obicei, nedureros.
În ziua procedurii este recomandat ca pacientele să se odihnească, dar nu este necesar repausul la pat pentru o perioadă lungă. Activitățile ușoare sunt, de fapt, benefice. După embriotransfer, odihna suficientă și gestionarea stresului ajută la menținerea unui mediu calm, favorabil pentru implantarea embrionului. Activitățile fizice intense și expunerea la căldură excesivă sunt de preferat să fie evitate, pentru a reduce orice potențială interferență cu implantarea. De asemenea, este bine să te abții de la fumat și consumul de alcool, deoarece acestea pot influența negativ procesul. În cele din urmă, orice schimbare sau simptom nou ar trebui discutat cu medicul, pentru a asigura o îngrijire adecvată.
Receptivitatea uterină poate fi influențată de mai mulți factori, precum dezechilibre hormonale, probleme anatomice ale uterului sau tulburări ale mucoasei endometriale. Multe femei se întreabă ce pot face pentru a crește șansele de implantare în perioada de așteptare. Deși nu există un răspuns absolut, există câteva măsuri de precauție utile după transferul de embrioni.
4. Transferul de blastocisti
Stadiul de blastocist este o etapă în dezvoltarea embrionului, la 5 sau 6 zile de la inițierea culturii. Cu puțin timp înainte de implantare, preembrionul este format dintr-un strat exterior de celule (care va deveni placenta) și o "masă celulară internă", care va deveni embrionul în sine. Blastocistul crește în dimensiuni și iese din învelișul proteic (ecloziune). Până de curând nu a fost posibilă cultivarea cu succes a embrionilor până la acest stadiu, dar printr-o mai bună înțelegere a nevoilor nutriționale ale embrionului, au fost descoperite noi tipuri de medii de cultură, care au ajutat acest proces. În măsura în care aceasta este posibil, se preferă întotdeauna transferul de blastocisti.
Blastocistii au un potențial crescut de implantare. Pacientele care aleg transferul de blastocisti au șanse mai mari de a obține o sarcină. Există, însă, și anumite dezavantaje ale acestei metode, cum ar fi faptul că nu toți embrionii ajung la stadiul de blastocist și nu toate pacientele ajung la embriotransfer, deoarece este posibil ca embrionii să nu evolueze până la acest stadiu. Înainte de a opta pentru transferul de blastocisti, trebuie avute în vedere numărul de embrioni disponibili și eventualitatea ca ciclul de FIV să rămână fără transfer de embrioni.
5. Ecloziunea asistată (assisted hatching)
Embrionul este protejat de un înveliș proteic numit zona pellucida. Pentru a se putea implanta în uter, embrionul în dezvoltare trebuie să iasă din acest înveliș. Se presupune că în unele cazuri, subțierea sau perforarea zonei pellucida poate facilita implantarea embrionilor (assisted hatching). Este cunoscut faptul că embrionii cultivați in vitro pot avea o zonă pellucida mai dură și există studii care au demonstrat efectul benefic al assisted hatching-ului asupra rezultatelor FIV.
Unii recomandă assisted hatching pacientelor cu vârste peste 38 ani sau celor cu zona pellucida vizibil mai groasă decât în mod normal. Perforarea zonei pellucida se face printr-o procedură de micromanipulare, fie prin metode mecanice, cu ajutorul unui ac, fie prin mijloace chimice sau cu laser. Procedura are loc de obicei chiar înainte de transferul de embrioni. Există un mic risc de deteriorare a embrionului.

Temeri și riscuri asociate procedurilor FIV
Pentru a te ajuta să înțelegi la ce te poți aștepta în timpul tratamentului, trebuie să știi că lucrurile nu ies întotdeauna cum ne dorim sau cum am planificat. Unele probleme sunt temporare, dar pot afecta starea psihologică sau fizică. Medicul va discuta cu tine despre aceste riscuri înainte de a începe tratamentul.
1. Efecte secundare ale medicamentelor
Unele femei care urmează un ciclu de fertilizare in vitro pot dezvolta unele simptome neplăcute, care reprezintă efecte secundare ale tratamentului de stimulare ovariană. Aceste simptome sunt destul de frecvente, dar nu durează mult și nu reprezintă un motiv de îngrijorare. Poți avea bufeuri, depresie, dureri de cap și insomnie.
2. Sindromul de hiperstimulare ovariană
Este o situație care necesită supraveghere medicală și care apare atunci când ovarele reacționează exagerat la tratamentul de stimulare. Gravitatea stării va fi evaluată de către medicul ginecolog, iar ciclul de tratament poate fi anulat. Aproximativ 1% - 2% din toate cazurile de hiperstimulare sunt suficient de grave pentru a justifica spitalizarea imediată. Ovarele sunt mărite ca dimensiuni și apar o serie de simptome: dureri abdominale, balonare, greață, indigestie, slăbiciune, leșin, retenția apei. Alte semne pot fi: dificultăți de respirație și oboseală.
Într-un ciclu natural, ovarul produce lichid în abdomen în timpul creșterii foliculare și apoi sângerează ușor în timpul ovulației. După ovulație, în a doua jumătate a ciclului, se formează corpul galben (corpus luteum). Durerea poate însoți ovulația și formarea corpului galben, iar premenstrual pot apărea balonare, iritabilitate, depresie și dureri toracice.
Într-un ciclu FIV, în timpul tratamentului de stimulare ovariană, când ovarele produc un număr mai mare de foliculi, aceste simptome pot fi mai pronunțate în comparație cu un ciclu normal. Hiperstimularea este de regulă autolimitată și aproape întotdeauna ovarele revin complet la forma și dimensiunea lor inițială. Există trei grade de severitate a sindromului de hiperstimulare ovariană:
- Hiperstimularea ușoară - este însoțită de durere pelvină care necesită 1-2 zile de repaus la pat. Ca frecvență, apare la unul din 30 de cazuri de stimulare controlată.
- Hiperstimularea moderată - necesită spitalizare, în special pentru observație și pentru administrarea de analgezice. Aceasta formă se întâlnește la unul din 250 de cazuri de stimulare controlată.
- Hiperstimulare severă - apare la unul din 1000 de cazuri de stimulare controlată și se manifestă prin acumularea importantă de lichid în abdomen sau în torace, necesitând spitalizare, supraveghere medicală continuă și tratament specific.
Sindromul de hiperstimulare ovariană este cea mai frecventă complicație a stimulării ovariene controlate în cadrul procedurilor de FIV, incidența formelor severe fiind estimată la mai puțin de 0,2%. Formele moderate de hiperstimulare ovariană apar la 25% dintre paciente. Formele ușoare și moderate sunt autolimitate și manifestările clinice dispar în decurs de 10-14 zile. Există multiple metode de prevenție a acestei complicații.
3. Hemoragiile vaginale
În timpul recoltării de ovocite, puncționarea fiecărui folicul ovarian în vederea aspirării ovocitelor se face cu ajutorul unui ac introdus pe cale transvaginală. Ca urmare a acestei proceduri, poate apărea o sângerare vaginală temporară.
4. Riscul de sarcină multiplă
Fiecare ciclu de fertilizare in vitro are ca scop obținerea unei sarcini unice. Cuplurile cu probleme de fertilitate își doresc însă de multe ori o sarcină gemelară. Cu toate acestea, rata de avort în lunile 5-9 de sarcină este de 6 ori mai mare decât în cazul sarcinii unice, iar rata mortalității la gemenii postpartum este 4,5% sau aproape 1 din 20.
Se poate decide pe anumite considerente transferul a mai mult de un embrion și este posibil să se implanteze toți, astfel să se obțină o sarcină cu gemeni, tripleți sau rareori cvadrupleți. În aceste cazuri, sarcina este monitorizată îndeaproape din cauza riscului de avort spontan sau de naștere prematură.
5. Anularea ciclurilor
Ocazional se constată lipsa de răspuns a ovarelor la tratamentul de stimulare, situație în care se poate recomanda anularea ciclului respectiv. Totuși, mai puțin de 5% din cicluri sunt anulate. Un ciclu se poate anula când:
- Ovarul nu răspunde la tratamentul de stimulare.
- Ovarul reacționează excesiv la tratament, existând riscul instalării sindromului de hiperstimulare ovariană.
- Se descoperă ecografic polipi apăruți în timpul tratamentului de stimulare.
- Motive personale.
Dacă există riscul hiperstimulării sau un alt motiv, medicul poate recomanda "înghețarea" ciclului, mai degrabă decât anularea lui. Prin "înghețarea ciclului" se înțelege recoltarea și fertilizarea ovocitelor și crioprezervarea embrionilor obținuți, care pot fi transferați în uter după decongelare, într-un ciclu ulterior. Deoarece sarcina sau dozele hormonale suplimentare ar exacerba riscul sindromului de hiperstimulare ovariană (SHSO), un ciclu înghețat este o opțiune mai sigură. Acest lucru permite ovarelor să revină la starea lor inițială, înainte de a efectua embriotransferul. La momentul transferului de embrioni crioconservați, nu este nevoie de un nou tratament de stimulare ovariană.
6. Embrionii nu sunt obținuți, nu se dezvoltă sau nu se implantează
Sunt situații în care fertilizarea ovocitelor de către spermatozoizi nu se produce (eșec de fertilizare) sau când ovocitele fertilizate (embrionii) nu se divid și nu parcurg etapa de clivare cum ar trebui. Motivul este calitatea redusă a spermatozoizilor (de obicei în eșecul de fertilizare, nu în cel de clivare), a ovocitului sau a ambelor celule. Rareori poate fi vina prelucrării în laborator.
Fertilizarea poate eșua în cazul unui număr prea mic de spermatozoizi atașați la învelișul proteic al ovocitului.
Viața sexuală după embriotransfer
Ziua embriotransferului este un moment plin de emoții, speranță și, uneori, teamă. Îngrijorările legate de ce este permis și ce nu sunt firești. Printre acestea se numără și întrebarea legată de viața sexuală după embriotransfer.
Contactul sexual după embriotransfer: ce spun medicii?
Perioada de așteptare după embriotransfer este una dintre cele mai tensionate experiențe din viața unui cuplu. Intimitatea este importantă, dar nu trebuie confundată cu contactul sexual. Cuplurile pot fi apropiate, tandre, se pot sprijini reciproc. Relația în sine nu trebuie să se oprească, ci doar o componentă a ei, și asta doar temporar.
După embriotransfer urmează o perioadă extrem de importantă. Embrionul plasat în uter are nevoie de un mediu optim pentru a se fixa corect în endometru. Contactul sexual în primele zile după embriotransfer poate stimula uterul prin contracții, ceea ce ar putea crea un mediu mai puțin stabil pentru implantare. Nu vorbim de riscuri majore, dar prudența contează enorm în această etapă. Embrionul are nevoie de 48-72 de ore pentru a începe procesul de implantare. În această perioadă, uterul trebuie să fie cât mai relaxat, fără presiune, fără contracții, fără stimuli suplimentari.
În plus, mucoasa uterină a fost deja mult influențată hormonal în cadrul tratamentelor FIV: este un mediu sensibil, creat special pentru a primi embrionul. Un alt motiv pentru care este contraindicat contactul sexual după embriotransfer este riscul de disconfort, iritații sau sângerări, ca urmare a sensibilității crescute a colului uterin.
Un aspect puțin cunoscut, dar foarte important, este riscul crescut de infecții. După embriotransfer, colul uterin poate fi ușor iritat sau sensibil. Orice contact sexual poate favoriza pătrunderea bacteriilor și poate declanșa o infecție vaginală sau chiar intrauterină. O infecție în această fază poate compromite complet implantarea. Nu merită riscul - o infecție, chiar una minoră, poate face diferența între succes și eșec.
Abstinența sexuală după embriotransfer
Abstinența sexuală nu este o restricție absurdă, ci o măsură de protecție. Ajută embrionul să aibă un start cât mai bun. Este recomandată abținerea pentru câteva săptămâni, până la confirmarea sarcinii.
În cazul FIV cu propriile ovule, se recomandă 2-3 zile de abstinență sexuală înainte de ovulație. Acest sfat se aplică înainte și după recoltarea ovulelor și înainte de transferul de embrioni în zilele următoare. Înainte de a transfera embrioni congelați (fie cu ovule proprii, fie cu ovule de la donatoare sau cu ovule de la donatoare duble), se recomandă să faceți sex cu prezervativ.
Ce se întâmplă dacă se are contact sexual după embriotransfer?
Deși multe cupluri se tem că ceva nu merge bine, adesea evită sexul după un transfer de embrioni. Deși acest lucru poate părea logic și majoritatea ar prefera să se abțină de la sex, multe studii clinice au arătat că sexul după un transfer de embrioni FIV nu îți scade șansele. Uneori este adevărat opusul. În unele studii, cuplurile care au continuat să se angajeze în activitate sexuală au avut rezultate mai bune la tratament. Actul sexual este o parte naturală a vieții, iar sarcina nu este, de asemenea, o boală.
Recomandări generale după embriotransfer:
- Evitați activitățile fizice intense și expunerea la căldură excesivă.
- Renunțați la fumat și consumul de alcool.
- Mențineți un mod de viață sănătos și obiceiuri sănătoase de a mânca.
- Gestionați stresul.
- Urmați cu atenție protocolul de tratament prescris de medic.
- Evitați orice medicament pe care medicul care se ocupă de tratamentul dumneavoastră nu îl cunoaște.
Dacă aveți întrebări despre embriotransfer sau vă preocupă fertilitatea dumneavoastră, puteți solicita oricând o discuție dedicată. O evaluare individuală ajută la clarificarea opțiunilor disponibile și la stabilirea unui plan de tratament adaptat nevoilor personale.
Ce pot să fac din ziua embriotransferului și până la aflarea rezultatului?
Sunt necesare mai multe studii care să dovedească dacă procedurile de FIV sunt factorul etiologic sau alți factori cauzează anumite malformații congenitale la copiii obținuți prin FIV. Vârsta maternă rămâne factorul principal de risc pentru malformații congenitale, atât în sarcinile obținute natural cât și în cele obținute prin FIV.
tags: #viata #sexuala #dupa #embriotransfer
